Перейти к:
Преходящая блокада левой ножки пучка Гиса у пациента молодого возраста с миокардиальным мостиком. Клинический случай
https://doi.org/10.15829/1728-8800-2024-4271
EDN: ZVICGN
Аннотация
Введение. Преходящая полная блокада левой ножки пучка Гиса (БЛНПГ) может возникать на фоне различных состояний, включая ишемическую болезнь сердца, кардиомиопатии различного генеза, клапанные патологии, изменение частоты сердечных сокращений, острую тромбоэмболию легочной артерии, анестезию, изменения внутригрудного давления, травмы грудной клетки, новообразования и др. Впервые выявленная полная БЛНПГ в сочетании с соответствующими клиническими проявлениями расценивается как острый коронарный синдром и требует незамедлительной госпитализации.
Результаты. Представлен клинический случай бессимптомной преходящей полной БЛНПГ у мужчины 36 лет без гемодинамически значимого атеросклеротического поражения коронарного русла, с выявленным миокардиальным мостиком в среднем сегменте передней межжелудочковой ветви, стенозирующем просвет до 30%.
Заключение. С учетом выявленных в ходе инструментального обследования данных, изучалась вероятность возникновения преходящей полной БЛНПГ на фоне компрессии передней межжелудочковой ветви миокардиальным мостиком, а также вероятность тахи-индуциированных преходящих БЛНПГ.
Ключевые слова
Для цитирования:
Новохатская Е.А., Лимонова А.С., Ершова А.И., Драпкина О.М. Преходящая блокада левой ножки пучка Гиса у пациента молодого возраста с миокардиальным мостиком. Клинический случай. Кардиоваскулярная терапия и профилактика. 2024;23(12):4271. https://doi.org/10.15829/1728-8800-2024-4271. EDN: ZVICGN
For citation:
Novokhatskaya E.A., Limonova A.S., Ershova A.I., Drapkina O.M. Transient left bundle branch block in a young patient with a myocardial bridge: a case report. Cardiovascular Therapy and Prevention. 2024;23(12):4271. (In Russ.) https://doi.org/10.15829/1728-8800-2024-4271. EDN: ZVICGN
Введение
Согласно статистическим данным, в России ежегодно выполняется до 500 тыс. коронароангиографий (КАГ). При этом необходимость в реваскуляризации миокарда возникает лишь в 50% случаев [1]. Наличие преходящей полной блокады левой ножки пучка Гиса (БЛНПГ) на электрокардиограмме (ЭКГ) затрудняет диагностику ишемии миокарда, т.к. подобные нарушения внутрижелудочковой проводимости могут маскировать или имитировать острый инфаркт миокарда [2]. Преходящие БЛНПГ также усложняют диагностику ишемии, поскольку впоследствии нормально проводимые циклы могут демонстрировать нарушения процессов реполяризации, известные как феномен "сердечной памяти" [3-5].
Установлено, что полная БЛНПГ может развиваться не только в результате органических поражений миокарда, таких как ишемия или фиброзирующия изменения, но и под воздействием различных экстракардиальных факторов и функциональных состояний. К таким состояниям относятся электролитные нарушения, инфекционные заболевания, аутоиммунные процессы, а также эффекты, вызванные неадекватной физической активностью или стрессовыми ситуациями [3].
Определение причин преходящей БЛНПГ у молодых пациентов без явных органических заболеваний сердечно-сосудистой системы имеет важное социально-экономическое значение, т.к. позволит существенно снизить риск гипердиагностики различных состояний, потенциально влияющих на прогноз и качество жизни. Кроме того, это может способствовать уменьшению частоты и продолжительности госпитализаций, а также снижению необходимости в использовании дорогостоящих инвазивных методов исследования [5].
Клинический случай
Информация о пациенте
Пациенту М. 37 лет, с артериальной гипертензией в анамнезе, было предложено принять участие в исследовании "Изучение интероцепции сердца у здоровых людей и пациентов с сердечно-сосудистой патологией", проводимом в ФГБУ "НМИЦ ТПМ" Минздрава России.
Из анамнеза известно, что с 2023г страдает артериальной гипертензией с максимальным подъемом артериального давления (АД) до 170/100 мм рт.ст. С июня 2023г регулярно принимает антигипертензивную терапию в виде лерканидипина 10 мг/сут. без достижения целевых уровней АД. Не курит 5 лет, стаж курения ~20 лет, до 20 сигарет/сут. Индекс массы тела на момент осмотра 34,7 кг/м². Семейный анамнез: отец (67 лет) и мать (65 лет) страдают сахарным диабетом 2 типа. В течение последних месяцев в анамнезе острая респираторная вирусная инфекция, тонзиллитов, лихорадки не было.
Однако в сентябре 2024г в связи с выявленной полной БЛНПГ при плановом прохождении ЭКГ (рисунок 1), пациент был госпитализирован с направительным диагнозом острый коронарный синдром (ОКС) (таблица 1). На момент госпитализации пациент жалоб не предъявлял. В анализах крови уровень тропонина I составил 0,023 нг/мл (без динамики), уровень NT-proBNP (N-концевого промозгового натрийуретического пептида) — 44 пг/мл, D-димера — 196 нг/мл. Для оценки структурно-функционального состояния сердца проведена эхокардиография (ЭхоКГ): выявлена незначительная дилатация обоих предсердий. Конечно-диастолический объем левого желудочка (ЛЖ) — 106 мл, конечно-систолический объем ЛЖ — 41 мл. Локальная сократимость ЛЖ не нарушена. Фракция выброса (ФВ) — 61%. Межжелудочковая перегородка (МЖП) — 1,1 см. Асинхрония МЖП. Диастолическая функция ЛЖ не нарушена.
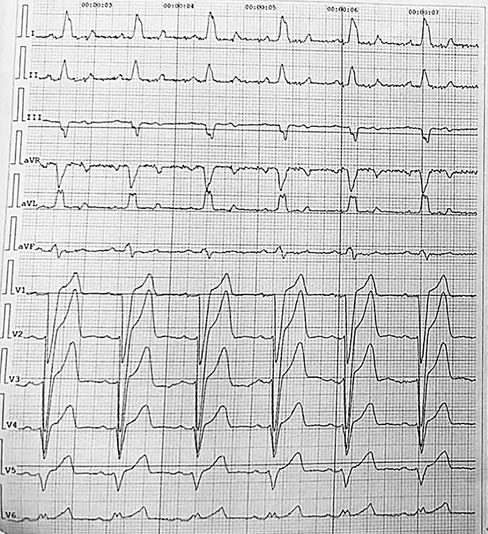
Рис. 1 ЭКГ с преходящей полной БЛНПГ.
Примечание: БЛНПГ — блокада левой ножки пучка Гиса, ЭКГ — электрокардиограмма.
Таблица 1
Временнáя шкала
|
16.05.2023 |
• Амбулаторно на ЭКГ — впервые выявленная полная БЛНПГ на фоне ЧСС 72 уд./мин. АД 150/100 мм рт.ст. • Экстренная госпитализация. • Тропонин I (полуколичественный метод) — 0,006 нг/мл (0-0,29 нг/мл). NT-proBNP — 44,3 пг/мл (0-125 пг/мл). D-димер — 196 нг/мл (<243 нг/мг). ЭхоКГ: Полости сердца не расширены. Локальная сократимость ЛЖ не нарушена. ФВ 62%. МЖП — 1,2 см. Парадоксальное движение МЖП. Диастолическая дисфункция 1 типа. |
|
23.05.2023 |
• МСКТ КА: протяженный (26 мм) ММ в среднем сегменте ПМЖВ глубиной до 3 мм, стенозирование в диастолу до 50%. |
|
20.06.2024 |
• ЭКГ: ритм синусовый с ЧСС 65 уд./мин. Зубец Т отрицательный в отведениях III, V1-V3. БЛНПГ не выявлена. |
|
09.09.2024 |
• Амбулаторно ЭКГ: ритм синусовый с ЧСС 102 уд./мин. Полная БЛНПГ на фоне ЧСС 68 уд./мин. Экстренная госпитализация с направительным диагнозом "ОКС". • ЭхоКГ: ЛП 40×48 мм. ПП 32×41 мм. Локальная сократимость ЛЖ не нарушена. ФВ 61%. МЖП — 1,1 см. Асинхрония МЖП. ТЗСЛЖ 1,1 мм. Диастолическая функция ЛЖ не нарушена. • Тропонин I — 0,023 нг/мл (в динамике 0,024 нг/мл) (0-0,29 нг/мл). NT-proBNP — 44,21 пг/мл (0-125 пг/мл). D-димер — 63 нг/мл (<243 нг/мг). ХС общий — 6,1 ммоль/л. ХС ЛНП — 3,86 ммоль/л. СРБ — 0,77 мг/л (<5 мг/л). • УЗДГ БЦА: Умеренные начальные признаки атеросклеротических изменений БЦА. • Стресс-ЭхоКГ: исходная ЧСС 74 уд./мин, на фоне субмаксимальной ЧСС (156 уд./мин) уровень АД до 174/81 мм рт.ст., зон гипокинезии в ответ на нагрузку не выявлено, сохранялась асинхрония МЖП. Во время всего исследования полная БЛНПГ, ФВ 72%. |
|
17.09.2024 |
• ЭКГ: ритм синусовый с ЧСС 68 уд./мин. Полная БЛНПГ. • КАГ: КА — неровность контуров. ПМЖВ — в среднем сегменте ММ, стенозирующий просвет артерии в систолу на 30%. |
|
18.09.2024 |
• ЭКГ: ритм синусовый с ЧСС 75 уд./мин. Инверсия зубца Т в отведениях V1-V4. |
|
18.10.2024 |
• ХМ-ЭКГ: ритм: синусовый с ЧСС 54-80-155 уд./мин. Нарушение проводимости сердца: преходящая полная БЛНПГ. Эпизодов элевации/депрессии сегмента ST не обнаружено. Пауз >3,0 сек не зарегистрировано. • ЭхоКГ: ЛП 4,8×6,2 см. ПП 4,5×5,6 см. ТЗСЛЖ 0,9 см. Толщина МЖП 1,0 см. Гипертрофия ЛЖ — МЖП в области выносящего тракта. ФВ 67%. Дилатация обоих предсердий. МР 2 ст. ТР 2 ст. |
Примечание: АД — артериальное давление, БЛНПГ — блокада левой ножки пучка Гиса, КА — коронарные артерии, КАГ — коронароангиография, ЛЖ — левый желудочек, ЛП — левое предсердие, ЛНП — липопротеины низкой плотности, МЖП — межжелудочковая перегородка, ММ — миокардиальный мостик, МР — митральная регургитация, МСКТ — мультиспиральная компьютерная томография. ОКС — острый коронарный синдром, ПП — правое предсердие, ПМЖВ — передняя межжелудочковая ветвь, СРБ — С-реактивный белок, ТЗСЛЖ — толщина задней стенки ЛЖ, ТР — трикуспидальная регургитация, УЗДГ БЦА — ультразвуковая доплерография брахиоцефальных артерий, ФВ — фракция выброса, ХМ-ЭКГ — холтеровское мониторирование электрокардиограммы, ХС — холестерин, ЧСС — частота сердечных сокращений, ЭКГ — электрокардиограмма, ЭхоКГ — эхокардиография, NT-proBNP — N-концевой промозговой натрийуретический пептид.
С целью исключения транзиторной ишемии была проведена стресс-ЭхоКГ на фоне приема лерканидипина 10 мг/сут., по результатам которой: исходная частота сердечных сокращений (ЧСС) 74 уд./мин, на фоне субмаксимальной ЧСС (156 уд./мин) уровень АД до 174/81 мм рт.ст., зон гипокинезии в ответ на нагрузку не выявлено, сохранялась асинхрония МЖП. Во время всего исследования регистрировалась полная БЛНПГ, ФВ — 72%. Однако проба была выполнена не по стандартному протоколу, ввиду чего интерпретация результатов затруднительна. Для оценки степени поражения коронарного русла была выполнена КАГ, по результатам которой стенозов коронарных артерий (КА) не выявлено: отмечалась неровность контуров диагональной, огибающей, правой КА. В среднем сегменте передней межжелудочковой ветви (ПМЖВ) выявлен миокардиальный мостик (ММ), стенозирующий просвет артерии в систолу на 30%. По результатам дуплексного сканирования брахиоцефальных артерий, артерий нижних конечностей атеросклеротических изменений не выявлено. Таким образом, острое повреждение миокарда ишемического и воспалительного генеза, тромбоэмболия легочной артерии, электролитные нарушения были исключены. На ЭКГ в течение всей госпитализации сохранялась полная БЛНПГ.
18.09.2024 при регистрации ЭКГ — ритм синусовый с ЧСС 75 уд./мин. Инверсия зубца Т в отведениях V1-V4 (рисунок 2). Учитывая отсутствие клинической симптоматики и исключение других причин инверсий зубца Т, изменения были расценены как проявление феномена "сердечной памяти". Пациент был выписан под амбулаторное наблюдение кардиолога на терапии валсартан 80 мг/сут., амлодипин 5 мг/сут., бисопролол 2,5 мг/сут.
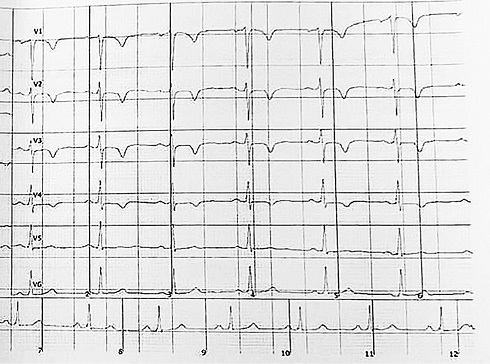
Рис. 2 Инверсия зубца Т в передних отведениях. Феномен "сердечной памяти".
В октябре 2024г выполнено холтеровское мониторирование ЭКГ (ХМ-ЭКГ), суточное мониторирование АД, по результатам которых в течение суток выявлены множественные бессимптомные эпизоды преходящей полной БЛНПГ, возникающие преимущественно на фоне ЧСС: 75-85 уд./мин, единичные эпизоды блокады на фоне 100-120 уд./мин (рисунок 3).
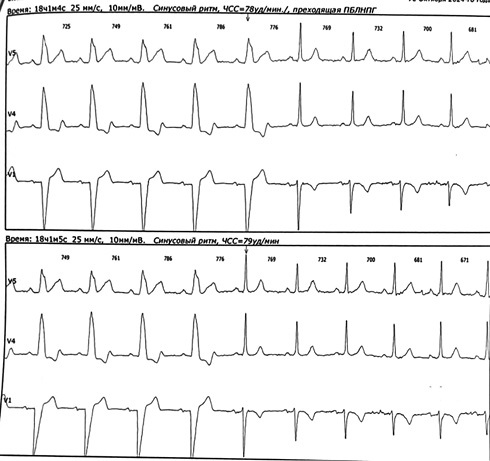
Рис. 3 Преходящая БЛНПГ по данным ХМ-ЭКГ.
Примечание: БЛНПГ — блокада левой ножки пучка Гиса, ХМ-ЭКГ — холтеровское мониторирование электрокардиограммы.
Известно, что в мае 2023г, в возрасте 36 лет, пациент планово обратился в поликлинику для прохождения диспансеризации, жалоб на момент осмотра не предъявлял. При осмотре зарегистрировано повышение АД до 150/90 мм рт.ст., на ЭКГ впервые выявлена полная БЛНПГ, в связи с чем был экстренно госпитализирован в городскую клиническую больницу. Проводилась дифференциальная диагностика изменений на ЭКГ с ОКС и другими возможными причинами диффузных нарушений процессов реполяризации. Поскольку пациент ангинозных болей или иных клинических проявлений, подозрительных в отношении ишемии миокарда не отмечал, уровни маркеров острого повреждения миокарда (тропонин I) были в пределах референсного диапазона, по данным ЭхоКГ зон нарушений локальной и диффузной сократимости выявлено не было, диагноз ОКС был исключен (таблица 1). Препараты, вызывающие нарушения процессов реполяризации, ранее не назначались, электролиты, показатели общего анализа крови, скорости оседания эритроцитов, уровень С-реактивного белка были в норме, данных за острый воспалительный процесс получено не было. Пациент был выписан под наблюдение врача-кардиолога с рекомендациями по приему гипотензивной терапии в виде лизиноприла.
Амбулаторно была выполнена мультиспиральная компьютерная томография (МСКТ) КА — выявлен протяженный (26 мм) ММ в среднем сегменте ПМЖВ глубиной до 3 мм, со стенозированием в диастолу до 50%.
В июне 2024г на ЭКГ впервые отметили инверсию зубца Т в отведениях III, V1-V3, предложена госпитализация с целью исключения ишемии миокарда, от которой пациент отказался, продолжено динамическое наблюдение. Аналогичная картина сохранялась на ЭКГ до сентября 2024г.
Результаты физикального осмотра
Объективно: пациент повышенного питания. Общее состояние: удовлетворительное. Кожные покровы и слизистые оболочки чистые, обычной окраски. Температура 36,7º С. Лимфоузлы не увеличены. Дыхание везикулярное, хрипов нет. Тоны ритмичные, звучные. Шумов нет. Перкуторно размеры сердца в норме. ЧСС 87 уд./мин. АД 145/80 мм рт.ст. на обеих руках. Живот мягкий безболезненный. Печень у края рёберной дуги. Периферических отёков нет. Пульсация на периферических артериях сохранена.
Динамика и исходы
Проведено повторное ЭхоКГ исследование (18.10.2024): ЭхоКГ-картина без отрицательной динамики. С учетом выявленных структурных изменений пациенту рекомендовано проведение магнитно-резонансной томографии (МРТ) сердца и сцинтиграфии с нагрузкой в плановом порядке с целью исключения миокардиального фиброза, а также нарушения перфузии миокарда на фоне физических нагрузок.
Обсуждение
Тактика ведения и прогностическое значение различаются в зависимости от нозологической формы заболевания, а учитывая высокую частоту стенозирующего коронарного атеросклероза, важно определить, ассоциирована ли полная БЛНПГ с поражением КА или с другим структурным заболеванием сердца. Основываясь на данных анамнеза (отсутствие клинической симптоматики), данных лабораторных (нормальный уровень электролитов, маркеров воспаления) и инструментальных исследований (отсутствие выраженных структурных изменений по данным ЭхоКГ, гемодинамически значимого поражения КА по результатам КАГ), у пациента были исключены значимый атеросклероз КА и другие возможные функциональные изменения как потенциальные причины возникновения преходящей БЛНПГ.
Принимая во внимание выявленную структурную аномалию строения ПМЖВ, была проанализирована литература на тему возможной связи возникновения преходящей БЛНПГ с ММ. ММ — это врожденная патология, при которой сегмент эпикардиальной артерии проходит внутримышечно, в большинстве случаев поражая ПМЖВ [6]. Хотя наличие ММ носит преимущественно доброкачественный характер, его наличие может быть причиной развития ишемии миокарда [7][8], дисфункции ЛЖ и нарушения проводимости, в т.ч. преходящей БЛНПГ [4][7]. Известно, что ~85% коронарного кровотока осуществляется в диастолу, в то время как для ММ характерно систолическое сжатие артерии, что клинически, казалось бы, не имеет большого значения [6][8]. Однако на фоне дополнительных патофизиологических факторов, которые будут рассмотрены далее, возникает динамическая систоло-диастолическая компрессия туннелированной артерии, что потенциально приводит к транзиторной ишемии миокарда и является причиной вышеуказанных изменений на ЭКГ [6][8].
Согласно общепринятой классификации, выявленный у представленного пациента ММ расценивается как глубокий (≥2 мм), протяженный (≥25 мм), и потенциально способный вызывать клинические проявления ишемии миокарда [6][8]. Это имеет большое значение, поскольку ММ данной локализации может затрагивать как септальные ветви, кровоснабжающие проводящую систему сердца и переднюю часть МЖП, так и диагональные артерии с развитием нарушений перфузии в области передней стенки ЛЖ и верхушки [9]. Хотя глубина залегания и является определяющим фактором, гемодинамическое воздействие ММ зависит также от ориентации мостика относительно волокон миокарда и наличия рыхлой соединительной или жировой ткани вокруг артерии [8].
Рассмотрим дополнительные клинические и патофизиологические факторы, которые могли вызвать или усугубить симптомы ишемии миокарда. Так, на фоне развития артериальной гипертонии и гипертрофии ЛЖ, возможно усиление диастолической дисфункции ЛЖ с компрессией артерий, в т.ч. в диастолу, что приводит к ухудшению перфузии миокарда [6][7].
Увеличение коронарной вазоконстрикции и ухудшение перфузии миокарда возможно также на фоне тахикардии. За счет активации симпатической нервной системы на фоне физических нагрузок или эмоционального стресса, сокращается время диастолического расслабления миокарда, в результате чего может возникать частотно-индуцированная БЛПНГ [3][5][6]. Данный механизм подробно изучался во время теста на толерантность к физической нагрузке. Исследования показали, что БЛНПГ, возникшая на фоне физической нагрузки, может быть предиктором более высокого риска серьезных сердечных событий (19%) и смерти (29%) по сравнению с соответствующими контрольными группами (10 и 25%) [3][5].
При подробном анализе результатов ХМ-ЭКГ обследованного нами пациента убедительных данных за развитие преходящей полной БЛНПГ на фоне повышения ЧСС получено не было. Хотя эпизоды БЛНПГ были зарегистрированы исключительно в период бодрствования пациента, основная их часть возникала при ЧСС 75-85 уд./мин, и четкой связи с повышенной физической активностью выявлено не было. Также отсутствовала связь возникновения блокады с повышением уровня АД.
Стоит обратить внимание на расхождение данных о степени компрессии ММ по результатам проведенных нашему пациенту МСКТ КА (стеноз до 50% в диастолу) и КАГ (стеноз до 30% в систолу). Это подчеркивает необходимость критической оценки методов визуализации. В литературе именно КАГ является золотым стандартом диагностики ММ [8]. МСКТ КА в целом имеет высокую точность для обнаружения стенозов КА, однако при определенных условиях (трудности с задержкой дыхания, избыточный вес, тахикардия) качество полученных изображений по данным МСКТ КА снижается. Согласно литературным данным и результатам метаанализов, чувствительность МСКТ КА составляет >90%, а специфичность ≥80% [10]. Таким образом, при обсуждении интерпретации данного клинического случая мы основываемся на данных КАГ, как более информативном методе.
Учитывая гемодинамически незначимый стеноз по данным проведенной КАГ, вероятно имеют место дополнительные факторы, играющие роль в развитии транзиторной БЛНПГ у нашего пациента. Согласно рекомендациям Европейского общества кардиологов по диагностике и лечению хронических коронарных синдромов от 2024г, у значительной части пациентов, которым проводится КАГ по поводу стенокардии, обструкции эпикардиальных КА нет [7]. При этом у 10-30% пациентов выявляется значимая ишемия миокарда при проведении стресс-теста, вызванная структурными или функциональными изменениями в коронарном микроциркуляторном русле (в т.ч. наличие ММ) и/или аномальной вазоконстрикцией КА [8][9]. Развитию коронарной микрососудистой дисфункции (КМД) способствуют курение, возраст, сахарный диабет 2 типа, артериальная гипертония, высокий уровень общего холестерина и холестерина липопротеинов низкой плотности, низкий уровень холестерина липопротеинов высокой плотности [11]. КМД и вазоспастическая стенокардия могут сосуществовать, что связано с худшим прогнозом. Учитывая неинформативность ранее проведенной стрессЭхоКГ, для оценки наличия ишемических нарушений миокарда в зонах перфузии интрамиокардиальным сегментом ПМЖВ и оценки резервного кровотока, нашему пациенту было рекомендовано проведение нагрузочного визуализационного теста с целью верификации ишемии в области перфузии интрамиокардиальным сегментом ПМЖВ (стресс-ЭхоКГ/позитронно-эмиссионная компьютерная томография) [6][7].
В описанном в литературе проспективном нерандомизированном исследовании, целью которого было выявление факторов риска развития полной БЛНПГ, описано включение 93 пациентов (49,5% мужчины) с полной БЛНПГ на ЭКГ, выявленной на скрининговых осмотрах. Указанные пациенты не имели врожденных или приобретенных пороков, гипертрофических кардиомиопатий, опухолей сердца. Из 93 пациентов — 23 (25,8%) не предъявляли каких-либо жалоб, связанных с сердечно-сосудистыми заболеваниями. В последующем у 16 (69,6%) из этих 23 пациентов при проведении МРТ сердца с гадолинием были обнаружены признаки перенесенного ранее миокардита, который и был, по мнению исследователей, причиной развития полной БЛНПГ [12]. Возникновение бессимптомной полной БЛНПГ у пациентов с перенесенным миокардитом описывают и другие авторы, основываясь на картине диффузного поражения миокарда, подтвержденного биопсией у пациентов с нормальной ФВ ЛЖ [13]. У обследуемого нами пациента с учётом отсутствия воспалительных изменений в крови и клиники, а также указаний на перенесенные инфекционные заболевания в анамнезе, не было чётких данных за активно протекающий миокардит. Однако для уточнения наличия фиброзных изменений миокарда, пациенту было рекомендовано проведение МРТ сердца.
При выборе тактики ведения таких пациентов, с целью оценки целесообразности повторных госпитализаций, можно обратиться к рекомендациям Европейского общества кардиологов по диагностике и лечению хронических коронарных синдромов от 2024г [7]. В настоящее время изолированное выявление полной БЛНПГ у пациентов низкого риска без соответствующей клинической картины не трактуется как проявление ишемии миокарда и не является поводом для экстренной госпитализации [2][14]. У представленного пациента предтестовая вероятность обструктивной ишемической болезни сердца очень низкая (≤5%), в таких случаях рекомендуется рассмотреть возможность отсрочки инвазивных диагностических исследований [7]. Однако на момент повторной госпитализации, по данным амбулаторного МСКТ КА от 2023г, был описан стеноз ПМЖВ до 50% в диастолу, что в соответствии с пороговыми значениями (40%) является гемодинамически значимым поражением. Также обратим внимание на неоднократно предлагаемые пациенту госпитализации при регистрации на ЭКГ стойких глубоких отрицательных зубцов Т. У пациентов с преходящей полной БЛНПГ необходимо проводить дифференциальную диагностику на предмет выявления синдрома Шатерье и исключения других причин инверсий зубца Т. Данный феномен включает в себя изменения реполяризации миокарда после эпизодов нарушения внутрижелудочковой проводимости и возникает в т.ч. у людей, не имеющих явных гемодинамических или структурных аномалий или ишемии миокарда [3][5][14]. Лежащие в основе синдрома Шатерье внутриклеточные механизмы на данный момент до конца не изучены. Существующие данные указывают на потерю внутриклеточного калия с модификацией специфических калиевых каналов и изменения в процессе фосфорилирования транскрипционного фактора CREB (cAMP response element-binding protein) [15], что приводит к изменению реполяризации.
В литературе описаны случаи преходящей полной БЛНПГ у детей, у которых были исключены структурные патологии сердца на основании МРТ и ишемия миокарда по результатам стресс-ЭхоКГ. Авторы обсуждают вклад генетических особенностей, однако на текущий момент сведений для обсуждения однозначного вклада выявленных мутаций в развитие данного нарушения проводимости недостаточно [16].
В настоящее время трудно однозначно оценить причину развития преходящей полной БЛНПГ у представленного пациента. Вероятно, имеет место сочетание влияния ММ и КМД на развитие транзиторной ишемии миокарда, на фоне чего у пациента отмечается возникновение преходящей полной БЛНПГ с с последующими проявлениями феномена "сердечной памяти" [4][6][8][17].
В случае, когда при наличии ММ развивается клиника стенокардии, рекомендована стандартная антиангинальная медикаментозная терапия, включающаачя препараты с отрицательными ино- и хронотропным эффектами, такими как β-адреноблокаторы или антагонисты кальциевых каналов, либо их комбинацией [6][8]. Данные группы препаратов обладают отрицательным ино- и хронотропным эффектами, в связи с чем на фоне урежения ЧСС отмечается улучшение перфузии миокарда в диастолу [6][18]. В случаях, рефрактерных к фармакотерапии, используется чрескожное коронарное вмешательство (стентирование данного сегмента артерии) или аортокоронарное шунтирование, а также проведение миотомий. Вид оперативного вмешательства зависит в т.ч. от локализации ММ и наличия атеросклеротического поражения артерий [6][8].
Заключение
Рассмотрен случай возникновения у пациента молодого возраста бессимптомной преходящей полной БЛНПГ, что служило поводом для неоднократных госпитализаций.
Были проанализированы наиболее вероятные причины возникновения данного феномена у нашего пациента. Нельзя исключить сочетанное влияние компрессии КА ММ и КМД. В связи с невозможностью в настоящее время исключить наличие КМД, рекомендованы коррекция факторов риска (снижение веса, достижение целевых уровней АД), прием антигипертензивной терапии, включая блокаторы рецепторов ангиотензина, β-адреноблокаторы и антагонисты кальциевых каналов. При выборе тактики ведения таких пациентов важно учитывать не только результаты инструментальных исследований, но и анамнестические данные. Это позволит предотвратить необоснованные госпитализации и снизить нагрузку на систему здравоохранения.
Информированное согласие. От пациента получено письменное добровольное информированное согласие на публикацию описания клинического случая.
Отношения и деятельность. Данная работа выполнена за счет гранта Российского научного фонда № 22-15-00507, https://rscf.ru/project/22-15-00507.
Список литературы
1. Чепурненко С. А., Шавкута Г. В., Чепурненко М. С. Вазоспастическая стенокардия с переходом в острый коронарный синдром и инфаркт миокарда (клинический случай). Кардиоваскулярная терапия и профилактика. 2024;23(4):3951. doi:10.15829/1728-8800-2024-3951.
2. Robert AB, Xavier R, Coughlan JJ, et al. ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44(38):3720-826. doi:10.1093/eurheartj/ehad191.
3. Bazoukis G, Tsimos K, Korantzopoulos P. Episodic Left Bundle Branch Block-A Comprehensive Review of the Literature. Ann Noninvasive Electrocardiol. 2016;21(2):117-25. doi:10.1111/anec.12361.
4. Ibarrola M. Multiple myocardial bridges associated with leftventricular dysfunction, intermittent left bundle branch block, and cardiac memory: A case report. Ann Noninvasive Electrocardiol. 2019;24(2):e12594. doi:10.1111/anec.12594.
5. Seibolt L, Maestas C, Lazkani M, et al. Rate-related left bundle branch block and cardiac memory in a patient with bradycardia: Case report and literature review. Clin Cardiol. 2018;41(8):1097-102. doi:10.1002/clc.22997.
6. Tarantini G, Migliore F, Cademartiri F, et al. Left Anterior Descending Artery Myocardial Bridging: A Clinical Approach. J Am Coll Cardiol. 2016;68(25):2887-99. doi:10.1016/j.jacc.2016.09.973.
7. Vrints C, Andreotti F, Koskinas KC, et al. ESC Scientific Document Group. 2024 ESC Guidelines for the management of chronic coronary syndromes. Eur Heart J. 2024;45(36):3415-537. doi:10.1093/eurheartj/ehae177.
8. Sternheim D, Power DA, Samtani R, et al. Myocardial Bridging: Diagnosis, Functional Assessment, and Management: JACC State-of-the-Art Review. J Am Coll Cardiol. 2021;78(22):2196-212. doi:10.1016/j.jacc.2021.09.859.
9. Мирзоев Н. Т., Шуленин К. С., Кутелев Г. Г. и др. Распространенность, анатомо-топографические особенности и клиническое значение миокардиальных "мостиков": ретроспективное исследование. Доктор.Ру. 2023;22(8):17-22. doi:10.31550/1727-2378-2023-22-8-17-22.
10. Achenbach S. Coronary CT angiography-future directions. Cardiovasc Diagn Ther. 2017;7(5):432-8. doi:10.21037/cdt.2017.06.10.
11. Трисветова Е. Л. Коронарная микрососудистая дисфункция: эпидемиология, клиника, диагностика и лечение. Рациональная Фармакотерапия в Кардиологии. 2023;19(2):186-96. doi:10.20996/1819-6446-2023-04-02.
12. Вождаева З. И., Сысуенкова Е. В., Глухова В. Л. и др. Блокада левой ножки пучка гиса — частота встречаемости и факторы риска развития электрической и механической диссинхронии. Российский кардиологический журнал. 2016;(12):33-8. doi:10.15829/1560-4071-2016-12-33-38.
13. Breithardt G, Breithardt OA. Left bundle branch block, an old-new entity. J Cardiovasc Transl Res. 2012;5(2):107-16. doi:10.1007/s12265-011-9344-5.
14. Atlas P, Yahini JH, Eshchar Y, et al. "Coronary" T waves in the presence of complete left bundle-branch block: a normal variant? Isr J Med Sci. 1977;13(10):1028-30. PMID: 591296.
15. Сейфидинова С. Г. Cиндром Шатерье. Проблемы здоровья и экологии. 2018;(3):74-9. doi:10.51523/2708-6011.2018-15-3-15.
16. Kohli U, Sriram CS, Nayak HM. Isolated left bundle branch block in the young: case reports and review of literature. Pacing Clin Electrophysiol. 2021;44(8):1466-73. doi:10.1111/pace.14243.
17. Lin KS, Kurnick A, Goel R, et al. Myocardial Bridging of Midleft Anterior Descending Artery (LAD) Presenting As Transient Left Bundle Branch Block During Nuclear Stress Test. Cureus. 2024;16(2):e54654. doi:10.7759/cureus.54654.
18. Lee SJ, McCulloch C, Mangat I, et al. Isolated bundle branch block and left ventricular dysfunction. J Card Fail. 2003;9(2):87-92. doi:10.1054/jcaf.2003.19.
Об авторах
Е. А. НовохатскаяРоссия
Елизавета Андреевна Новохатская — лаборант-исследователь лаборатории клиномики.
Москва
А. С. Лимонова
Россия
Алена Сергеевна Лимонова — н.с. лаборатории клиномики.
Москва
А. И. Ершова
Россия
Александра Игоревна Ершова — д.м.н., руководитель лаборатории клиномики, зам. директора по фундаментальной науке.
Москва
О. М. Драпкина
Россия
Оксана Михайловна Драпкина — д.м.н., профессор, академик РАН, директор.
Москва
Дополнительные файлы
- Описан клинический случай пациента молодого возраста с бессимптомной преходящей полной блокадой левой ножки пучка Гиса, явившейся причиной повторных экстренных госпитализаций. Значимого коронарного атеросклероза выявлено не было.
- Определение этиологии бессимптомной полной блокады левой ножки пучка Гиса у молодых пациентов без значимого атеросклеротического поражения коронарных артерий имеет важное клиническое значение, поскольку позволяет оптимизировать тактику ведения таких пациентов. С социально-экономической точки зрения это способствует снижению частоты повторных необоснованных госпитализаций и объема дополнительных обследований.
Рецензия
Для цитирования:
Новохатская Е.А., Лимонова А.С., Ершова А.И., Драпкина О.М. Преходящая блокада левой ножки пучка Гиса у пациента молодого возраста с миокардиальным мостиком. Клинический случай. Кардиоваскулярная терапия и профилактика. 2024;23(12):4271. https://doi.org/10.15829/1728-8800-2024-4271. EDN: ZVICGN
For citation:
Novokhatskaya E.A., Limonova A.S., Ershova A.I., Drapkina O.M. Transient left bundle branch block in a young patient with a myocardial bridge: a case report. Cardiovascular Therapy and Prevention. 2024;23(12):4271. (In Russ.) https://doi.org/10.15829/1728-8800-2024-4271. EDN: ZVICGN
JATS XML

























































