«Кардиоваскулярная терапия и профилактика» – научно-практический рецензируемый журнал. Главный редактор – академик РАН, д.м.н., профессор, Драпкина О. М.
С 2021 г. журнал является официальным органом печати Российского общества профилактики неинфекционных заболеваний. Входит в перечень журналов, издаваемых при поддержке Российского кардиологического общества и Российской академии наук.
Журнал публикует научные статьи по вопросам первичной и вторичной профилактики сердечно-сосудистых заболеваний (ССЗ) с помощью различных методов лечения, лекции кардиологов, оригинальные статьи, дискуссии, клинические обзоры и обзоры литературы, рекомендации и другую информацию для врачей.
Журнал «Кардиоваскулярная терапия и профилактика» выпускается с 2002 г., включен в перечень изданий, рекомендованных для публикации статей, содержащих материалы диссертаций (ВАК), Scopus (1,4) и Российский индекс научного цитирования (РИНЦ).
Журнал открытого доступа (OA, DOAJ).
Полнотекстовые версии всех номеров размещены на сайте Научной электронной библиотеки – www.elibrary.ru, сайт журнала – https://cardiovascular.elpub.ru/.
Правила для авторов: https://cardiovascular.elpub.ru/jour/about/submissions#authorGuidelines
Подписка на журнал: http://roscardio.ru/ru/subscription.html
ISSN 1728-8800 (Print), ISSN 2619-0125 (Online), формат А4, объем от 96 полос, 12 номеров в год, установочный тираж – 5 000 экз.
Журнал зарегистрирован Министерством РФ по делам печати, телерадиовещания и средств массовых коммуникаций 30.11.2001 г. (ПИ № 77-11335). Новое свидетельство: ПИ № ФС 77-79891 от 18.12.2020.
ВАК: 3.1.1. Рентгенэндоваскулярная хирургия (медицинские науки), 3.1.18. Внутренние болезни (медицинские науки), 3.1.20. Кардиология (биологические науки), 3.1.20. Кардиология (медицинские науки), 3.1.25. Лучевая диагностика (медицинские науки), 3.1.33. Восстановительная медицина, спортивная медицина, лечебная физкультура, курортология и физиотерапия (биологические науки), 3.1.33. Восстановительная медицина, спортивная медицина, лечебная физкультура, курортология и физиотерапия (медицинские науки), 3.2.3. Общественное здоровье, организация и социология здравоохранения, медико-социальная экспертиза (медицинские науки), 5.8.2. Теория и методика обучения и воспитания (по областям и уровням образования) (педагогические науки), 5.8.7. Методология и технология профессионального образования (педагогические науки).
Science Index (2023) 9,535
Импакт-фактор (2023) 2,149
Текущий выпуск
ФАКТОРЫ РИСКА СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ
Что известно о предмете исследования?
- По данным исследований, наличие психологического дисбаланса ассоциировано с изменениями в характере питания.
Что добавляют результаты исследования?
- Отмечено, что лица с депрессией реже в ежедневный рацион включают животные продукты (красное мясо, рыбу, птицу, молочные продукты), овощи/фрукты, но чаще потребляют переработанные продукты с высоким содержанием соли и калорий.
- Характер питания лиц с депрессией не зависит от возрастных и региональных характеристик и имеет половые различия только в потреблении отдельных продуктов (рыба, птица, сладости).
Цель. Изучить ассоциации депрессии с характером питания, включая потребление алкоголя в российской популяции.
Материал и методы. Обследованы представительные выборки 13 регионов Российской Федерации мужского и женского населения 25-64 лет (22217 человек, 8519 мужчин, 13698 женщин). Отклик ~80%. Характер питания оценен по частоте потребления основных групп продуктов. Оценка депрессии выполнена вопросником "Hospital Anxiety and Depression Scale (HADS)", с критериями: 0-7 баллов — отсутствие депрессии, 8-10 баллов — субклинический и ≥11 — клинический уровни депрессии. Результаты представлены в виде %, отношения шансов (OR — odds ratio) и 95% доверительного интервала (ДИ).
Результаты. При депрессии и у мужчин, и у женщин снижается потребление натуральных продуктов. Мужчины и женщины, независимо от степени выраженности депрессии, снижают потребление молочных продуктов, а также овощей и фруктов (р<0,05). Мужчины и женщины с клинически выраженной депрессией снижают потребление красного мяса: OR 0,78, ДИ: [0,63-0,97] (p=0,0283) и OR 0,76, ДИ: [0,65-0,88] (р=0,0004), соответственно. У женщин с клинически выраженной депрессией реже потребление сладостей в рационе, чем у здоровых — OR 0,84, ДИ: [0,73-0,97] (р=0,018). Избыточное потребление соли чаще в рационе лиц с депрессией, чем у здоровых. Более высокая частота досаливания готовой пищи отмечается у мужчин с субклинически и клинически выраженной депрессией — OR 1,35, ДИ: [1,16-1,57] (р<0,001) и OR 1,28, ДИ: [1,03-1,6] (р=0,027), соответственно, как и у женщин — OR 1,36, ДИ: [1,22-1,52] (р<0,0001) и OR 1,47, ДИ: [1,27-1,7] (р<0,001), соответственно. Среди лиц с субклинически выраженной депрессией отмечается увеличение потребления переработанной продукции (солений у мужчин и мясоколбасных изделий у женщин) (р<0,05). С нарастанием депрессии у лиц обоего пола снижается потребление алкоголя как по частоте, так и по количеству потребления.
Заключение. Характер питания лиц с депрессией имеет выраженные отличия от здоровых. Лица с депрессией реже в ежедневный рацион включают животные продукты (красное мясо, рыбу, птицу, молочные продукты), овощи/фрукты и сладости, но чаще потребляют переработанные продукты с высоким содержанием соли и калорий.
Что известно о предмете исследования?
- Ишемическая болезнь сердца продолжает оставаться основной причиной смерти в России.
- Показана связь уровня адипонектина с развитием сердечно-сосудистых заболеваний, а также показаны ассоциации между вариантами гена ADIPOQи риском сердечно-сосудистых заболеваний.
Что добавляют результаты исследования?
- Гаплотипы GA и CA вариантов rs266729/rs182052 гена ADIPOQ ассоциированы с ишемической болезнью сердца и могут быть использованы в оценке ее риска у населения России.
Цель. Валидация на независимой выборке ранее полученных данных относительно ассоциации варианта нуклеотидной последовательности (ВНП) rs266729 и rs182052 гена ADIPOQ с риском ишемической болезни сердца (ИБС).
Материал и методы. Исследование включало подвыборку пациентов (n=874) из Вологодской и Омской областей и Красноярского и Приморского краев популяционного исследования "Эпидемиология сердечно-сосудистых заболеваний в регионах Российской Федерации" (ЭССЕ-РФ) и выборку пациентов (n=258) из коллекции биобанка ФГБУ "НМИЦ ТПМ" Минздрава России.
Результаты. Выявлена значимая ассоциация альтернативного аллеля C ВНП rs266729 в рецессивной однофакторной модели с повышенным риском ИБС (отношение шансов (odds ratio, OR)=2,008, р=0,014). На основе анализа ВНП rs266729 и rs182052 было выделено 4 гаплотипа — CG, GA, CA и GG, частóты гаплотипов составили: CG (48,2%), GA (29,0%), CA (12,6%), GG (10,2%). Показаны ассоциации гаплотипа GA (OR=2,086, р=0,010) и гаплотипа CA (OR=4,160, р=0,032) в рецессивной многофакторной модели с ИБС.
Заключение. Гаплотипы GA и CA ВНП rs266729/rs182052 гена ADIPOQ ассоциированы с ИБС и могут быть использованы в оценке риска ИБС у населения Российской Федерации.
КАРДИОРЕАБИЛИТАЦИЯ
Что известно о предмете исследования?
- Снижение функциональной способности и толерантности к физической нагрузке у пациентов с хронической сердечной недостаточностью определяется совокупностью кардиальных и некардиальных факторов.
Что добавляют результаты исследования?
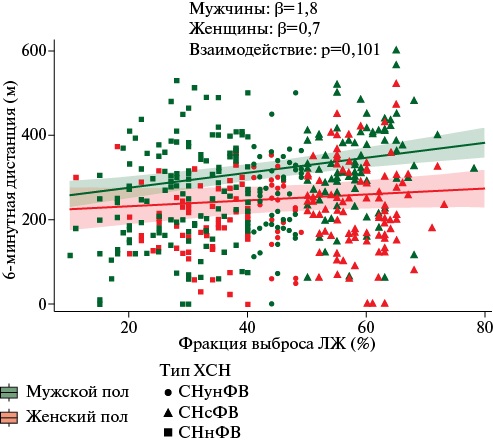
- При отдельном анализе у мужчин и женщин независимую связь с дистанцией 6-минутного теста ходьбы у женщин продемонстрировали только возраст и тяжелое нарушение в домене тревожность/депрессия опросника EuroQol Group EQ 5D (five dimentions).
- У мужчин независимую ассоциацию продемонстрировали также фракция выброса левого желудочка, степень отклонения объема эритроцитов от нормы и N-концевой промозговой натрийуретический пептид.
- Пол-модифицирующий эффект на дистанцию 6-минутного теста ходьбы показан только для самооценки психологического состояния у мужчин, у которых даже умеренное нарушение психологического состояния ассоциировано со снижением дистанции.
Цель. Определение кардиальных и некардиальных факторов, ассоциированных с переносимостью физической нагрузки, у пациентов мужского и женского пола с хронической сердечной недостаточностью (ХСН).
Материал и методы. В ретроспективный анализ включены 498 пациентов (198 женщин) с ХСН из когорты многоцентрового исследования "Распространенность дефицита железа у пациентов с хронической сердечной недостаточностью в Российской Федерации". Оценивали связь антропометрических, клинических и лабораторных показателей, а также данных самооценки здоровья и психологического состояния по опроснику EuroQol Group EQ 5D с переносимостью нагрузки (6-минутный тест ходьбы (6МТХ). Для определения связи различных факторов с дистанцией 6МТХ применялся множественный линейный регрессионный анализ, в т.ч. модели с центрированными переменными.
Результаты. Мужчины, у которых дистанция 6МТХ находилась в пределах нижнего тертиля, были старше, имели более низкую фракцию выброса (ФВ) левого желудочка (ЛЖ) и более высокий уровень N-концевого промозгового натрийуретического пептида (NT-proBNP). У них чаще встречались анемия и нарушение обмена железа. В объединённой модели статистически значимо с дистанцией 6МТХ ассоциировались: возраст, ФВ ЛЖ, уровень NT-proBNP, степень отклонения объема эритроцитов от нормы, коэффициент насыщения трансферрина железом, самооценка выраженности тревоги/депрессии — умеренные и тяжёлые нарушения, а также женский пол. Объяснённая моделью дисперсия составила 31%. В моделях, построенных отдельно для мужчин и женщин, у мужчин достоверную связь с дистанцией 6МТХ показали возраст, ФВ ЛЖ, степень отклонения объема эритроцитов от нормы, уровень NT-proBNP и cамооценка тревоги/депрессии; у женщин — только возраст и cамооценка тревоги/депрессии. В моделях с центрированными переменными статистически значимое взаимодействие было выявлено только для показателя "депрессия/тревожность — умеренное нарушение" у мужчин, которое ассоциировалось со снижением дистанции на 82 м, а у женщин — лишь на 21 м.
Заключение. Все факторы, кроме самооценки психологического состояния, были связаны лишь с минимальными изменениями дистанции 6МТХ. Для NT-proBNP и ФВ ЛЖ явного статистически подтверждённого взаимодействия с полом не выявлено, однако анализ графиков позволяет предположить более выраженную ассоциацию этих показателей с дистанцией 6МТХ у мужчин.
Что известно о предмете исследования?
- Когнитивные тренинги в виртуальной реальности являются новым подходом в когнитивной реабилитации, доказавшим свою эффективность для пациентов с инсультом, возрастными когнитивными нарушениями.
- Применение многозадачных когнитивных тренингов в виртуальной реальности (МКТ-ВР) у пациентов после кардиохирургических вмешательств с позиции профилактики нарушений и восстановления когнитивных функций может быть оправдано.
Что добавляют результаты исследования?
- Применение МКТ-ВР оптимизирует показатели внимания и кратковременной памяти у пациентов в раннем послеоперационном периоде после коронарного шунтирования в условиях искусственного кровообращения.
- Негативными факторами, определяющими состояние когнитивного статуса прохождения МКТ-ВР являются возраст пациента и низкий уровень образования, а также исходное состояние когнитивных функций, тогда как протективными факторами — периоперационные высокие концентрации нейротрофического фактора мозга и низкие концентрации маркеров повреждения головного мозга.
Цель. Анализ успешности проведения мультизадачного когнитивного тренинга в виртуальной реальности (МКТ-ВР) у пациентов, перенесших коронарное шунтирование (КШ) в условиях искусственного кровообращения (ИК), на основе оценки нейропсихологических и нейрохимических показателей.
Материал и методы. В выборочное проспективное исследование были включены 49 пациентов-мужчин в возрасте от 45 до 75 лет, перенесших КШ в условиях ИК и с наличием ранней послеоперационной когнитивной дисфункции (ПОКД). Начиная с 3-4 сут. после КШ, им проводились ежедневные сеансы МКТ-ВР (среднее количество тренировок составило 6,7). Всем пациентам, помимо стандартного периоперационного обследования, было проведено психометрическое тестирование, определение концентраций маркеров нейроваскулярной единицы (НВЕ) — нейронспецифическая енолаза (NSE), белок S100β, нейротрофический фактор мозга (BDNF).
Результаты. Установлено, что успех курса МКТ-ВР составил 43%; у 21 пациента из 49 на 11-12 сут. после КШ не выявлена ПОКД согласно установленным критериям. У пациентов с успешным МКТ-ВР улучшение наблюдалось по показателям внимания (p=0,034) и кратковременной памяти (p=0,016) по сравнению с пациентами с неуспешным тренингом в раннем послеоперационном периоде КШ. У пациентов с успешным МКТ-ВР концентрации BDNF в периферической крови до операции (p=0,029) и на 1-2 сут. после КШ (p=0,04) были значимо выше по сравнению с пациентами с неуспешным тренингом. Установлены факторы, определяющие уровень комплексного индикатора домена нейродинамики на фоне проведения МКТ-ВР — уровень образования, толщина комплекса интима-медиа, возраст пациента, количество тренингов и концентрации белка S100β на 1 сут. после операции (R²=0,38, F (5,43)=8,32, p<0,001); домена внимания — возраст пациента, уровень образования, исходные концентрации BDNF, исходные и на 1 сут. КШ концентрации белка S100β в периферической крови, количество баллов по Монреальской шкале оценки когнитивных функций (MoCA) (R²=0,52, F (6,42)=10,76, p<0,001); домена кратковременной памяти — возраст пациента, исходные концентрации BDNF, NSE и глюкозы (R²=0,37, F (4,45)=10,15, p<0,001).
Заключение. Результаты проведенного исследования продемонстрировали, что применение МКТ-ВР оптимизирует показатели внимания и кратковременной памяти у пациентов с ранней ПОКД в послеоперационном периоде КШ в условиях ИК. Негативными факторами, определяющими состояние когнитивного статуса после прохождения МКТ-ВР, являются возраст пациента, низкий уровень образования и исходное состояние когнитивных функций, тогда как протективными факторами — периоперационные высокие концентрации BDNF и низкие концентрации маркеров повреждения головного мозга в периферической крови.
Что известно о предмете исследования?
- Пациенты с избыточной массой тела (ИзбМТ) имеют более высокие риски негативных сердечно-сосудистых событий.
- Большинство пациентов с ИзбМТ подвержены риску развития атеросклероза коронарных артерий и составляют контингент больных, которым проводятся интервенционные вмешательства или операции аортокоронарного шунтирования.
- Пациенты с ИзбМТ после интервенционных методов лечения коронарных артерий, подлежат длительному восстановлению в реабилитационных центрах.
Что добавляют результаты исследования?
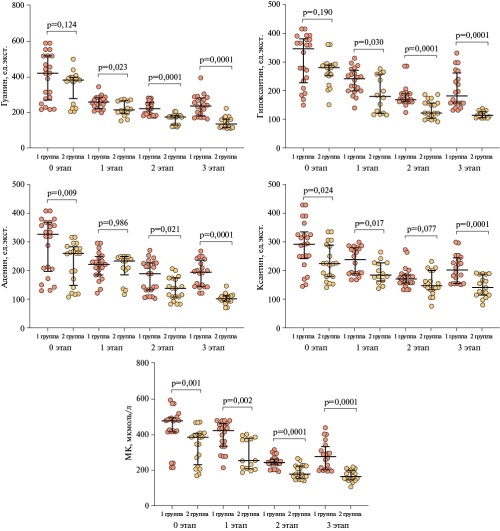
- У пациентов с ИзбМТ в период после аортокоронарного шунтирования уровень метаболитов пуринового обмена значительно повышается на 3 этапе реабилитации по сравнению с таковым на 1 и 2 этапах, что позволяет косвенно предполагать возобновление активности патологического процесса (ишемии, воспаления) и его прогрессирование.
Цель. Изучить динамику пуринового обмена у пациентов с избыточной массой тела (ИзбМТ), перенесших аортокоронарное шунтирование (АКШ), в ранний послеоперационный период и на этапах реабилитации в сравнении с таковой у пациентов с нормальной массой тела.
Материал и методы. Проведено проспективное исследование, в которое были включены 155 пациентов, из них 87 (56%) мужчин и 68 (44%) женщин, перенесших АКШ в связи с критическим стенозом коронарных артерий; у всех пациентов диагностировано однососудистое поражение коронарного русла. Возрастной диапазон составил 35-65 лет. Больные были разделены на 3 группы: 1 группу (n=85) составили лица с ИзбМТ, во 2 (n=70) вошли пациенты с нормальной массой тела, 3 группу (группу контроля) составили 30 здоровых лиц. Было оценено изменение уровня метаболитов пуринового обмена в динамике: на 1 сут. после восстановления кровотока в кардиохирургическом центре, а далее: на 1 (от 1 до 3 мес.), 2 (от 3 до 6 мес.) и 3 (от 6 мес. до 1 года) этапах реабилитации в кардиореабилитационном центре. Статистический анализ данных проводился с помощью программного обеспечения SPSS 27.0 и и MedCalc версии 22. Данные представлены в виде таблиц и графиков с использованием программного обеспечения GraphPad PrismTM (версия 7).
Результаты. У пациентов с ИзбМТ после АКШ уровень пуринов сначала снижается, в т.ч. на 1 и 2 этапах реабилитации, а затем — на 3 этапе реабилитации — резко повышается.
Заключение. У пациентов с ИзбМТ уровень метаболитов пуринового обмена резко повышается после АКШ на 3 этапе реабилитации по сравнению с таковым на 1 и 2 этапах, что предполагает возобновление активности патологического процесса (ишемии, воспаления).
КОМОРБИДНОСТЬ
Что известно о предмете исследования?
- Частота выявления показателей ожирения у пациентов с многососудистым поражением коронарного русла имеет высокую вариабельность при использовании различных методов его диагностики.
- В то же время учет нескольких доступных критериев диагностики остеосаркопенического ожирения (ОСО) целесообразен.
Что добавляют результаты исследования?
- Подтверждено, что в диагностике ОСО индекс массы тела несостоятелен, применение компьютерной томографии имеет экономические и медицинские ограничения, а ультразвуковое исследование не дает представления о костно-мышечном компоненте.
- В качестве альтернативного метода диагностики компонентов ОСО может рассматриваться биоимпедансный анализ.
Цель. Анализ частоты выявления остеосаркопенического ожирения (ОСО) с использованием различных показателей жирового депо у пациентов с многососудистым поражением коронарного русла.
Материал и методы. Включено 800 пациентов с оценкой показателей через 12 мес. Саркопения диагностировалась согласно критериям Европейской рабочей группы по саркопении у пожилых людей (EWGSOP, 2019), остеопенический синдром — согласно рекомендациям Всемирной организации здравоохранения (ВОЗ, 2008). Для скрининга саркопении использовался опросник SARC-F, динамометрия, мультиспиральная компьютерная томография (МСКТ) мышечной ткани, двухэнергетическая рентгеноденситометрия. Оценен индекс массы тела (ИМТ), проведены биоимпедансометрия, компьютерная томография и ультразвуковое исследование (УЗИ) жировой ткани. Статистическая значимость результатов принималась при р≤0,05.
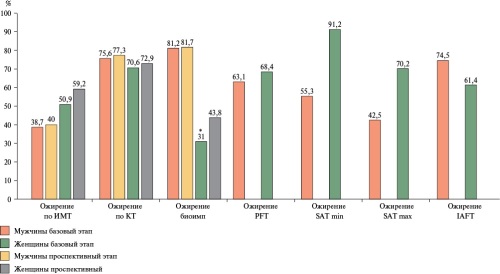
Результаты. ИМТ >30 кг/м² чаще встречался у женщин на базовом этапе — 50,9%, у мужчин — 38,6% (р=0,002), на проспективном этапе — 59,2 и 40,0%, соответственно (р=0,001). Показатели висцерального жира по данным МСКТ были выше у мужчин, что согласуется с данными биоимпедансометрии и результатами УЗИ. Толщина подкожно-жировой клетчатки у женщин превышала таковую у мужчин. Учитывая ограничение в использовании МСКТ, невозможности оценки костно-мышечного компонента по УЗИ, биоимпедансометрию можно использовать как альтернативный способ диагностики ОСО.
Заключение. Частота выявления ожирения зависела от диагностического метода и у лиц мужского пола составляла 38,7-81,2%, женского — 31,0-91,2%. При анализе частоты обнаружения компонентов ОСО были выявлены гендерные особенности и варьирование исследуемого показателя в зависимости от метода диагностики (от 2,0% по ИМТ до 16,4% по толщине интраабдоминальной жировой ткани).
РЕГИСТРЫ И ИССЛЕДОВАНИЯ
Что известно о предмете исследования?
- Наличие ишемической болезни сердца (ИБС), особенно у пациентов с множественными сопутствующими заболеваниями, связано с неблагоприятным прогнозом.
Что добавляют результаты исследования?
- В рамках работы охарактеризованы группы пациентов с ИБС и определены основные факторы, влияющие на риск смертельных исходов и неблагоприятных событий в течение 10 лет наблюдения.
- Описаны группы пациентов с ИБС с наиболее высокой смертностью за указанный период.
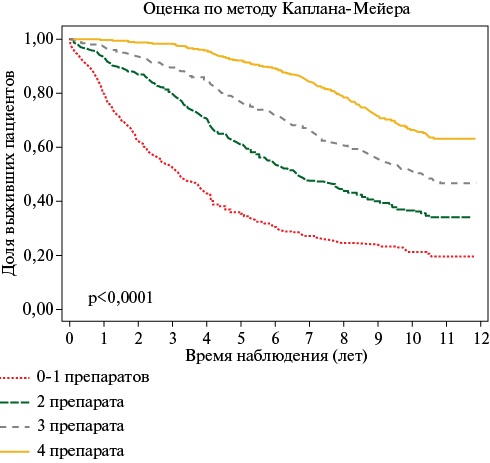
- Установлено, что использование полноценной 4-компонентной фармакотерапии (ингибиторов ангиотензинпревращающего фермента/блокаторов рецепторов ангиотензина, β-адреноблокаторов, статинов и антиагрегантов/антикоагулянтов при отсутствии/наличии фибрилляции предсердий), связано с 3-кратным снижением риска смерти от всех причин.
- Установлено, что у пациентов с ИБС частые госпитализации по поводу ССЗ (>1 раза каждые два года) ассоциируются с более высоким риском смерти за 10 лет, тогда как более редкие — с меньшим риском, чем у не госпитализировавшихся.
Цель. Оценить исходы за 10 лет наблюдения и риски развития неблагоприятных событий у больных ишемической болезнью сердца (ИБС) в рамках амбулаторно-поликлинического регистра.
Материал и методы. В амбулаторно-поликлиническом регистре РЕКВАЗА (РЕгистр КардиоВАскулярных ЗАболеваний) на базе 3 поликлиник г. Рязань наблюдались 2548 пациентов с ИБС (возраст 70,4±10,8 лет; 28,5% мужчин). За 2012-2023гг (наблюдение 8,2±3,3 лет) оценены исходы: смерть, инфаркт миокарда (ИМ), острое нарушение мозгового кровообращения (ОНМК), госпитализация по поводу сердечно-сосудистых заболеваний (ССЗ). Информация об исходах получена из медицинской документации, опросов, электронных баз данных.
Результаты. За 10 лет наблюдения в регистре РЕКВАЗА умерли 1321 пациент с ИБС, что составляет 51,8%. Основными причинами смерти были ССЗ (44,4%) и онкологические заболевания (8,8%). Особенно высокая доля умерших наблюдалась среди пациентов, у которых на момент включения в исследование были зарегистрированы в анамнезе ОНМК (71,9%) и ИМ (61,5%); сочетания ИБС с артериальной гипертонией (АГ), хронической сердечной недостаточностью (ХСН) и фибрилляцией предсердий (ФП) (79%); возраст ≥80 лет (91,7%). Наиболее высокий риск смерти от всех и от сердечно-сосудистых причин был ассоциирован с возрастом (HR — hazard ratio (отношение рисков)=1,06 и HR=1,07; p<0,001); мужским полом (HR=1,70 и HR=1,62; p<0,001); ОНМК в анамнезе (HR=1,86 и HR=2,13; p<0,001); сахарным диабетом 2 типа (HR=1,55 и HR=1,67; р<0,001); сниженным уровнем гемоглобина (HR=1,66 и HR=1,72; р<0,001); повышенным уровнем гемоглобина (HR=1,63 и HR=1,92; р=0,005 и 0,004); курением (HR=1,51; р=0,001 и HR=1,72; р=0,003), соответственно. Риск развития ИМ в наибольшей степени был ассоциирован с мужским полом и ИМ в анамнезе (HR=1,77 и HR=2,61; р<0,001), риск развития ОНМК — с ФП и ОНМК в анамнезе (HR=1,65 и 3,78; р<0,001), с систолическим артериальным давлением <110 мм рт.ст. (HR=2,72; р=0,01). Госпитализация по поводу ССЗ чаще 1 раза/2 года была ассоциирована с более высоким риском смерти (в 1,6 раза), но меньшая частота — с более низким риском (в 1,9 раза), чем при ее отсутствии. При назначении 4-компонентной фармакотерапии блокатором ренин-ангиотензиновой системы, β-адреноблокатором, статином, антиагрегантом/антикоагулянтом при отсутствии/наличии ФП, по сравнению со случаями назначения 0-1 из перечисленных, риск смерти от всех причин и от сердечно-сосудистых причин был меньше в 3,5 и 4,2 раза, соответственно.
Заключение. За 10 лет наблюдения умерли 51,8% пациентов с ИБС. Наиболее высокая частота смертельных исходов была при наличии в анамнезе перенесенных ИМ и ОНМК, сахарного диабета 2 типа, при сочетании ИБС, АГ, ХСН и ФП, сниженном уровне гемоглобина. Госпитализации по поводу ССЗ чаще 1 раза/2 года были ассоциированы с более высоким риском смерти, но при меньшей их частоте риск был ниже, чем при отсутствии госпитализаций по сердечно-сосудистым причинам. Назначение по показаниям 4-компонентной фармакотерапии блокатором ренин-ангиотензиновой системы, β-адреноблокатором, статином, антитромботическим препаратом снижало риск смерти от всех причин и от сердечно-сосудистых причин в 3,5 и 4,2 раза, соответственно.
Что известно о предмете исследования?
- Пандемия COVID-19 (COronaVIrus Disease 2019) привела к избыточной смертности (по сравнению с тремя допандемийными годами).
- С перенесенной COVID-19 связывают развитие осложнений и утяжеление течения многих хронических неинфекционных заболеваний (ХНИЗ).
- Данные о влиянии ожирения на заболеваемость, тяжесть течения и исходы COVID-19 противоречивы.
Что добавляют результаты исследования?
- Подтвержденный COVID-19 был отмечен у 44% пациентов с предожирением/ожирением.
- С неблагоприятными исходами у больных с предожирением/ожирением были ассоциированы более высокие значения индекса массы тела, перенесенный инфаркт миокарда, наличие сахарного диабета.
- У трети таких больных после перенесенной COVID-19 отмечено прогрессирование имевшихся ХНИЗ, у каждого четвертого пациента — развитие нового ХНИЗ.
- Приверженные пациенты и люди более старшего возраста оказались меньше подвержены риску заражения COVID-19 по сравнению с неприверженными и более молодыми больными.
- По окончании пандемии COVID-19 отмечено снижение критичности в субъективной оценке собственной массы тела преимущественно у пациентов с предожирением.
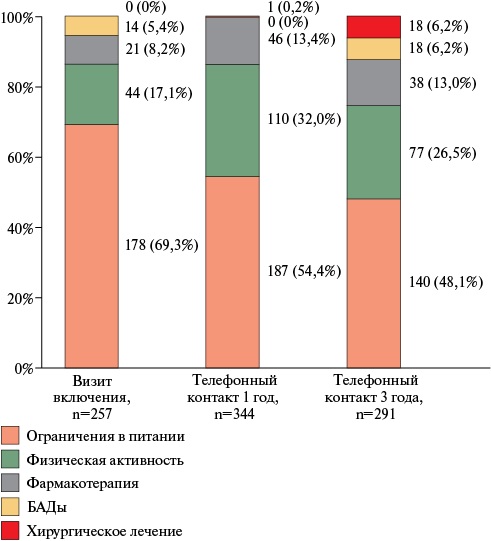
Цель. Оценить состояние здоровья и исходы у пациентов с избыточной массой тела (МТ) (предожирением) или ожирением при продолжительном наблюдении в рамках обсервационной программы ЕВА (оцЕнка немедикаментозного и медикаментозного лечения избыточной массы тела (предожирения) и ожирения у пациентов с сердечно-сосудистыми заболеВаниями или с высоким кардиоваскулярным риском по данным Анкетирования больных, в рамках амбулаторного регистра "ПРОФИЛЬ").
Материал и методы. В исследование ЕВА с 08.04.2019 по 24.03.2020 включались пациенты с предожирением и ожирением (индекс МТ (ИМТ) ≥25 кг/м2) амбулаторного регистра больных сердечно-сосудистыми заболеваниями или их факторами риска. Через 1 и 3 года после визита включения (что совпало с периодом пандемии COVID-19 — COronaVIrus Disease 2019) были выполнены телефонные контакты, во время которых проводился сбор информации о МТ на дату опроса, регулярности лекарственного лечения (приверженности), о субъективной оценке по наличию предожирения/ожирения, на этапе 3 лет собирались данные о перенесенной COVID-19, о динамике коморбидных состояний за период пандемии COVID-19.
Результаты. В исследование были включены 295 пациентов. Средний срок наблюдения пациентов составил 3,6±0,5 года. При втором телефонном контакте удалось собрать информацию о 261 (88,5%) пациенте: 18 человек умерли, 243 больных были живы. 129 (43,7%) пациентов перенесли COVID-19. Приверженные пациенты и люди более старшего возраста оказались меньше подвержены риску заражения COVID-19 по сравнению с неприверженными и более молодыми больными (р=0,016 и р=0,043, соответственно). У каждого третьего (32,3%) пациента, перенесшего COVID-19, отмечено ухудшение течения имевшихся хронических неинфекционных заболеваний (ХНИЗ), почти у каждого четвертого (23,4%) возникли новые ХНИЗ. Обнаружено снижение критичности в субъективной оценке собственного веса, особенно у больных с предожирением, 40% из которых посчитали свою МТ нормальной. Предикторами неблагоприятных исходов оказались перенесенный инфаркт миокарда — отношение рисков (HR — hazard ratio)=6,10; 95% доверительный интервал (ДИ): 1,18-31,46 (р=0,031); сахарный диабет 2 типа — HR=2,78; 95% ДИ: 1,03-7,51, р=0,043 и ИМТ — HR=1,12; 95% ДИ: 1,01-1,24 (р=0,035).
Заключение. Значимыми предикторами неблагоприятного прогноза у больных за 3-х летний период наблюдения оказались повышенный ИМТ, перенесенный инфаркт миокарда, наличие сахарного диабета. После перенесенной COVID-19 у трети больных отмечено прогрессирование имевшихся ХНИЗ, у каждого четвертого пациента — развитие нового ХНИЗ.
Неприверженность оказалась одним из двух факторов, ассоциированных с инфицированием COVID-19. За время пандемии COVID-19 отмечено некоторое снижение критичности в субъективной оценке собственной МТ пациентами с предожирением или ожирением.
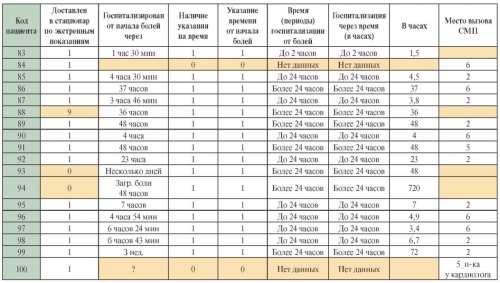
Что известно о предмете исследования?
- Пропущенные и ошибочные данные часто встречаются при проведении клинических исследований, игнорирование их наличия может привести к неверным выводам.
Что добавляют результаты исследования?
- Приводится конкретный пример таблицы с пропущенными данными регистра острого коронарного синдрома. Проанализированы российские регистры острого коронарного синдрома на предмет упоминания о пропущенных данных и "потерянных" больных.
В статье приводятся сведения о пропущенных и ошибочных данных в клинических исследованиях в области медицины и их влиянии на полученный результат. Описывается значимость "потерянных" для наблюдения больных в проспективных исследованиях и отдельных пропущенных данных у конкретного пациента. Приводится пример базы данных регистра острого коронарного синдрома с пропущенными данными. Упоминается о проблеме подложных данных. Рассматриваются различные способы восполнения пропущенных данных в клинических регистрах, а также основные принципы их предупреждения. Проводится анализ отечественных регистров острого коронарного синдрома с точки зрения упоминания о пропущенных данных и потерянных для наблюдения больных.
КЛИНИКА И ФАРМАКОТЕРАПИЯ
Что известно о предмете исследования?
- Урсодезоксихолевая кислота (УДХК) является универсальным гепатопротектором, который может использоваться для лечения патологии гепатобилиарной системы, а также при функциональных расстройствах желудочно-кишечного тракта.
- УДХК также обладает потенциалом влияния на метаболические параметры и может использоваться в первичной профилактике атеросклероза и связанных с ним осложнений.
Что добавляют результаты исследования?
- Комплексное влияние УДХК на ключевые метаболические факторы риска позволяет рекомендовать ее для включения в терапию не только неалкогольной жировой болезни печени, но и других метаболически-ассоциированных заболеваний с целью снижения сердечно-сосудистых рисков.
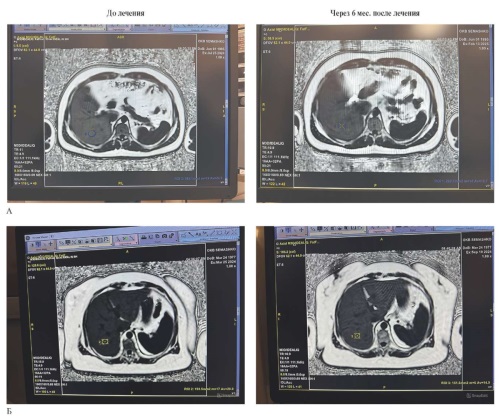
Цель. Оценить эффективность урсодезоксихолевой кислоты (УДХК, Урсосан) в комплексном лечении пациентов с неалкогольной жировой болезнью печени (НАЖБП) по данным магнитно-резонансной томографии органов брюшной полости и ее влияние на метаболические факторы сердечно-сосудистого риска.
Материал и методы. Проведено проспективное открытое нерандомизированное исследование с участием 53 пациентов с НАЖБП. Исследуемые были разделены на две группы. Все пациенты были ориентированы на гипокалорийную диету и дозированную физическую нагрузку. Пациенты первой группы получали препарат УДХК из расчета 12 мг/кг массы тела в сутки на протяжении 6 мес. Пациенты второй группы (группа сравнения) медикаментозного лечения не получали, придерживались рекомендаций по модификации образа жизни. Исследование включало клинико-лабораторное обследование: ультразвуковое исследование и магнитно-резонансную томографию органов брюшной полости с определением фракции жира в печени, определение уровней аланинаминотрансферазы, аспартатаминотрансферазы, глюкозы крови, мочевой кислоты, показателей липидного профиля. Статистический анализ выполнен с использованием критерия Вилкоксона и корреляционного анализа по Спирмену.
Результаты. На фоне терапии препаратом Урсосан отмечено статистически значимое снижение фракции жира в печени (медиана с 11,4 до 9,2%; p=0,009), общего холестерина (с 6,6 до 5,3 ммоль/л; p=0,001), триглицеридов (с 1,9 до 1,6 ммоль/л; p=0,010), мочевой кислоты (с 386 до 334 мкмоль/л; p=0,001) и активности трансаминаз — аланинаминотрансферазы (с 28,1 до 23,0 Ед/л; p=0,020) и аспартатаминотрансферазы (с 25,3 до 22,6 Ед/л; p=0,021). Побочных эффектов выявлено не было.
Заключение. Препарат Урсосан оказывает комплексное гепатопротективное действие, что способствует торможению прогрессирования стеатоза печени. УДХК снижает уровни общего холестерина и триглицеридов, что является важным условием профилактики атеросклероза. За счет улучшения метаболических процессов в организме происходит нормализация пуринового, углеводного и липидного обменов, что способствует улучшению метаболического профиля. Безопасность и эффективность УДХК позволяет включать его в комплексную терапию не только НАЖБП, но и других метаболически-ассоциированных заболеваний.
ОБЗОРЫ ЛИТЕРАТУРЫ
Что известно о предмете исследования?
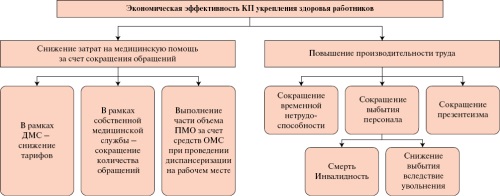
- Корпоративные программы укрепления здоровья играют важную роль в поддержании здоровья работников, повышении их производительности труда и улучшении экономических показателей организации и государства в целом.
- Исследователи проводят оценку экономической эффективности, ориентируясь на различные методы и показатели, результаты исследований могут быть неоднозначными и зависеть от множества факторов, таких как отраслевая специфика, масштабы организации, продолжительность реализации программ и используемая методология расчета.
Что добавляют результаты исследования?
- Несмотря на положительные результаты ряда исследований, отсутствие единого подхода к оценке экономической эффективности корпоративных программ, создает необходимость разработки методологического подхода для организаций Российской Федерации, принимая во внимание актуальность данного направления в рамках Национального проекта "Продолжительная и активная жизнь".
Корпоративные программы укрепления здоровья являются важнейшим резервом увеличения ожидаемой продолжительности жизни и обеспечения экономической безопасности страны. Поэтому это направление находится в фокусе государственной политики, что нашло отражение в т.ч. в рамках Национального проекта "Продолжительная и активная жизнь". Однако отмечен дефицит методических подходов к определению экономической эффективности корпоративных программ, что является препятствием для увеличения охвата работающего населения профилактическими мерами, т.к. экономические аргументы необходимы для повышения мотивации работодателя к инвестициям в здоровье работников. В настоящем обзоре представлены методы оценки экономической эффективности корпоративных программ, используемые в организациях зарубежных стран, результаты которых могут быть неоднозначными. Учитывая развитие методической базы укрепления здоровья на рабочих местах, в т.ч. в рамках Национальных проектов, авторы настоящей статьи представили обоснование необходимости разработки методологии экономической эффективности корпоративных программ и рамку будущей методологии.
Что известно о предмете исследования?
- Суточное мониторирование (СМАД) артериального давления (АД) является информативным диагностическим методом, дающим объективную и полную информацию об уровне АД у пациента.
- СМАД, разработанное в качестве метода измерения АД в привычных для больного условиях (вне клиники), все чаще применяется при обследовании больных в стационаре.
Что добавляют результаты исследования?
- По данным литературы показано, что в реальной клинической практике в России, значения среднесуточных систолического и диастолического АД, полученные при проведении СМАД в стационарных условиях по сравнению с амбулаторными, в среднем, ниже.
- СМАД в условиях стационара чаще проводится лицам с артериальной гипертонией более молодого возраста и с меньшим количеством сопутствующих болезней системы кровообращения.
- Параметры стационарного СМАД сохраняют свое прогностическое значение, в т.ч. ассоциацию с риском смерти от всех причин.
Суточное мониторирование (СМАД) артериального давления (АД) получило широкое распространение в современной практике. Метод, изначально предназначенный для получения информации об уровне АД в привычных для больного условиях (вне клиники), все чаще применяется для ведения больных в стационаре, в частности, входит в программы обследования по обязательному медицинскому страхованию пациентов с артериальной гипертонией (АГ) и другими болезнями системы кровообращения. Несмотря на то, что профиль АД в стационаре у одного и того же больного может отличаться от такового в амбулаторных условиях, СМАД в стационаре сохраняет многие преимущества, описанные при амбулаторном его применении, в частности объективность результатов, прогностическое значение получаемых данных.
Цель статьи — критический анализ исследований (в т.ч. авторских), имеющих отношение к проблеме применения СМАД в госпитальных условиях. Работа дополнена некоторыми оригинальными результатами авторов, отражающими типичные характеристики пациентов, которым СМАД в условиях стационара проводят наиболее часто, а также прогностическую значимость показателей "госпитального" СМАД.
Что известно о предмете исследования?
- В рамках реализации приоритетных направлений Всемирной организации здравоохранения по снижению смертности от неинфекционных заболеваний на 2%/год в мире сформированы идея и цель табачного эндшпиля — полное прекращение табачной эпидемии.
- Политические инициативы табачного эндшпиля включают стратегии, ориентированные на продукт, потребителя, рынок/предложение, институциональные структуры.
Что добавляют результаты исследования?
- Большинство стран с целями табачного эндшпиля реализуют стратегии, ориентированные на рынок и предложение, хотя и не в полной мере.
- Институциональные стратегии направлены на противостояние вмешательствам табачных компаний на пути достижения целей табачного эндшпиля, однако публикаций, доказывающих их реализацию и/или эффективность, нет.
Статья является следующей частью исследования стратегий и мер табачного эндшпиля, в которой проанализированы политические инициативы, ориентированные на рынок и предложение, и инициативы, ориентированные на институциональные структуры, соответствующие стратегии и меры в рамках этих инициатив и их эффективность.
Что известно о предмете исследования?
- Гипертрофическая кардиомиопатия является заболеванием с высокой риском внезапной сердечной смерти.
- Циркулирующие микроРНК представляют собой потенциальные биомаркеры гипертрофической кардиомиопатии.
Что добавляют результаты исследования?
- Современные исследования, посвященные изучению профиля циркулирующих микроРНК у пациентов с гипертрофической кардиомиопатией, характеризуются значительной методологической гетерогенностью, что затрудняет прямое сопоставление данных и формирование однозначных выводов.
Гипертрофическая кардиомиопатия (ГКМП) является распространенным наследственным заболеванием сердца и ведущей причиной внезапной сердечной смерти среди молодых людей. В последнее время появляется все больше исследований, посвященных изучению роли микроРНК в регуляции ключевых патологических процессов при ГКМП, таких, как фиброз миокарда, гипертрофия кардиомиоцитов и ремоделирование сердца. Цель настоящего обзора проанализировать недавно опубликованные оригинальные исследования, посвященные анализу потенциала циркулирующих микроРНК в качестве биомаркеров для диагностики и оценки рисков у пациентов с ГКМП.
Объявления
2025-12-27
Последние номера 2025 года
Уважаемые авторы и читатели,
перед новогодними праздниками последние номера выкладываются в архив с большими временными задержками. Поэтому все опубликованные выпуски будут выложены постатейно в разделе "Принято в печать".
2025-12-26
Благодарность рецензентам
Редакция журнала "Кардиоваскулярная терапия и профилактика" выражает огромную благодарность экспертам, которые рецензировали статьи на протяжении 2025 года и помогали принимать редакционные решения
2025-09-16
Единый государственный перечень научных изданий (ЕГПНИ) – «Белый список»
Журнал «Кардиоваскулярная терапия и профилактика» вошел в Единый государственный перечень научных изданий (ЕГПНИ) – «Белый список». Ему присвоен 1-й уровень. Это важное достижение, которое подтверждает качество и значимость издания в научном сообществе
2025-08-29
Обработка персональных данных
С 1 сентября 2025 года вступают в силу поправки в ч. 1 ст. 9 Закона № 152-ФЗ, которыми вводится новое требование к согласию на обработку персональных данных. Согласие должно быть оформлено отдельно от информационных и (или) иных документов, которые подписывает субъект персональных данных (Федеральный закон от 24 июня 2025 года №156-ФЗ).
2025-06-02
Уточнения в «Правила для авторов» в отношении рисунков
Уважаемые авторы!
Журнал вносит уточнения в «Правила для авторов» в отношение рисунков, которые предоставляются при подаче статьи для рассмотрения к публикации.
| Еще объявления... |
ISSN 2619-0125 (Online)