Перейти к:
Современные возможности и тактика лечения артериальной гипертонии у пациентов с коморбидной патологией. Место селективных агонистов имидазолиновых рецепторов. Мнение экспертов
https://doi.org/10.15829/1728-8800-2025-4609
EDN: GCPTWX
Аннотация
Артериальная гипертензия (АГ) является серьезной проблемой общественного здоровья. Несмотря на успехи в диагностике и осведомленности населения, процент контролируемых случаев остается низким, особенно среди мужчин и пожилых людей. Основные трудности связаны с наличием коморбидных состояний, таких как ожирение, сахарный диабет, хроническая болезнь почек и синдром обструктивного апноэ сна, которые ухудшают прогноз и повышают риск сердечно-сосудистых осложнений.
Подход к лечению АГ должен быть индивидуальным и учитывать наличие специфических фенотипов заболевания и сопутствующие патологии. Важно выделять пациентов с повышенной активностью симпатической нервной системы, т.к. именно эта группа испытывает наибольшие трудности в контроле артериального давления. Моксонидин, представляющий собой препарат центрального действия, избирательно стимулирует имидазолиновые рецепторы головного мозга, вызывая снижение симпатической активности и эффективное уменьшение артериального давления.
Необходимость перехода к персонализированному подходу в лечении АГ обусловлена ростом числа пациентов с множественными сопутствующими заболеваниями и сложной структурой патогенеза. Новые подходы, включающие раннее назначение комбинированной терапии и целенаправленное управление метаболическими факторами риска, позволят уменьшить заболеваемость и смертность от сердечно-сосудистых болезней. Моксонидин играет ключевую роль в арсенале антигипертензивных препаратов благодаря своему уникальному механизму действия и способности положительно влиять на широкий спектр патологий, сопровождающих АГ.
Ключевые слова
Для цитирования:
Печерина Т.Б., Чумакова Г.А., Гринштейн Ю.И., Донирова О.С., Захарчук Н.В., Кашталап В.В., Петричко Т.А., Сыромятникова Л.И., Федоришина О.В., Черепенин С.М. Современные возможности и тактика лечения артериальной гипертонии у пациентов с коморбидной патологией. Место селективных агонистов имидазолиновых рецепторов. Мнение экспертов. Кардиоваскулярная терапия и профилактика. 2025;24(9):4609. https://doi.org/10.15829/1728-8800-2025-4609. EDN: GCPTWX
For citation:
Pecherina T.V., Chumakova G.A., Grinshtein Yu.I., Donirova O.Yu., Zakharchuk N.V., Kashtalap V.V., Petrichko T.A., Syromyatnikova L.I., Fedorishina O.V., Cherepenin S.М. Current hypertension treatment possibilities and tactics in patients with comorbidities. The role of selective imidazoline receptor agonists. Expert opinion. Cardiovascular Therapy and Prevention. 2025;24(9):4609. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4609. EDN: GCPTWX
Введение: актуальность персонализированного подхода при лечении артериальной гипертонии
Артериальная гипертензия (АГ) остается одной из наиболее значимых медико-социальных проблем в Российской Федерации (РФ) и Европе. Данные последних эпидемиологических исследований свидетельствуют о высокой и увеличивающейся распространённости АГ: по результатам исследования ЭССЕ-РФ-3 [1], частота этой патологии в РФ составляет 53,9%, причём данный показатель выше среди мужчин (56,0%) по сравнению с женщинами (52,1%), а также в сельской местности относительно городов. В Восточной Европе распространённость АГ достигает 65%, что существенно превышает аналогичные показатели в Западной Европе и других развитых странах1 [2-4].
Несмотря на улучшения в информированности населения и уровне охвата скринингом, уровень контроля артериального давления (АД) остается неудовлетворительным. Стандартизованная по возрасту эффективность лечения АГ в РФ, составившая 44,0%, имеет выраженные гендерные различия — этот показатель статистически значимо выше среди женщин, принимающих антигипертензивную терапию (АГТ), в сравнении с мужчинами: 48,2% vs 37,4% (р<0,001) [1]. Наблюдается градиентное снижение доли достигающих целевых значений АД с возрастом (р<0,001) при сохраняющихся более высоких показателях среди женщин [1] (таблица 1).
Таблица 1
Доли достигающих целевых значений АД с возрастом
|
Индикатор (Скрининг-2023) [5] |
Значение |
|
Распространённость АГ (≥140/90) |
53,9% |
|
Осведомлённость |
77,7% |
|
Получают лечение |
63,4% |
|
Контроль АД <140/90 |
44,0% |
|
Контроль по строгой цели <130/80 |
27,9% |
|
Доля пациентов с инициацией АГТ с комбинации |
43,7% |
Примечание: АГ — артериальная гипертензия, АГТ — антигипертензивная терапия, АД — артериальное давление.
Особую актуальность приобретает увеличение коморбидной патологии среди пациентов с АГ, прежде всего метаболических расстройств, таких как ожирение, предиабет, сахарного диабета (СД) 2 типа. Наличие сопутствующих заболеваний не только затрудняет достижение контроля АД, влияет на приверженность к лечению [6], но и существенно ухудшает прогноз: сочетание с ожирением, СД 2 типа, ревматическими или психическими болезнями увеличивает риск развития осложнений и преждевременной сердечно-сосудистой смертности, уровень которой в РФ остаётся остается достаточно высоким (46% всех летальных исходов) [7][8].
В современных условиях становится очевидным, что стандартные схемы терапии АГ уступают персонализированным стратегиям, в особенности при наличии коморбидной патологии и различных клинических фенотипов заболевания.
Традиционная поэтапная терапия демонстрирует более низкие показатели достижения целевых уровней АД по сравнению с современными подходами, основанными на стартовом назначении комбинированных препаратов, преимущественно в виде одной таблетки. Прогнозируется, что использование инициации терапии c фиксированной комбинацией позволит снизить смертность на 4,9%, сократить потери лет жизни с поправкой на инвалидность на 5,2% и снизить частоту осложнений (включая хроническую болезнь почек (ХБП), инсульт и ишемическую болезнь сердца) на 9,2%, по сравнению с обычными схемами лечения [9].
В условиях увеличения числа пациентов с коморбидными состояниями, пожилого возраста, разнообразием клинических фенотипов и индивидуальных рисков, персонализированный подход приобретает особое значение. Он предполагает выбор терапии с учетом наличия сопутствующих заболеваний, особенностей течения АГ, гендерных, возрастных и этнических факторов, а также оценки вариабельности АД и поражения органов-мишеней.
Цель — обосновать консолидированное мнение авторов о необходимости персонализированной терапии АГ у пациентов с коморбидной патологией и месте моксонидина в оптимизации ведения пациентов с особыми фенотипами АГ.
Методологические подходы
Выполнен анализ работ из научных баз eLibrary, PubMed, Google Scholar, за период с 1998 по 2025гг (150 научных публикаций), посвященных изучению персонализированной АГТ, и использованию агонистов имидазолиновых рецепторов в рамках комбинированной АГТ у коморбидных пациентов. В качестве ключевых слов использованы: артериальная гипертензия/arterial hypertension, коморбидность/comorbidity, агонисты имидазолиновых рецепторов/imidazoline receptor agonists, комбинированная терапия/combination therapy.
Российские и европейские рекомендации 2024г: изменения классификации и тактики лечения
В 2024г как европейские [10-12], так и российские [13] рекомендации по АГ претерпели определенные изменения, отражая современное понимание патогенеза, стратификации риска и подходов к терапии.
Диагностические пороги АД
Согласно последним рекомендациям ESC/ESH [8][10][12], диагностический порог АГ оставлен на уровне АД ≥140/90 мм рт.ст., однако введена новая категория "повышенное АД" (elevated BP) — это значения офисного АД 120-139/70-89 мм рт.ст. Данная группа пациентов рассматривается как имеющая повышенный сердечно-сосудистый риск, что диктует необходимость более раннего вмешательства и тщательного мониторинга.
В российских рекомендациях [13] также сохраняется классический порог диагноза АГ по уровню АД ≥140/90 мм рт.ст. Отмечено особое внимание к оценке риска при значениях АД 130-139 мм рт.ст., которые описываются термином "высокое нормальное АД".
Суточное мониторирование АД: инструмент фенотипирования и контроля эффективности лечения АГ
Суточное мониторирование АД (СМАД) признано современным золотым стандартом для диагностики и контроля эффективности терапии АГ, значительно превосходящим офисные измерения по информативности и прогностической ценности. СМАД предоставляет непрерывную запись давления в течение суток, что позволяет не только более точно диагностировать АГ, но и проводить выделение ее фенотипа, индивидуализировать терапию и минимизировать риск неблагоприятных исходов.
СМАД позволяет выявлять различные фенотипы АГ, включая так называемую гипертензию "офисную" или "белого халата" (повышенное АД на врачебном приёме при нормальных его значениях вне клиники) и скрытую или маскированную гипертензию (нормальное офисное АД при его повышенных уровнях на работе, ночью или дневном хроническом стрессе) [14][15], а также оценить циркадные ритмы АД, включая его ночное снижение (диппинг-статус), имеющие важное значение для стратификации риска сердечно-сосудистых осложнений. У пациентов с повышенной активностью симпатической нервной системы (СНС) в большинстве случаев выявляются суточные профили АД типа нон-диппер (недостаточное снижение АД ночью) или найт-пикер (повышение АД ночью относительного дневного АД) [16].
В актуальных клинических рекомендациях ведущих экспертных сообществ СМАД рекомендуется в качестве необходимого инструмента диагностики и контроля за лечением АГ. Его использование позволяет в реальной клинической практике перейти к персонифицированным стратегиям ведения, снизить частоту неблагоприятных событий и повысить качество медицинской помощи пациентам с АГ2 [14][17].
Целевые уровни АД
Определены новые целевые уровни АД в терапии АГ: пациентам моложе 65 лет, получающим АГТ, рекомендуется снижать систолическое АД до значений 120-<130 мм рт.ст. Пациентам 65-79 лет без старческой астении, получающим АГТ, рекомендуется снижать систолическое АД первично до целевых значений <140 мм рт.ст., а при условии хорошей переносимости до <130 мм рт.ст. Всем пациентам с АГ вне зависимости от возраста, уровня риска и наличия сопутствующих заболеваний рекомендуется снижать диастолическое АД до целевых значений 70-79 мм рт.ст.
В новых европейских рекомендациях применяется принцип ALARA ("as low as reasonably achievable" — "настолько низко, насколько это разумно достижимо"), согласно которому рекомендуется снижать АД до уровня, который является "разумно достижимым" для конкретного пациента. Для ослабленных и пожилых пациентов или при наличии симптомной ортостатической гипотензии допускается менее строгий контроль АД, в частности удержание его уровня <140/90 мм рт.ст., целевые показатели корректируются в сторону более щадящих значений, исходя из баланса пользы и риска. Принцип ALARA позволяет избежать избыточного снижения АД, что может быть опасно для этих групп пациентов. Концепция способствует персонализации лечения, снижая риск осложнений и повышая качество жизни пациентов с АГ.
В российских рекомендациях предлагается аналогичный подход к таргетным значениям АД на основании европейских данных. Вместе с тем уровень контроля АД в РФ остается недостаточным: по данным последних исследований, контроль АД достигается лишь у 44,0% пациентов [1], что свидетельствует о необходимости ранней интенсификации терапии, особенно в группах высокого риска.
Стратификация риска
Стратификация риска в ESC/ESH-2024 уточнена: рекомендовано оппортунистическое скрининговое измерение АД раз в 3 года у лиц младше 40 лет и ежегодно у лиц старших возрастных групп; для пациентов с уровнем АД 120-139/70-89 мм рт.ст. — повторная оценка риска в течение года. Старт медикаментозной терапии при АД ≥130/80 мм рт.ст. показан тем, у кого риск сердечно-сосудистых событий превышает 10% по шкале 10-летнего риска, а также пациентам с СД, ХБП или выраженным сосудистым поражением органов-мишеней. Диагноз АГ в диапазоне АД 140-159/90-99 мм рт.ст. должен подтверждаться суточным или домашним мониторингом.
В отечественных и европейских рекомендациях подчеркивается принцип индивидуализации и приоритетного внимания группам пациентов с коморбидной патологией (СД, ХБП, синдром обструктивного апноэ сна (СОАС) и др.).
Ранняя комбинированная АГТ
Важный аспект актуальных российских и европейских рекомендательных документов — акцент на раннее назначение комбинированной АГТ. Рекомендуется начинать АГТ с двух препаратов (желательно в виде фиксированной комбинации в одной таблетке), что позволяет быстрее достичь контроля АД и увеличить долю пациентов с достигнутым целевым АД. Данный подход вытесняет ранее предложенную "пошаговую" стратегию.
Таким образом, в 2024г в стратегиях ведения пациентов с АГ делаются акценты на снижение целевых значений АД, раннюю комбинированную АГТ, современную стратификацию риска и эскалацию контроля за вариабельностью и суточным профилем АД.
Проблема остается в достижении целевых значений АД у пациентов в РФ, что требует активного внедрения новых принципов и совершенствования образовательных, организационных и цифровых подходов в системе здравоохранения.
Персонализация терапии: выбор стратегии при различных фенотипах АГ и коморбидной патологии
Современный подход к лечению АГ основывается на персонифицированной стратегии, учитывающей клиническое многообразие фенотипов АГ и множество сопутствующих заболеваний. Существуют отдельные группы пациентов, у которых сложно достичь целевых уровней АД.
Метаболические нарушения
Пациенты с метаболическими нарушениями, включая ожирение, нарушение толерантности к глюкозе, предиабет, СД 2 типа, часто демонстрируют повышенную активацию СНС, что способствует стойкой вазоконстрикции, задержке натрия и нарушению метаболизма глюкозы. Эта хроническая симпатическая активация осложняет контроль АД и может стать ключевым фактором в развитии резистентной гипертонии, часто наблюдаемой у этой категории больных. В данной популяции основное значение имеют контроль массы тела, ограничение соли, коррекция дислипидемии и назначение препаратов с доказанным влиянием на метаболический профиль и снижение сердечно-сосудистого риска3 [8][10][18][19].
ХБП
ХБП — тяжелая коморбидная патология, которая часто встречается у пациентов с АГ и может быть как причиной, так и следствием АГ. При ХБП ухудшение функции почек может вызывать повышение симпатического тонуса, что способствует повышению АД посредством афферентной передачи сигналов. Grassi G, et al. (2021) доказали существование тесных взаимоотношений между ухудшением функции почек и повышением активности СНС [20]. Симпатическая гиперактивность играет значительную роль в патогенезе АГ и прогрессировании ХБП. При ХБП происходит активация ренин-ангиотензин-альдостероновой системы, которая взаимосвязана с СНС, и это приводит к увеличению реабсорбции натрия и воды, повышению сосудистого тонуса. Кроме того, развивается снижение чувствительности к соли и увеличение ее потребления, что также ухудшает контроль АД [20].
СОАС
СОАС и АГ часто встречаются одновременно, при этом СОАС обычно является причинным фактором риска развития АГ. СОАС приводит к эпизодам ночной гипоксии, ассоциирован с нестабильностью АД, акцентированной ночной и утренней гипертензией, повышенной вариабельностью АД. Отсутствие адекватного ночного снижения АД является распространенным явлением и связано с повышенным сердечно-сосудистым риском при СОАС. Распространенность СОАС высока у пациентов с резистентной гипертонией [21].
Пери-/постменопауза
Женщины имеют пол-специфичные факторы риска сердечно-сосудистых заболеваний. Для женщин в пери- или постменопаузе характерно снижение эффективности АГТ и увеличение риска нежелательных явлений вследствие изменений фармакодинамики и фармакокинетики лекарственных препаратов, возникающих на фоне гормональных изменений (гипоэстрогения, относительная гиперандрогения) и метаболических нарушений. При этом в постменопаузальный период АГ чаще протекает с выраженной вариабельностью АД, гиперсимпатикотонией, быстрым прогрессированием тяжести АГ [22][23].
Пациенты с онкологической патологией и получающие цитостатическую терапию
У пациентов с онкологической патологией АГ встречается с высокой частотой как исходно, так и на фоне противоопухолевой терапии, особенно при применении ингибиторов ангиогенеза и некоторых цитостатиков. Эти препараты вызывают активацию симпатоадреналовой системы и нарушение функции эндотелия, что ведёт к вазоконстрикции, задержке соли и жидкости, усилению воспаления и окислительного стресса, повышая риски развития и прогрессирования АГ. Также значимыми факторами являются нарушения барорефлексной регуляции после лучевой терапии, психологический стресс, ухудшение питания и функциональное состояние пациентов [24][25].
Бронхиальная астма, хроническая обструктивная болезнь легких
Бронхиальная астма и хроническая обструктивная болезнь легких (ХОБЛ) часто сопровождаются хроническим стрессом для дыхательной системы и организма в целом, что приводит к активации СНС. Повышенный симпатический тонус при этих заболеваниях обусловлен как постоянной гипоксией и нарушением газообмена, так и воспалительными процессами в дыхательных путях, что способствует усиленной вазоконстрикции и повышенной нагрузке на сердце и сосуды. В свою очередь гиперактивация СНС может усугублять течение бронхиальной астмы, поскольку стресс и выброс адреналина могут приводить к бронхоспазму и затруднению дыхания. У больных тяжелой бронхиальной астмой гиперактивация СНС приводит к снижению тканевой перфузии вследствие вазоспазма. Это в свою очередь приводит к увеличению активации ренин-ангиотензин-альдостероновой системы, повышению частоты сердечных сокращений, гипертрофии и некрозу миокарда, апоптозу кардиомиоцитов, электрическому ремоделированию с проаритмогенными эффектами и, как следствие, увеличению сердечно-сосудистых заболеваний, их осложнений и смертности в данной популяции [26].
Мультифокальный атеросклероз
Мультифокальный атеросклероз — это распространённое сосудистое поражение, при котором атеросклеротические изменения затрагивают несколько сосудистых бассейнов одновременно, что значительно повышает риск сердечно-сосудистых событий и усложняет ведение пациентов. Сочетанное поражение сосудов в связи с наличием АГ (артериолосклероз) и атеросклероза значительно повышает риск осложнений и ухудшает прогноз [27]. Повышенная активность СНС при мультифокальном атеросклерозе играет важную роль в патогенезе заболевания, способствуя вазоконстрикции, увеличению сосудистого сопротивления и ухудшению кровотока. Гиперсимпатикотония усугубляет эндотелиальную дисфункцию и воспалительный процесс в стенках сосудов, способствуя прогрессированию атеросклеротических бляшек и усугублению ишемических проявлений.
Безусловно, в отношении перечисленных выше категорий пациентов особое значение приобретает персонифицированный подход к терапии, направленный на снижение гиперактивности СНС, который становится ключевым элементом в лечении АГ. Медикаментозное воздействие на центральный компонент сопряжено с положительным метаболическим влиянием, улучшением чувствительности тканей к инсулину, уменьшением веса, что снижает сердечно-сосудистые риски. У пожилых пациентов (старше 65-70 лет), особенно с признаками хрупкости, целевые уровни АД чуть выше — <140/80 мм рт.ст. Особое внимание необходимо уделять безопасности терапии, оценке риска ортостатических реакций и необходимости избегать полипрагмазию [10].
Таким образом, принцип персонализации в выборе АГТ, основанный на фенотипических и коморбидных особенностях пациента, позволяет повысить эффективность лечения АГ и снизить риск сердечно-сосудистых осложнений в долгосрочной перспективе.
С учетом вышеперечисленных факторов, связанных с особенностями патогенеза АГ у некоторых категорий пациентов, недостаточной эффективностью или низкой приверженностью к назначенной АГТ, пациентам, помимо пяти основных классов, могут быть назначены и другие антигипертензивные препараты. Согласно российским клиническим рекомендациям, любой антигипертензивный препарат, зарегистрированный в РФ, может быть назначен для терапии АГ при наличии клинической целесообразности. В частности, к таким средствам относится препарат центрального действия агонист имидазолиновых рецепторов моксонидин.
Моксонидин: место в комбинированной терапии
Моксонидин представляет собой эффективный антигипертензивный препарат центрального действия, обладающий уникальным механизмом и преимуществами по сравнению с другими средствами данной группы. Его основное фармакологическое действие связано с избирательной стимуляцией имидазолиновых рецепторов первого типа (I1 рецепторы) в дорсолатеральной части продолговатого мозга, что приводит к снижению симпатической активности, уменьшению периферического сосудистого сопротивления и снижению АД без выраженного влияния на частоту сердечных сокращений или сердечный выброс [28-30].
К числу ключевых преимуществ моксонидина относят не только способность эффективно контролировать АД как в режиме монотерапии, так и в составе комбинированной терапии, но и его положительное влияние на метаболические параметры, прежде всего за счет влияния на периферические имидазолиновые рецепторы в инсулинозависимых тканях (печень, мышцы, жировая ткань), почках, поджелудочной железе. Моксонидин значительно повышает чувствительность тканей к инсулину, в большей степени по сравнению с другими антигипертензивными препаратами, а также ускоряет процессы липолиза в жировой ткани [31][32].
Описанные механизмы обеспечивают органопротективные свойства моксонидина. В клинических исследованиях продемонстрировано, что на фоне применения моксонидина улучшается эластичность сосудистой стенки [33], уменьшается выраженность гипертрофии левого желудочка (ЛЖ) и улучшается его диастолическая функция [34][35]. Моксонидин обладает нефропротективными свойствами у пациентов с АГ: происходит замедление прогрессирования ХБП [36] и снижение степени альбуминурии [37]. Также при терапии моксонидином отмечено снижение маркеров воспаления [30][32], улучшение когнитивных функций [38], замедление репликативного клеточного старения и улучшение костного метаболизма за счет повышения плотности костной ткани [39]. В исследованиях продемонстрировано улучшение суточного профиля АД на фоне приема моксонидина у пациентов с АГ и предиабетом. Через 24 нед. терапии отмечалось статистически значимое улучшение большинства параметров СМАД, восстановление циркадного ритма АД [33][40].
Нейрогуморальные, метаболические и гемодинамические эффекты моксонидина позволяют выделить особые фенотипы АГ для его назначения пациентам [13]:
- сочетание АГ с гиперсимпатикотонией и метаболическими нарушениями (ожирение, инсулинорезистентность, предиабет, СД 2 типа)4 [41];
- сочетание АГ с гиперсимпатикотонией у пациентов с ХБП, СОАС, пери-/постменопаузой, хроническим психоэмоциональным стрессом [42];
- недостаточная эффективность трехкомпонентной АГТ, прежде всего при резистентной АГ;
- наличие противопоказаний, побочных эффектов и высокой вероятности их развития при назначении пяти основных классов антигипертензивных препаратов4;
- личные предпочтения и опыт пациента.
В соответствии с действующими европейскими и российскими рекомендациями, агонисты I1 имидазолиновых рецепторов не входят в основные классы АГТ, поэтому они в большинстве случаев не могут быть препаратами первого выбора, но по решению врача при наличии вышеуказанных показаний моксонидин может быть назначен в составе персонифицированной трехкомпонентной и даже двухкомпонентной АГТ. Высокая эффективность и безопасность подобных комбинаций изучены в ряде исследований. Так, в открытом интервенционном исследовании у пациентов с АГ и метаболическим синдромом показано, что нефиксированная комбинация периндоприл+моксонидин обладает преимуществами перед другими двухкомпонентными комбинациями в достижении целевого АД, подавлении инсулинорезистентности, гиперсимпатикотонии и неинфекционного воспаления, улучшении эластичности сосудов [40][43]. При этом отклонение от стандартных схем терапии требует соответствующего объяснения в истории болезни.
В последние годы выявлены новые уникальные эффекты моксонидина. Так, в рандомизированном открытом клиническом исследовании COMPASS у 114 пациенток с АГ и остеопенией в постменопаузе моксонидин эффективно снижал АД как в монотерапии, так и в составе комбинированной двойной АГТ. При этом в сравнении с бисопрололом моксонидин демонстрировал выраженное снижение массы тела, что подтвердило результаты предыдущих исследований моксонидина. В исследовании COMPASS были получены новые данные плейотропных эффектов моксонидина: снижение риска развития остеопении и увеличение минеральной плотности кости у женщин в постменопаузе с остеопенией. Кроме того, показано повышение активности теломеразы, что свидетельствует о замедлении репликативного клеточного старения [39], что объясняется выраженным повышением чувствительности тканей к инсулину [39]. Эти эффекты моксонидина могут стать дополнительной мотивацией к его назначению женщинам с АГ в период постменопаузы.
Авторы статьи предлагают следующий алгоритм терапии неконтролируемой АГ при наличии коморбидной патологии, такой как ожирение, метаболический синдром, предиабет, СД, период пери-/постменопаузы, бронхиальная астма/тяжёлая форма ХОБЛ, СОАС, ХБП (скорость клубочковой фильтрации <30 мл/мин/1,73 м²), частые психоэмоциональные стрессы (рисунок 1).
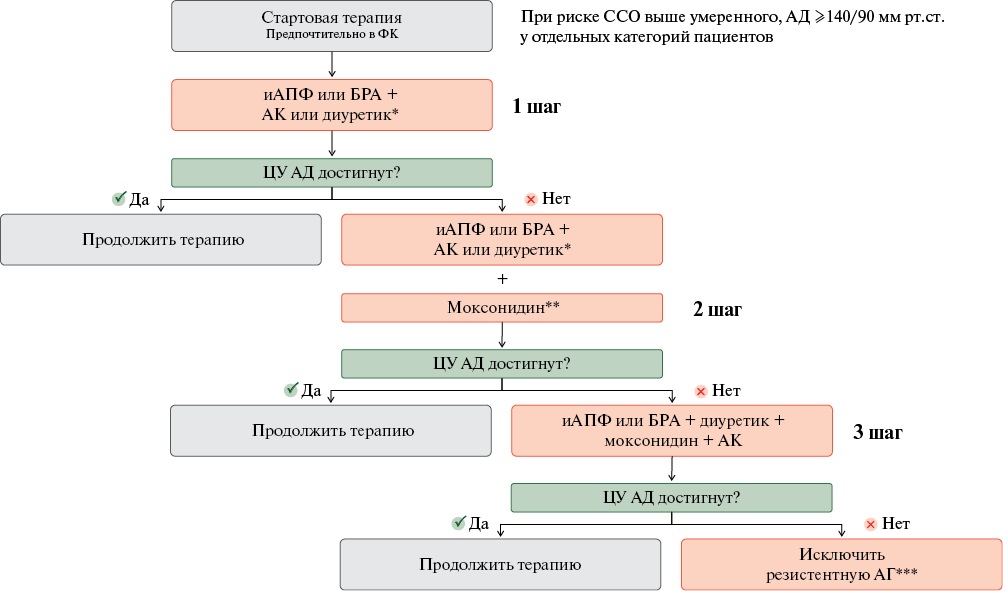
Рис. 1 Алгоритм терапии неконтролируемой АГ при наличии коморбидной патологии.
Примечание: * — при скорости клубочковой фильтрации <30 мл/мин/1,73 м² — петлевой диуретик, ** — при наличии обоснования, *** — при условии исключения вторичной АГ; АГ — артериальная гипертензия, АД — артериальное давление, АК — антагонисты кальциевых каналов, БРА — блокаторы рецепторов ангиотензина, иАПФ — ингибиторы ангиотензинпревращающего фермента, ССО — сердечно-сосудистые осложнения, ФК — фиксированная комбинация, ЦУ — целевой уровень.
Конечно, при назначении моксонидина необходимо учитывать противопоказания, среди которых особое место занимала хроническая сердечная недостаточность (ХСН) без уточнения ее фенотипа и тяжести. Данное противопоказание появилось прежде всего из-за результатов ранее проведенного и завершенного досрочно рандомизированного исследования MOXCON в популяции пациентов с тяжелой ХСН со сниженной систолической функцией ЛЖ и уровнем АД в среднем 126/76 мм рт.ст. [44-46]. Однако результаты данного исследования были критически переосмыслены. Во-первых, в MOXCON изучалась другая форма моксонидина — Moxonidine SR, а не современный моксонидин [41][44]. Во-вторых, дизайн исследования имел существенные недостатки: применялась доза моксонидина в среднем в 10 раз превышающая современную терапевтическую дозу, использовалось быстрое принудительное титрование без учета клинических данных пациента, при этом разрешалось совместное применение моксонидина с β-адреноблокаторами. Данные особенности дизайна оказали существенное негативное влияние на течение заболевания и прогноз [46].
При этом по результатам ряда проспективных исследований, моксонидин способен достоверно уменьшать уровень норадреналина, снижая симпатическую нагрузку, а также улучшать показатели фракции выброса ЛЖ [47].
В апреле 2025г инструкция по препарату Физиотенз® [41] была обновлена. В настоящее время Физиотенз® может рассматриваться в терапии пациентов с АГ и ХСН I-II функциональных классов (ФК) [41]. При этом моксонидин остается противопоказанным при острой сердечной недостаточности и ХСН III и IV ФК.
Авторы статьи единогласно поддерживают новый взгляд на возможности назначения моксонидина пациентам с АГ и ХСН I-II ФК, т.к. удержание АД на фоне персонифицированной терапии позволит воздействовать на один из основных и наиболее распространенных факторов риска, приводящих к развитию и прогрессированию сердечной недостаточности — АГ с повышенной симпатической активностью [48][49]. Кардиопротективный эффект моксонидина у пациентов с АГ проявляется в регрессе гипертрофии ЛЖ и улучшении его диастолической функции, что особенно важно на начальных стадиях ХСН с сохранной фракцией выброса для предотвращения дальнейшего её прогрессирования. В настоящее время доступно много монопрепаратов с действующим веществом моксонидином. Следует отметить, что в наблюдательном проспективном нерандомизированном исследовании сравнивали эффективность оригинального моксонидина (Физиотенз®) и генерических моксонидинов в течение 12 нед. терапии у 120 пациентов. Большинству пациентов (81,7%) Физиотенз® и генерические моксонидины присоединялись к терапии достаточно рано, на втором шаге терапии. Применение оригинального моксонидина продемонстрировало преимущества перед генерическими препаратами в отношении скорости достижения целевого уровня АД, снижения офисного АД и частоты сердечных сокращений, а также улучшения показателей СМАД [50].
Таким образом, моксонидин занимает важное место в палитре АГТ в первую очередь для пациентов с гиперактивностью СНС и метаболическими нарушениями. Это дает возможность выбора персонифицированной терапии моксонидином на ранних этапах заболевания с целью быстрого достижения и удержания целевого уровня АД у ряда больных с коморбидной патологией.
Вектор развития будущих исследований моксонидина смещается в сторону уточнения его места в современных схемах комбинированной АГТ, а также изучения его влияния на жёсткие конечные точки в крупных исследованиях. Перспективной представляется комбинация моксонидина с аппаратными методами лечения, такими как чрескожная ренальная денервация, что уже демонстрирует потенциал для усиления антигипертензивного эффекта при устойчивой и резистентной АГ [51].
Тактика ведения пациентов с острым (внезапным) повышением АД без поражения органов-мишеней
В современной клинической практике отмечается необходимость унификации терминологии, заменяющей устаревшее и неоднозначно трактуемое определение "неосложнённый гипертонический криз" на более точные и клинически релевантные формулировки. Например, такие как "острое (внезапное) повышение АД без поражения органов-мишеней". Такой подход способствует стандартизации ведения пациентов и уточнению диагностических и тактических алгоритмов в амбулаторных условиях. Возможно использование термина "неконтролируемая АГ", что может подчеркнуть нерациональный выбор АГТ у данного больного без учета индивидуального патогенеза АГ и провокаторов острого повышения АД даже при достижении целевого АД.
В российских рекомендациях по терапии АГ у взрослых 2024г предлагается термин "неосложнённый гипертонический криз" заменить на "недостижение целевых цифр АД". Это может ввести врача в заблуждение, т.к. пациент, имеющий стойко повышенные цифры АД (например, при отсутствии/недостаточности АГТ), не является идентичным пациенту с резким внезапным подъемом АД ни по клинической картине, ни по подходам к терапии данного состояния.
Пошаговое ведение пациента с острым (внезапным) повышением АД без признаков поражения органов-мишеней включает:
- подтверждение стойкости повышения АД при повторных измерениях через 2-3 минуты не менее 3 раз;
- исключение симптомов, указывающих на вовлечение органов-мишеней (например, ангинозные боли в груди, одышка, неврологический дефицит);
- выявление факторов риска острого повышения АД и провоцирующих сопутствующих заболеваний;
- оценку приверженности к назначенной АГТ.
Таким образом, ведение пациентов с острым (внезапным) повышением АД без признаков поражения органов-мишеней необходимо рассматривать отдельно от плановой, длительной терапии АГ. Основу терапии составляет постепенное контролируемое снижение АД в течение 24-48 ч с помощью пероральных антигипертензивных препаратов, выбор которых должен быть индивидуализирован с учётом исходного уровня АД, провокаторов повышения АД, сопутствующих заболеваний, приверженности к постоянному приему АГТ и коррекции факторов риска.
Заключение
- Актуальные клинические рекомендации по АГ схематично отражают стандартные подходы к лечению, при этом подчеркивается необходимость и возможность персонифицированной терапии с учетом этиологии, клинического фенотипа АГ и наличия сопутствующих заболеваний и состояний.
- Классификация острых (внезапных) повышений АД относится к числу спорных вопросов в настоящее время. Необходимо обсудить и утвердить унифицированный термин на замену "неосложненному гипертоническому кризу" и четкие алгоритмы амбулаторной и догоспитальной помощи пациентам при данном состоянии, отличный от стандартных алгоритмов с целью достижения и удержания целевых цифр АД. Авторы предлагают термин "острое (внезапное) повышение АД без поражения органов-мишеней" или "неконтролируемая АГ", что требует дальнейшего обсуждения.
- Воздействие на центральное звено СНС с целью снижения её активности является значимой патогенетической составляющей комбинированной АГТ для пациентов с АГ и гиперсимпатикотонией при таких коморбидных заболеваниях, как метаболические нарушения, психоэмоциональный стресс, ХБП, а также у женщин в пери- и постменопаузе.
- Агонист имидазолиновых I1рецепторов моксонидин за счет уменьшения активности СНС обладает антигипертензивным и органопротективным действием. Важными дополнительными свойствами для пациентов с АГ являются повышение чувствительности тканей к инсулину, положительное влияние на углеводный и липидный и уратный обмены, снижение веса тела, что вносит важный вклад в снижение сердечно-сосудистого риска.
- У пациентов с АГ и метаболическими нарушениями (общим и висцеральным ожирением, предиабетом, СД 2 типа), а также с ХБП, у женщин в пери- и постменопаузе, ХОБЛ, СОАС при отсутствии контроля АД необходимо рассмотреть возможность и необходимость использования моксонидина в комбинированной АГТ.
- Применение моксонидина у пациентов с АГ и ХСН I-II ФК патогенетически обосновано и не противопоказано.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1. Ionov M, Zvartau N, Konradi A. Status of hypertension in Russia and Eastern Europe. https://www.escardio.org/Journals/E-Journal-of-Cardiology-Practice/Volume-17/status-of-hypertension-in-russia-and-eastern-europe.
2. Benefits of Ambulatory Blood Pressure Monitoring. https://www.hillrom.com/en/knowledge/article/benefits-of-ambulatory-blood-pressure-monitoring/.
3. What are some comorbidities of type 2 diabetes? https://www.medicalnewstoday.com/articles/comorbidities-of-diabetes-type-2 (2022).
4. Физиотенз. Общая Характеристика Лекарственного Препарата. ЛП N 009989 РГ RU от 28.04.2025.
Список литературы
1. Баланова Ю. А., Драпкина О. М., Куценко В. А. и др. Артериальная гипертония в российской популяции в период пандемии COVID19: гендерные различия в распространённости, лечении и его эффективности. Данные исследования ЭССЕРФ3. Кардиоваскулярная терапия и профилактика. 2023;22(8S):3785. doi:10.15829/1728880020233785. EDN: YRUNUX.
2. Баланова Ю. А., Шальнова С. А., Имаева А. Э. и др. Распространенность артериальной гипертонии, охват лечением и его эффективность в Российской Федерации (данные наблюдательного исследования ЭССЕРФ2). Рациональная Фармакотерапия в Кардиологии. 2019;15(4):45066. doi:10.20996/181964462019154450466.
3. Бадин Ю. В., Фомин И. В., Беленков Ю. Н. и др. ЭПОХААГ 19982017 гг.: динамика распространенности, информированности об артериальной гипертонии, охвате терапией и эффективного контроля артериального давления в Европейской части РФ. Кардиология. 2019;59(1S):3442. doi:10.18087/cardio.2445.
4. Schutte AE, Jafar TH, Poulter NR, et al. Addressing global disparities in blood pressure control: perspectives of the International Society of Hypertension. Cardiovasc Res. 2023;119(2): 381409. doi:10.1093/cvr/cvac130.
5. Ротарь О. П., Ильянова И. Н., Бояринова М. А. и др. Результаты Всероссийского скрининга артериальной гипертензии 2023. Российский кардиологический журнал. 2024;29(5):5931. doi:10.15829/1560407120245931. EDN: EMCJRB.
6. Игнатова Ю. С., Брюханов Я. И., Печерина Т. Б., Барбараш О. Л. Проблемы управления приверженностью у пациентов с сердечнососудистыми заболеваниями (обзор литературы). Сибирский научный медицинский журнал. 2024;44(6):4856. doi:10.18699/SSMJ20240605.
7. Matskeplishvili S, Kontsevaya A. Cardiovascular Health, Disease, and Care In Russia. Circulation. 2021;144(8):5868. doi:10.1161/CIRCULATIONAHA.121.055239.
8. Unger T, Borghi C, Charchar F, et al. 2020 International Society of Hypertension Global Hypertension Practice Guidelines. Hypertension. 2020;75(6):133457. doi:10.1161/HYPERTENSIONAHA.120.15026.
9. Родионов А. В., Granados D., Концевая А. В. Различные подходы к терапии артериальной гипертензии: отдаленные клинические прогнозы в России. Кардиоваскулярная терапия и профилактика. 2024;23(3):3328. doi:10.15829/1728880020243328. EDN: WZDHOL.
10. Mancia G, Kreutz R, Brunström M, et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension. J Hypertens. 2023;41(12):18742071. doi:10.1097/HJH.0000000000003480.
11. McCarthy CP, Bruno RM, Rahimi K, et al. What Is New and Different in the 2024 European Society of Cardiology Guidelines for the Management of Elevated Blood Pressure and Hypertension? Hypertension. 2025;82(3):43244. doi:10.1161/HYPERTENSIONAHA.124.24173.
12. Cohen JB. What Is New in the ESC Hypertension Guideline? Hypertension. 2025;82(1):113. doi:10.1161/HYPERTENSIONAHA.124.23724.
13. Кобалава Ж. Д., Конради А. О., Недогода С. В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2024. Российский кардиологический журнал. 2024;29(9):6117. doi:10.15829/1560407120246117. EDN: GUEWLU.
14. Kronish IM, Hughes C, Quispe K, Viera AJ. Implementing Ambulatory Blood Pressure Monitoring in Primary Care Practice. Fam Pract Manag. 2020;27(3):1925.
15. Araújo S, RouxinolDias A, MesquitaBastos J, et al. Ambulatory blood pressure monitoring profiles in a crosssectional analysis of a large database of normotensive and true or suspected hypertensive patients. Revista Portuguesa de Cardiologia. 2018;37(4):31927. doi:10.1016/j.repc.2017.07.009.
16. Gorostidi M, Sobrino J, Segura J, et al. Ambulatory blood pressure monitoring in hypertensive patients with high cardiovascular risk: a crosssectional analysis of a 20 000patient database in Spain. J Hypertens. 2007;25(5):97784. doi:10.1097/HJH.0b013e32809874a2.
17. Huang QF, Yang WY, Asayama K, et al. Ambulatory Blood Pressure Monitoring to Diagnose and Manage Hypertension. Hypertension. 2021;77(2):25464. doi:10.1161/HYPERTENSIONAHA.120.14591.
18. Ndumele CE, Rangaswami J, Chow SL, et al. CardiovascularKidneyMetabolic Health: A Presidential Advisory From the American Heart Association. Circulation. 2023;148(20):160635. doi:10.1161/CIR.0000000000001184.
19. McEvoy JW, McCarthy CP, Bruno RM, et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024;45(38):39124018. doi:10.1093/eurheartj/ehae178.
20. Grassi G, Biffi A, Seravalle G, et al. Sympathetic nerve traffic overactivity in chronic kidney disease: a systematic review and metaanalysis. J Hypertens. 2021;39(3):40816. doi:10.1097/HJH.0000000000002661.
21. Shiina K. Obstructive sleep apnearelated hypertension: a review of the literature and clinical management strategy. Hypertension Research. 2024;47(11):308598. doi:10.1038/s4144002401852y.
22. Li S, Tan I, Atkins E, et al. The Pathophysiology, Prognosis and Treatment of Hypertension in Females from Pregnancy to Postmenopause: A Review. Curr Heart Fail Rep. 2024;21(4):32236. doi:10.1007/s1189702400672y.
23. Баранова Е. И., Кацап А. А., Колесник О. С., Лебедева Е. В. Гипертоническая болезнь у женщин в перии постменопаузе — патофизиологические механизмы и подходы к лечению. Российский кардиологический журнал. 2023;28(5):5439. doi:10.15829/1560407120235439.
24. Чазова И. Е., Ощепкова Е. В., Кириллова М. Ю., Стенина М. Б. Риск развития артериальной гипертонии у пациентов с онкологическими заболеваниями на фоне противоопухолевого лечения. Consilium Medicum. 2016;18(1):1620.
25. Kobalava ZhD, Shavarova EK. Arterial hypertension during therapy of oncological diseases with angiogenesis inhibitors: serious impediment or controlled reaction? Head and neck tumors (HNT). 2017;7(2):7080. doi:10.17650/222214682017727080.
26. Стародубцева И. А., Лесина В. С., Костина Н. Э., Вендеревская К. В. Бронхиальная астма и сердечнососудистая коморбидность: взаимосвязь и подходы к терапии. Терапия. 2022;(5):626. doi:10.18565/therapy.2022.5.6266.
27. Vedenskaya SS, Smolenskaya OG, Grachev VG, et al. Hemostasis parameters in patients with arterial hypertension, multifocal atherosclerosis and risk factors. Clinician (Goa). 2024;18(1):4958. doi:10.17650/181883382024181K707.
28. Schlaich MP, Tsioufis K, Taddei S, et al. Targeting the sympathetic nervous system with the selective imidazoline receptor agonist moxonidine for the management of hypertension: an international position statement. J Hypertens. 2024;42(12):202540. doi:10.1097/HJH.0000000000003769.
29. Wenzel RR, Spieker L, Qui S, et al. I1 Imidazoline Agonist Moxonidine Decreases Sympathetic Nerve Activity and Blood Pressure in Hypertensives. Hypertension. 1998;32(6):10227. doi:10.1161/01.HYP.32.6.1022.
30. Prichard BN, Graham BR. Effective antihypertensive therapy: blood pressure control with moxonidine. J Cardiovasc Pharmacol. 1996;27 Suppl 3:S3848.
31. Fenton C, Keating GM, LysengWilliamson KA. Moxonidine. Drugs. 2006;66(4):47796. doi:10.2165/0000349520066604000006.
32. Sanjuliani A, GenelhuFagundes V, Barroso S, et al. Effects of moxonidine on sympathetic activity, and metabolic and hemodynamic variables in obese hypertensive patients. Am J Hypertens. 2002;15(4):A51A52. doi:10.1016/S08957061(02)024032.
33. Скибицкий В. В., Гутова С. Р., Фендрикова А. В., Скибицкий А. В. Антигипертензивные и вазопротективные эффекты комбинированной фармакотерапии у пациентов с артериальной гипертензией и предиабетом. Кардиология. 2020;60(4):107. doi:10.18087/cardio.2020.4.n1112.
34. Чубенко Е. А., Беляева О. Д., Баженова Т. Л. и др. Плейотропные эффекты моксонидина. Артериальная гипертензия. 2010;16(4):3515. doi:10.18705/1607419X2010164351355.
35. Haczynski J, Flasinski J, PrzewlockaKosmala M, Spring A. Effect of moxonidine on left ventricular hypertrophy in hypertensive patients. Journal of Clinical and Basic Cardiology. 2001;4(1):61.
36. Littlewood KJ, Greiner W, Baum D, Zoellner Y. Adjunctive treatment with moxonidine versus nitrendipine for hypertensive patients with advanced renal failure: a costeffectiveness analysis. BMC Nephrol. 2007;8(1):9. doi:10.1186/1471236989.
37. Krespi PG, Makris TK, Hatzizacharias AN, et al. Moxonidine Effect on Microalbuminuria, Thrombomodulin, and Plasminogen Activator Inhibitor1 Levels in Patients with Essential Hypertension. Cardiovasc Drugs Ther. 1998;12(5):4637. doi:10.1023/A:1007702132210.
38. Мартынов А. И., Остроумова О. Д., Мамаев В. И. Возможности моксонидина (физиотенза) в лечении артериальной гипертонии у пожилых больных. Клиническая геронтология. 2005:7783.
39. Дудинская Е. Н., Ткачёва О. Н., Базаева Е. В. и др. Новые возможности использования моксонидина в контроле артериального давления у пациенток с остеопенией. Кардиология. 2018;58(7S):3645. doi:10.18087/cardio.2508.
40. Недогода С. В., Чумачек Е. В., Ледяева А. А. и др. Возможности ангиопротекции при артериальной гипертензии и метаболическом синдроме на терапии нефиксированной комбинацией периндоприл + моксонидин. Кардиология и сердечнососудистая хирургия. 2021;14(6):499504. doi:10.17116/kardio202114061499.
41. Shorakae S, Lambert EA, Jona E, et al. Effect of Central Sympathoinhibition With Moxonidine on Sympathetic Nervous Activity in Polycystic Ovary Syndrome — A Randomized Controlled Trial. Front Physiol. 2018;9. doi:10.3389/fphys.2018.01486.
42. Баранова Е. И., Ионин В. А., Ротарь О. П. Персонифицированный подход к терапии пациентов с артериальной гипертензией: фокус на агонисты имидазолиновых рецепторов. Мнение по проблеме. Кардиоваскулярная терапия и профилактика. 2025;24(2):4342. doi:10.15829/1728880020254342. EDN: LCNWNX.
43. Недогода С. В., Чумачек Е. В., Ледяева А. А. и др. Возможности нефиксированной комбинации периндоприл + моксонидин в достижении целевого АД при артериальной гипертензии и метаболическом синдроме. Кардиология и сердечнососудистая хирургия. 2021;14(2):20814. doi:10.17116/kardio202114021208.
44. Cohn JN, Pfeffer MA, Rouleau J, et al. Adverse mortality effect of central sympathetic inhibition with sustained‐release moxonidine in patients with heart failure (MOXCON). Eur J Heart Fail. 2003;5(5):65967. doi:10.1016/S13889842(03)001636.
45. Pocock S, Wilhelmsen L, Dickstein K, et al. The data monitoring experience in the MOXCON trial. Eur Heart J. 2004;25(22):19748. doi:10.1016/j.ehj.2004.09.015.
46. Шляхто Е. В., Конради А. О., Звартау Н. Э. и др. Воздействие на автономную регуляцию сердечнососудистой системы как стратегическое направление лечения артериальной гипертензии, нарушений ритма и сердечной недостаточности. Российский кардиологический журнал. 2022;27(9):5195. doi:10.15829/1560407120225195. EDN: CEMLOW.
47. Swedberg K, Bristow MR, Cohn JN, et al. Effects of SustainedRelease Moxonidine, an Imidazoline Agonist, on Plasma Norepinephrine in Patients With Chronic Heart Failure. Circulation. 2002;105(15):1797803. doi:10.1161/01.CIR.0000014212.04920.62.
48. Pecherina TB, Karetnikova VN, Kashtalap VV, et al. New biological markers for a prognostic model for assessing the risk of cardiac fibrosis in patients with STsegment elevation myocardial infarction. Комплексные проблемы сердечнососудистых заболеваний. 2023;12(4):18899. doi:10.17802/230612782023124188199.
49. Игнатова Ю. С., Шустер С. Ю., Печерина Т. Б., Барбараш О. Л. Антифибротические эффекты ингибиторов натрийглюкозного котранспортера 2го типа (SGLT2) у пациентов с сердечной недостаточностью. Российский кардиологический журнал. 2024;29(1):5580. doi:10.15829/1560407120245580. EDN: USRZZV.
50. Скибицкий В. В., Фендрикова А. В., Скибицкий А. В. и др. Оригинальный моксонидин и генерики: где проходит грань отличий? Кардиология. 2024;64(8):2431. doi:10.18087/cardio.2024.8.n2731.
51. Azizi M, Sharp ASP, Fisher NDL, et al. PatientLevel Pooled Analysis of Endovascular Ultrasound Renal Denervation or a Sham Procedure 6 Months After Medication Escalation: The RADIANCE Clinical Trial Program. Circulation. 2024;149(10):74759. doi:10.1161/CIRCULATIONAHA.123.066941.
Об авторах
Т. Б. ПечеринаРоссия
Тамара Борзалиевна Печерина — — д.м.н., доцент, профессор научно-образовательного отдела, зав. лабораторией патологии миокарда и трансплантации сердца отдела хирургии сердца и сосудов, зав. консультативно-диагностическим отделением
бульвар имени академика Л. С. Барбараша, стр. 6, Кемерово, 650002
Г. А. Чумакова
Россия
Галина Александровна Чумакова — д.м.н., профессор, профессор кафедры терапии и общей врачебной практики с курсом ДПО
проспект Ленина, д. 40, Барнаул, Алтайский край, 656038
Ю. И. Гринштейн
Россия
Юрий Исаевич Гринштейн — д.м.н., профессор, зав. кафедрой терапии института последипломного образования
ул. Партизана Железняка, д. 1, Красноярск, Красноярский край, 660022
О. С. Донирова
Россия
Оюна Сергеевна Донирова — к.м.н., руководитель регионального сосудистого центра
ул. Павлова, д. 12, Улан-Удэ, республика Бурятия, 670031
Н. В. Захарчук
Россия
Наталья Владимировна Захарчук — д.м.н., доцент, профессор института терапии и инструментальной диагностики
м/р Юбилейный, д. 100, Иркутск, 664049
В. В. Кашталап
Россия
Василий Васильевич Кашталап — д.м.н., профессор, зав. отделом клинической кардиологии, профессор кафедры кардиологии и сердечно-сосудистой хирургии
бульвар имени академика Л. С. Барбараша, стр. 6, Кемерово, 650002;
ул. Ворошилова, д. 22А, Кемерово, 650070
Т. А. Петричко
Россия
Татьяна Алексеевна Петричко — д.м.н., доцент, зав. кафедрой терапии и профилактической медицины
ул. Краснодарская, д. 9, Хабаровск, 680009
Л. И. Сыромятникова
Россия
Людмила Илариевна Сыромятникова — д.м.н., профессор, профессор кафедры пропедевтики внутренних болезней № 1
ул. Петропавловская, д. 26, Пермь, 614000
О. В. Федоришина
Россия
Ольга Васильевна Федоришина — к.м.н., доцент кафедры кардиологии и функциональной диагностики
м/р Юбилейный, д. 100, Иркутск, 664049
С. М. Черепенин
Россия
Сергей Михайлович Черепенин — зав. кардиологическим отделением
ул. Воровского, д. 70, Челябинск, 454000
Дополнительные файлы
Что известно о предмете исследования?
- Рост числа пациентов с множественными сопутствующими заболеваниями и сложной структурой патогенеза артериальной гипертензии (АГ) требует персонализированного подхода в лечении с учетом этиологии, клинического фенотипа и наличия сопутствующих заболеваний и состояний.
Что добавляют результаты исследования?
- Обосновано консолидированное мнение авторов о необходимости персонализированной терапии АГ у пациентов с коморбидной патологией. Предложен новый термин "острое повышение артериального давления без поражения органов-мишеней" или "неконтролируемая АГ".
- Раннее назначение комбинированной терапии с использованием агониста имидазолиновых рецепторов (моксонидина), положительно влияющего на широкий спектр патологий, сопровождающих АГ, вносит важный вклад в снижение сердечно-сосудистого риска.
Рецензия
Для цитирования:
Печерина Т.Б., Чумакова Г.А., Гринштейн Ю.И., Донирова О.С., Захарчук Н.В., Кашталап В.В., Петричко Т.А., Сыромятникова Л.И., Федоришина О.В., Черепенин С.М. Современные возможности и тактика лечения артериальной гипертонии у пациентов с коморбидной патологией. Место селективных агонистов имидазолиновых рецепторов. Мнение экспертов. Кардиоваскулярная терапия и профилактика. 2025;24(9):4609. https://doi.org/10.15829/1728-8800-2025-4609. EDN: GCPTWX
For citation:
Pecherina T.V., Chumakova G.A., Grinshtein Yu.I., Donirova O.Yu., Zakharchuk N.V., Kashtalap V.V., Petrichko T.A., Syromyatnikova L.I., Fedorishina O.V., Cherepenin S.М. Current hypertension treatment possibilities and tactics in patients with comorbidities. The role of selective imidazoline receptor agonists. Expert opinion. Cardiovascular Therapy and Prevention. 2025;24(9):4609. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4609. EDN: GCPTWX
JATS XML

























































