Перейти к:
Анализ липидснижающей терапии в зависимости от социально-демографических факторов в первичном звене здравоохранения в рамках исследования АРГО
https://doi.org/10.15829/1728-8800-2022-3445
Аннотация
Цель. Изучить связь социально-демографических факторов с приемом липидснижающей терапии в первичном звене здравоохранения.
Материал и методы. В одномоментное несравнительное исследование по распространенности гиперхолестеринемии АРГО (Анализ Распространенности Гиперхолестеринемии в услОвиях амбулаторной практики) включены пациенты в возрасте ≥30 лет, которые обращались к участковым терапевтам и кардиологам в период 20132014гг с диагнозами: стабильная ишемическая болезнь сердца, артериальная гипертония, атеросклеротическое поражение периферических сосудов (сонные, бедренные артерии, аневризма аорты) или имеющие любой вид реваскуляризации или ишемический инсульт в анамнезе. В исследовании, которое было проведено в 59 российских городах, участвовали 768 врачей из 217 поликлиник.
Результаты. В анализ включены 18273 пациента. Из общего числа пациентов статины принимали 7829 (42,9%) человек, не принимали 10421 (57,1%) человек. Максимальный процент приема статинов оказался в возрастной группе 70-79 лет — 52,12%, а минимальный в возрастной группе 30-39 лет — 13,24% (p<0,001). Чаще всех статины принимали инвалиды — 67,67%, а реже всех — работающие — 32,59% (p<0,001). С точки зрения семейного положения пациенты в группе вдовец/вдова достоверно чаще принимали статины — 50,36% (p<0,001); реже всех в группе не женатые/не замужем — 32,29%, в группе разведенных статины принимали 37,76%, а в группе женатых/замужем — 43,07%. По уровню образования наиболее привержены к лечению статинами пациенты со средним специальным образованием — 43,75%, реже всех принимали статины пациенты с неполным средним образованием — 41,26% (p<0,054).
Заключение. Учет имеющихся у человека социально-демографических факторов при назначении лечения поможет разработать стратегию и тактику взаимодействия с пациентом и будет способствовать повышению качества и результативности лекарственной терапии в данной группе пациентов.
Ключевые слова
Для цитирования:
Сафарян А.С., Выгодин В.А. Анализ липидснижающей терапии в зависимости от социально-демографических факторов в первичном звене здравоохранения в рамках исследования АРГО. Кардиоваскулярная терапия и профилактика. 2022;21(12):3445. https://doi.org/10.15829/1728-8800-2022-3445
For citation:
Safaryan A.S., Vygodin V.A. Analysis of lipid-lowering therapy depending on socio-demographic factors in primary health care: data from the ARGO study. Cardiovascular Therapy and Prevention. 2022;21(12):3445. (In Russ.) https://doi.org/10.15829/1728-8800-2022-3445
Введение
Повышенный уровень липидов в крови является фактором риска (ФР), часто приводящим к развитию атеросклероза, который является одним из основных причин смерти пациентов от сердечнососудистых заболеваний (ССЗ) [1, 2]. Соответственно нормализация показателей липидного профиля является одним из основных методов, улучшающих прогноз у пациентов с гиперлипидемией [1, 2]. Существует целый ряд лекарственных препаратов, снижающих повышенный уровень холестерина (ХС), ведущими из которых на сегодняшний день являются статины [1, 2]. Выработаны определенные схемы лечения в зависимости от уровня ХС, имеющейся коморбидной патологии, возраста пациента, соблюдение которых, при хорошей приверженности пациента, приводит к снижению повышенных показателей липидов, и, соответственно, уменьшению проявлений атеросклероза и риска смерти от ССЗ [1, 2].
Важное место занимает ранняя диагностика гиперлипидемии и своевременная ее профилактика [3]. Здесь большое значение имеет работа врача — выявление ФР ССЗ (артериальная гипертония (АГ), курение, высокий уровень ХС, метаболический синдром, и т.д.) и правильное своевременное обследование, обнаруживающее поражения органов мишеней (ультразвуковое исследование сердца, дуплексное сканирование брахиоцефальных артерий, определение скорости клубочковой фильтрации, выявление микроальбуминурии и т.д.), а также диагностика сопутствующих заболеваний, влияющих на сердечно-сосудистую систему (сахарный диабет, хроническая почечная недостаточность, патология щитовидной железы и др.) и оценка суммарного риска ССЗ, что в совокупности позволит выбрать правильную тактику ведения пациента и назначить своевременное и правильное лечение [1-3]. Однако в реальной клинической практике все оказывается не так просто. Было проведено одномоментное исследование АРГО (Анализ Распространенности Гиперхолестеринемии в услОвиях амбулаторной практики), целью которого было изучение уровня общего ХС у пациентов высокого и очень высокого сердечно-сосудистого риска (ССР) в реальной клинической практике и соответствия их ведения рекомендациям по лечению дислипидемий. Было выявлено, что из 18250 человек, которые вошли в анализ, большая часть пациентов относились к категории очень высокого ССР, но количество пациентов, принимающих статины, составило 43%, а из них целевого уровня ХС достигли 40% [4]. Исследование выявило, что несмотря на большое количество информации для врачей и пациентов, на сегодняшний день ситуация с диагностикой и лечением гиперхолестеринемии (ГХС) у пациентов, имеющих высокий и очень высокий ССР, оставляет желать лучшего [4]. Похожие данные были получены в других российских и зарубежных исследованиях [5-9]. Низкая частота назначения статинов и достижения целевых уровней общего ХС в реальной клинической практике даже у пациентов очень высокого ССР свидетельствует о том, что необходимо совершенствовать схемы липидснижающей терапии и методы лечения ГХС. Ранее нами совместно с Курским государственным медицинский университетом было проведено исследование в г. Курске, целью которого было оценить соответствие знаний врачей (кардиологов и терапевтов) первичного звена здравоохранения Курска современным рекомендациям по АГ и дислипидемиям и возможность их повышения с помощью образовательного проекта [10]. Образовательный проект был успешно реализован, продемонстрировав свою высокую эффективность, привлекательность (проходил без отрыва от "производства" на территории лечебных учреждений), индивидуальную ориентированность, финансовую малозатратность, образовательную перспективность, а его участники — участковые врачи — наличие высокой мотивации на получение новых знаний и профессиональный рост. Отмечалась благоприятная динамика действий врачей по диагностике и коррекции АГ и нарушений липидного обмена: улучшение сбора информации о ФР, прежде всего модифицируемых, назначение исследований по выявлению поражения органов-мишеней, повышение назначаемости комбинированной терапии и статинов (по данным анкет для врачей и анкет для выписки из амбулаторных карт). Совершенно очевидно, что постоянная актуализация знаний по специальности и непрерывное повышение уровня профессиональной подготовки — основа качества медицинской помощи [10].
Важное место в терапии занимает приверженность пациента, при хорошем взаимодействии врача и пациента качество лечения становится намного лучше. По данным Всемирной организации здравоохранения в настоящее время одной из наиболее актуальных проблем в лечении является недостаточная приверженность, или комплаентность, пациентов к лечению, особенно это заметно среди пациентов, имеющих хронические заболевания, т.к. им необходима длительная терапия. Почти 50% пациентов с хроническими заболеваниями со временем самостоятельно отменяют терапию, назначенную врачом [11, 12]. Приверженность пациентов — это еще один камень преткновения в лечении заболеваний, ведь при согласованности больного с врачом лучше выполняются требования врача и улучшается прогноз жизни у пациентов с сердечно-сосудистой патологией [13]. Существует огромное количество факторов, которые влияют на отношение пациента к лечению, и совокупность этих факторов играет решающую роль в соблюдении правильного режима лечения [14].
Исходя из вышесказанного, в рамках исследования АРГО, решено было дополнительно выяснить, как распределились группы пациентов согласно социально-демографическим параметрам и насколько это повлияло на показатель приверженности пациентов к терапии, что дало бы возможность глубже понять проблему и улучшить контроль, повысить качество лечения.
Материал и методы
В одномоментное несравнительное исследование по распространенности ГХС (АРГО) были включены пациенты в возрасте ≥30 лет, которые обращались к участковым терапевтам и кардиологам поликлиник в период 2013-2014гг с диагнозами: стабильная ишемическая болезнь сердца, АГ, атеросклеротическое поражение периферических сосудов (сонные, бедренные артерии, аневризма аорты) или имеющие любой вид реваскуляризации или ишемический инсульт в анамнезе. Все пациенты подписали добровольное информированное согласие на участие в исследовании. Протокол исследования был одобрен локальным этическим комитетом. Исследование, в котором участвовали 768 врачей из 217 поликлиник, было проведено в 59 российских городах. Уровень общего ХС определялся во время приема прямо в кабинете врача из капиллярной крови в течение 3 мин при помощи прибора Аккутренд R Плюс, без специальной подготовки пациента (голодание в течение 12 ч), что дало возможность объективно определить распространенность ГХС, а также оценить, насколько достигаются целевые уровни ХС в реальной клинической практике. За весь период исследования уровень общего ХС был определен у 38400 пациентов. Было обработано 28 тыс. анкет, из них в анализ были включены 18273 пациента, у которых анкеты были заполнены правильно. Однако в некоторых, даже правильно заполненных анкетах, были пропущены данные, в разных анкетах различные данные: где-то не был указан факт приема статинов, где-то не было указано семейное положение, где-то социальный статус и т.д. Тем не менее, это количество пропущенных данных не повлияло на статистическую значимость при оценке полученных результатов, т.к. по сравнению с общим количеством лиц, включенных в исследование, число пропусков оказалось незначительным — от 0,7 до 6,5%. В каждом случае сравнения выборки в тексте или под таблицами указано количество пациентов, у которых отсутствовал соответствующий показатель.
При визите к терапевту или кардиологу на каждого пациента заполнялась анкета (опросник) (рисунок 1), данные которой затем анализировались. Приверженностью в этом анализе считался факт приема статинов, который в анкете для заполнения врачом на каждого пациента отмечался в пункте 7 — "предшествующая терапия статинами".
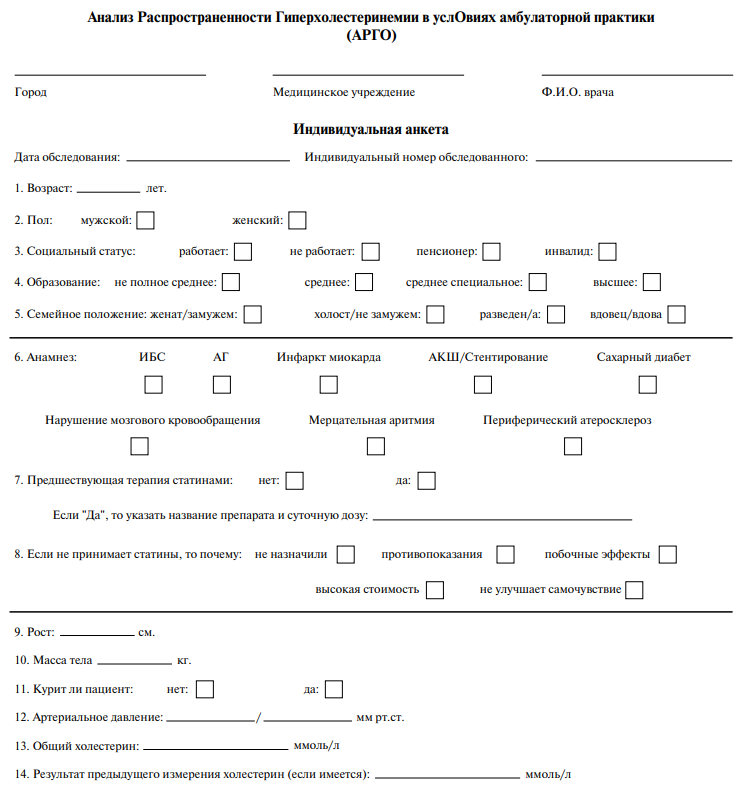
Рис. 1. Анкета для заполнения на каждого пациента.
Более подробные данные представлены в статье "Анализ распространенности ГХС в условиях амбулаторной практики (по данным исследования АРГО): часть I" [4].
Статистический анализ
Статистический анализ результатов настоящего исследования был выполнен на основе стандартных алгоритмов вариационной статистики с помощью пакета прикладных программ "SAS" (Statistical Analysis System, SAS-Institute, USA). Различия между распределениями частотных показателей в сравниваемых группах обследованных (в %), а также величина и значимость связи между показателями, измеренными по ранговым или по номинальным шкалам, оценивали с помощью таблиц сопряженности — на основе трех различных модификаций χ2 критерия Пирсона и критерия точной вероятности Фишера. В случае "бинарных" показателей значимость различия частоты выявления фактора в 2-х сравниваемых группах больных оценивали по t-критерию Стьюдента с учетом arcsin-преобразования Фишера. Корреляционные связи оценивали с помощью коэффициентов линейной корреляции Пирсона и коэффициентов сопряженности Крамера, статистическая значимость которых оценивалась системой SAS по соответствующим формулам.
Результаты
Большинство обследованных были женщины — 10691 (58,9%), мужчины — 7453 (41,1%). Из общего числа пациентов, работающих было 8086 (44,6%) человек, из них женщин — 4222 (52,21%), мужчин — 3864 (47,79%); неработающих 1755 (9,7%) человек, из них 1091 женщина (62,71%), — 664 мужчины (37,83%). Пенсионеров было 5560 (30,7%) человек, из них — 3909 женщин (70,31%) и — 1651 мужчина (29,69%). Инвалиды составили группу из 2725 (15%) человек, из них — 1469 женщин (53,91%) и 1256 мужчин (46,09%). Общее число пропущенных показателей в данной выборке составило 129 человек. Самой многочисленной оказалась группа работающих пациентов, на втором месте по численности оказались пенсионеры, самой малочисленной была группа неработающих.
Пациенты, имеющие возрастной ФР ССЗ (>55 лет женщины и >45 лет мужчины), в зависимости от социального статуса распределились следующим образом: работающих — 4612 (57,04%) человек, неработающих — 1474 (83,99%), пенсионеров — 5454 (98,09%), инвалидов — 2551 (93,61%). Общее число пациентов, имеющих возрастной ФР ССЗ, составило 14091 человек.
По уровню образования и в зависимости от социального статуса группы пациентов распределились следующим образом: с неполным средним образованием: работающих — 135 (1,72%) человек, неработающих 85 (5,17%), пенсионеров — 341 (6,53%), инвалидов — 168 (6,49%); общее число пациентов с неполным средним образованием составило 729 человек. Пациенты со средним образованием: работающих — 1121 (14,26%) человек, неработающих — 504 (30,64%), пенсионеров — 1402 (26,84%), инвалидов — 683 (26,73%); общее число пациентов со средним образованием составило 3710 человек. Пациенты со средним специальным образованием: работающих — 2775 (35,30%) человек, неработающих — 623 (37,87%), пенсионеров — 2068 (39,59%), инвалидов — 1113 (42,97%); общее число пациентов со средним специальным образованием — 6579 человек. Пациенты с высшим образованием: работающих — 3831 (48,73%) человек, неработающих — 433 (26,32%), пенсионеров — 1413 (27,05%), инвалидов — 626 (24,17%); общее число пациентов с высшим образованием составило 6303 человека. Общее число пропущенных показателей в данной выборке составило 952 человека, что не повлияло на достоверность различий. По уровню образования самой многочисленной оказалась группа пациентов со средним специальным образованием — 6579 человек, чуть меньше — группа с высшим образованием 6303. Самой малочисленной группой оказались пациенты с неполным средним образованием — 729 человек.
При распределении пациентов по образованию в зависимости от пола оказалось, что неполное среднее образование имели 451 женщина (4,14%) и 281 мужчина (3,92%); среднее образование было у 2270 (22,21%) женщин и у 1454 (20,27%) мужчин; среднее специальное образование было у 3932 (38,48%) женщин и 2668 (37,20%) мужчин; высшее образование имели 3556 (34,90%) женщин и 2772 (38,62%) мужчины. Общее число пропущенных показателей в данной выборке составило 881 человек. По семейному статусу в зависимости от пола пациенты распределились следующим образом: замужних женщин было 6305 (62,47%), женатых мужчин — 5941 (84,33%); незамужних женщин — 733 (7,26%), неженатых мужчин — 384 (5,45%). Разведенных женщин было 863 (8,55%), разведенных мужчин — 305 (4,33%); соответственно вдов оказалось 2192 (21,27%), вдовцов — 415 (5,89%). Общее число пропущенных показателей в данной выборке составило 1135 человек.
Распределение пациентов по семейному положению в зависимости от социального статуса оказалось следующим: в группе женатых/замужних доля работающих составила 80,29%, неработающих — 69,77%, пенсионеров — 63,03%, инвалидов — 62,96%; в группе неженатых/незамужних работающих было 7,80%, неработающих — 8,99%, пенсионеров — 5,12%, инвалидов — 3,92%; в группе разведенных работающих — 7,67%, неработающих — 8,74%, пенсионеров — 5,41%, инвалидов — 5,97%; в группе вдовец/вдова работающих было 4,23%, неработающих — 12,50%, пенсионеров — 26,44%, инвалидов — 27,15% (таблица 1).
Из общего числа пациентов статины принимали 42,9%, не принимали — 57,0%. Оказалось, что мужчины чаще принимали статины, чем женщины: действительно, в группе мужчин 49,23% принимали статины, что оказалось достоверно больше (p<0,001), чем в группе женщин, где процент принимающих статины составил 38,49% (таблица 2), корреляционная связь между показателем приема статинов и полом в группе мужчин оказалась прямой и статистически значимой (r=0,106; р<0,001).
В зависимости от социального статуса самая большая доля лиц, принимающих статины, была в группе инвалидов (67,67%) в сравнении со всеми группами (p<0,001). В группах неработающих и пенсионеров оказался примерно одинаковый процент (46,5 и 44,89%, соответственно), наименьшая доля пациентов, принимающих статины, оказалась в группе работающих — 32,59% (таблица 3); корреляционная связь между показателями приема статинов и социальный статус в группе инвалидов оказалась прямой и статистически значимой (r=0,209; р<0,001).
С точки зрения семейного положения, наиболее приверженными к лечению оказались пациенты, относящиеся к группе вдовец/вдова — 50,36%, по сравнению со всеми группами эта группа пациентов принимала статины достоверно чаще (p<0,001), чуть менее приверженной оказалась группа женат/замужем. Наименьшую долю среди принимающих статины составили неженатые/незамужние — 32,29% (таблица 4), корреляционная связь между показателями приема статинов и семейным положением в группе вдовец/вдова оказалась прямой и статистически значимой (r=0,062; р<0,001).
При сравнении пациентов, принимающих статины, по уровню образования группы распределились относительно равномерно. Чуть лучше принимали статины пациенты из группы со средним специальным образованием — 43,75%, но группа отличалась от других очень мало; меньше всех принимали статины пациенты с неполным средним образованием — 41,26%, тем не менее, выявлена достоверная разница между группами среднего специального образования (здесь достоверно чаще принимали статины) (р<0,054) и группой высшего образования (таблица 5).
Для определения связи возраста с приверженностью пациентов к лечению было сформировано 6 групп по десятилетиям, как указано в таблице 6. Максимальным процент приема статинов оказался в возрастной группе 70-79 лет — 52,12%; а чуть меньший процент в группе 60-69 лет — 50,13%. Достоверных различий между этими группами не было (p<0,1), однако следующая возрастная категория 50-59 лет (40,86% принимающих статины) уже значимо отличалась (p<0,001) от двух вышеупомянутых групп (60-69 и 70-79 лет). Иными словами, достоверно чаще принимали статины представители возрастной группы 60-79 лет (таблица 6), корреляционная связь между показателями приема статинов и возрастными группами 60-79 лет оказалась прямой и статистически значимой (r=0,197; р<0,001). Среди причин неприема статинов лидирующее место, согласно ответам пациентов, был факт неназначения препарата врачом (таблица 7).


Обсуждение
Изначально, при планировании и проведении исследования, ставились задачи объективно оценить распространенность ГХС среди населения и достижение целевых уровней ХС в реальной клинической практике; полученные результаты представлены в соответствующей публикации [4]. Аналогичные данные были получены в других российских и зарубежных исследованиях [5-9].
При дальнейшем анализе данных, полученных в исследовании, была обнаружена связь между социально-демографическими факторами и приверженностью пациентов к гиполипидемической терапии, в результате чего было принято решение исследовать этот аспект. Согласно полученным данным, мужчины чаще принимают статины, чем женщины; по социальному статусу инвалиды более привержены к лечению по сравнению и с работающими, и с неработающими, и даже с пенсионерами. В зависимости от семейного положения чаще принимали статины пациенты из группы вдовец/ вдова, а образование в данном случае особого влияния на частоту приема препаратов не оказало. В зависимости от возраста наиболее привержены к лечению пациенты 60-79 лет. Самой же частой причиной неприема лекарственных препаратов пациенты называли факт неназначения препарата врачом.
В связи с тем, что на старте исследования АРГО изначально не было поставлено цели изучить зависимость приема липидснижающих препаратов от социально-демографических факторов, анкетыопросники не были составлены настолько подробно, чтобы получить возможность достаточно глубоко и грамотно оценить эти данные. Очевидно, что для лучшего понимания связи между социально-демографическими факторами, с одной стороны, и приверженностью к лечению пациентов, с другой, необходимо проводить более детальные исследования с учетом уровня доходов, благополучия семьи, возможно, расовой и/или этнической принадлежности, с использованием более детальных опросников, учитывающих личностные факторы человека, уровень интеллекта, характер, мотивационные способности; исследование желательно проводить совместно с психологами. Все это поможет комплексно подойти к проблеме приверженности пациентов к терапии и позволит улучшить качество лечения. Результаты настоящего исследования, обнаружившие наличие связи между социально-демографическими параметрами и приверженностью пациентов к лечению, свидетельствуют о целесообразности учитывать это при общении с пациентом и назначении терапии.
Заключение
Проведенный анализ гиполипидемической терапии в зависимости от социально-демографических параметров показал их разнонаправленную связь. Несомненно, социально-демографические факторы оказывают влияние на готовность пациентов принимать препараты. Учет имеющихся у человека социально-демографических факторов даст возможность разработать стратегию и тактику взаимодействия с пациентом и будет способствовать повышению качества и результативности лекарственной терапии в конкретной группе пациентов. При назначении лечения это поможет найти наиболее "слабое звено" в группах пациентов, с которыми тщательнее надо проводить беседы и усилить контроль, что приведет к улучшению приверженности пациентов к терапии.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. 2019 Рекомендации ЕSC/EAS по лечению дислипидемий: модификация липидов для снижения сердечно-сосудистого риска. Российский кардиологический журнал. 2020;25(5):3826. doi:10.15829/15604071-2020-3826.
2. Кухарчук В.В, Ежов М. В., Сергиенко И. В. и др. Клинические рекомендации Евразийской ассоциации кардиологов (ЕАК)/ Национального общества по изучению атеросклероза (НОА) по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза (2020). Евразийский кардиологический журнал. 2020;(2):6-29. doi:10.38109/2225-1685-2020-2-6-29.
3. Сергиенко И. В., Аншелес А. А., Ежов М. В. и др. Дислипидемии и атеросклероз. Москва: ООО "ПатиСС", 2020. 57 с. ISBN 978-590363-388-3.
4. Ахмеджанов Н. М., Небиеридзе Д. В., Сафарян А. С. и др. Анализ распространенности гиперхолестеринемии в условиях амбулаторной практики (по данным исследования АРГО): часть I. Рациональная Фармакотерапия в Кардиологии. 2015;11(3):253-60. doi:10.20996/1819-6446-2015-11-3-253-260.
5. Goff DC Jr, Bertoni AG, Kramer H et al. Dyslipidemia prevalence, treatment, and control in the Multi-Ethnic Study of Atherosclerosis (MESA): gender, ethnicity, and coronary artery calcium. Circulation. 2006;113(5):647-56. doi:10.1161/CIRCULATIONAHA.105.552737.
6. Sun GZ, Li Z, Guo L, et al. High prevalence of dyslipidemia and associated risk factors among rural Chinese adults. Lipids Health Dis. 2014;13:189. doi:10.1186/1476-511X-13-189.
7. Vegazo O, Banegas JR, Civeira F, et al. Prevalence of dyslipidemia in outpatients of the Spanish health service: the HISPALIPID Study. Med Clin (Barc) 2006;127(9):331-4. doi:10.1157/13092314.
8. Plana N, Ibarretxe D, Cabré A et al. Prevalence of atherogenic dyslipidemia in primary care patients at moderate-very high risk of cardiovascular disease. Cardiovascular risk perception. Clin Investig Arterioscler. 2014;26(6):274-84. doi:10.1016/j.arteri.2014.04.002.
9. Ершова А. И., Мешков А. Н., Якушин С. С. и др. Диагностика и лечение больных с выраженной гиперхолестеринемией в реальной амбулаторно-поликлинической практике (по данным регистра РЕКВАЗА). Рациональная Фармакотерапия в Кардиологии. 2014;10(6):612-6. doi:10.20996/1819-64462014-10-6-612-616.
10. Небиеридзе Д. В., Михин В. П., Камышова Т. В. и др. Повышение эффективности контроля артериальной гипертонии и дислипидемий в реальной клинической практике: результаты образовательного проекта для врачей в Курске. Профилактическая медицина. 2014;17(6):64-70. doi:10.17116/profmed201417664-70.
11. Haynes RB, McKibbon KA, Kanani R. Systematic review of randomized trials of interventions to assist patients to follow prescriptions for medications. Lancet. 1996;348:383-6. doi:10.1016/s0140-6736(96)01073-2.
12. Burkhart V, Sabaté E. World Health Organization. Adherence to long-term therapies: evidence for action. Geneva: WHO 2003. J Nurs Scholarsh. 2003;35(3):207.
13. Coronary Drug Project Group. Influence of adherence to treatment and response of cholesterol on mortality in the coronary drug project. N Engl J Med 1980;303:1038-41. doi:10.1056/NEJM198010303031804.
14. Незнанов Н. Г., Вид В. Д. Проблема комплаенса в клинической психиатрии. Психиатрия и психофармакотерапия. 2004;6(4):159-62.
Об авторах
А. С. СафарянРоссия
Ануш Сергеевна Сафарян — кандидат медицинских наук, ведущий научный сотрудник отдела профилактики метаболических нарушений.
Москва
В. А. Выгодин
Россия
Владимир Анатольевич Выгодин — старший научный сотрудник лаборатории биостатистики отдела эпидемиологии хронических неинфекционных заболеваний.
Москва
Дополнительные файлы
Рецензия
Для цитирования:
Сафарян А.С., Выгодин В.А. Анализ липидснижающей терапии в зависимости от социально-демографических факторов в первичном звене здравоохранения в рамках исследования АРГО. Кардиоваскулярная терапия и профилактика. 2022;21(12):3445. https://doi.org/10.15829/1728-8800-2022-3445
For citation:
Safaryan A.S., Vygodin V.A. Analysis of lipid-lowering therapy depending on socio-demographic factors in primary health care: data from the ARGO study. Cardiovascular Therapy and Prevention. 2022;21(12):3445. (In Russ.) https://doi.org/10.15829/1728-8800-2022-3445
JATS XML

























































