Перейти к:
О практике быстрого снижения артериального давления пероральными препаратами. Научное мнение
https://doi.org/10.15829/1728-8800-2025-4197
EDN: VTIHDC
Аннотация
Вопреки положениям современных руководств по лечению артериальной гипертонии в реальной клинической практике нередко применяются пероральные и сублингвальные гипотензивные препараты для быстрого снижения бессимптомного или малосимптомного повышения артериального давления (АД). Врачи и пациенты объясняют это необходимостью "купировать неосложненный гипертонический криз" ради профилактики сердечно-сосудистых катастроф. Данные клинических исследований свидетельствуют о том, что подобный подход, как назначение короткодействующих препаратов на амбулаторном приёме или в стационаре, так и рекомендации по ситуационному самолечению АГ, не только не приносит пользу пациенту, но и, вероятно, сопряжён с повышением риска сердечно-сосудистых осложнений. Смещение акцента в лечении АГ с улучшения прогноза в долгосрочной перспективе на сиюминутное снижение АД может повышать краткосрочную вариабельность АД, что является возможным механизмом развития осложнений при использовании быстродействующих пероральных гипотензивных препаратов. В статье обосновывается неприемлемость практики "неотложного" снижения АД пероральными и сублингвальными гипотензивными препаратами. Описаны рациональные действия врача в случае выявления у пациента бессимптомного или малосимптомного повышения АД и представлены возможные подходы к домашнему самоконтролю АД в соответствии с современными клиническими руководствами. Также описана тактика лечения истинных гипертонических кризов (неотложных гипертонических состояний) в зависимости от характера поражения органов-мишеней.
Ключевые слова
Для цитирования:
Эрлих А.Д., Родионов А.В., Явелов И.С., Щекочихин Д.Ю., Кашталап В.В., Марцевич С.Ю., Мацкеплишвили С.Т. О практике быстрого снижения артериального давления пероральными препаратами. Научное мнение. Кардиоваскулярная терапия и профилактика. 2025;24(1):4197. https://doi.org/10.15829/1728-8800-2025-4197. EDN: VTIHDC
For citation:
Erlikh A.D., Rodionov A.V., Yavelov I.S., Shchekochikhin D.Yu., Kashtalap V.V., Martsevich S.Yu., Matskeplishvili S.T. On the practice of rapid blood pressure reduction with oral medications. A scientific view. Cardiovascular Therapy and Prevention. 2025;24(1):4197. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4197. EDN: VTIHDC
Введение
Цель лечения артериальной гипертонии (АГ) заключается в снижении риска сердечно-сосудистых осложнений (ССО) путем поддержания целевого артериального давления (АД) [1-3]. Основные способы достижения этой цели — непрерывное и систематическое воздействие на модифицируемые факторы риска (низкая физическая активность, нерациональное питание, курение, избыточная масса тела, избыточное употребление алкоголя и соли, стресс), а также медикаментозная коррекция АД с использованием постоянной, как правило, комбинированной, антигипертензивной терапии пролонгированными препаратами.
Начало гипотензивной терапии (выбор конкретных препаратов и их комбинаций, определение дозировок), а также ее коррекция (смена дозировок, добавление новых или отмена принимаемых препаратов) с оценкой эффективности и безопасности лечения является относительно плановым процессом, "плечо времени" которого равняется нескольким неделям или даже месяцам. Так, клинические руководства Европейского общества по изучению АГ 2023г указывают на необходимость достижения целевого АД и оптимального контроля над АГ в течение 3 мес. от начала медикаментозного лечения [4]. Наиболее современные руководства по лечению АГ Европейского кардиологического общества 2024г одним из ключевых положений постулируют необходимость снижения АД для предотвращения сердечно-сосудистых заболеваний (ССЗ), а не просто ради снижения как такового [5]. Известно, что разовое повышение АД выше средних целевых значений не следует рассматривать как показатель клинического ухудшения и эта ситуация не требует немедленного реагирования [6].
В повседневной терапевтической и кардиологической практике, увидев на амбулаторном приеме или на койке стационара пациента с непривычно высокими значениями АД, врач зачастую стремится немедленно снизить АД, используя для этого разовый приём быстро- и короткодействующих пероральных или сублингвальных антигипертензивных препаратов, действуя согласно, латинскому выражению "pro re nata", т.е. в зависимости от обстоятельств, по потребности.
В настоящей статье обсуждаются истоки подобного традиционного подхода к "лечению" АГ, а также анализируется имеющаяся доказательная и рекомендательная база, свидетельствующая против ситуационной коррекции АД в рутинной клинической практике.
Прежде всего, рассмотрим причины, побуждающие врачей и самих пациентов, прибегать к сиюминутной коррекции АД "препаратами скорой помощи".
Во-первых, это утилитарный "маркер-ассоциированный" подход к лечению пациентов, когда врач в качестве цели ставит перед собой не улучшение прогноза, которое он не может увидеть немедленно, а коррекцию отдельных лабораторных и инструментальных показателей (маркеров), не всегда достоверно коррелирующих с исходами; это, например, частота сердечных сокращений, уровень мочевой кислоты и т.д. Подобная практика приводит к искаженному представлению о "здоровье" пациента как о состоянии, когда все эти маркеры находятся в референсных значениях.
Во-вторых, это упрощенное прагматическое представление об анатомии и физиологии сердечно-сосудистой системы как о замкнутом контуре, состоящем из насоса и труб разного диаметра, повышение давления в котором закономерно приводит к его разрыву. На самом деле, организм человека довольно хорошо адаптирован к ситуационным повышениям АД; примером тому являются измерения АД у спортсменов высоких достижений; у тяжелоатлетов в момент пиковых нагрузок систолическое АД (САД) может повышаться до 350-420 мм рт.ст. [6]. Что же касается развития инсульта, то в большинстве случаев это связано с развитием классического атеротромбоза (ишемический инсульт), либо фибриноидной дегенерации и гиалиноза сосудов мозга с формированием расслаивающихся аневризм (геморрагический инсульт). Значительное повышение АД, которое врачи зачастую видят у пациентов с уже развившимся ишемическим инсультом, как правило является не его причиной, а следствием — вторичной защитной прессорной реакцией для спасения "ишемической полутени" (пенумбры) [7].
Третья причина — попытка ассоциировать факт повышения АД с клиническими проявлениями, такими как головная боль. Это заблуждение, впервые упоминающееся в классической работе Теодора Дженуэя 1913г (!). "Клиническая оценка гипертонической кардиоваскулярной болезни" [8], к сожалению, до сих пор переписывается из учебника в учебник. На самом деле, сочетание головной боли и повышения АД — это, как правило, либо сочетание двух отдельных заболеваний (головная боль напряжения — самая частая форма первичной головной боли), либо вторичное повышение АД в ответ на болевой раздражитель [9].
В 2018-2019гг ранее принятое деление неотложных гипертонических состояний на осложненные и неосложненные гипертонические кризы было признано неактуальным [10]. В тексте Европейского руководства появилась следующая фраза, которая была полностью включена в ныне действующие российские рекомендации 2020г: "Ранее использовавшийся термин "неосложненный гипертонический криз", описывавший пациентов со значительным повышением АД, но без признаков острых изменений в органах-мишенях, в настоящее время не рекомендован к использованию. В данной группе пациентов снижение АД обычно может проводиться в амбулаторных условиях, чаще всего путем назначения пероральной терапии в соответствии со стандартным алгоритмом. У этих пациентов необходимо проводить строгий контроль АД до достижения целевых значений" [11].
Понятием "гипертонический криз" ("неотложные гипертонические состояния", "hypertensive emergency") на сегодняшний день описывают лишь жизнеугрожающие поражения органов-мишеней. Тактика лечения (скорость снижения АД, выбор препарата, особенности наблюдения за пациентом) зависят от конкретного осложнения.
В современных клинических руководствах подробно изложены алгоритмы действия в этих случаях [4][12] (рисунки 1 и 2).
В иных случаях, согласно современным руководствам, разовое "точечное" назначение гипотензивных препаратов быстрого действия в рамках тактики "pro re nata" не требуется, особенно при бессимптомном или малосимптомном повышении АД, причем сублингвальный прием препарата не имеет преимуществ перед приемом пероральным [13].
Как уже было отмечено, в лечении АГ нет цели быстро, "в моменте" снизить бессимптомно повышенное АД. Подобная тактика, к сожалению, не только не снижает риск ССО в длительной перспективе, но и сама может быть небезопасной.
Госпитализация из-за бессимптомного высокого АД или высокого АД без признаков жизнеугрожающих поражений органов-мишеней также не приносит пользу пациенту и не рекомендована в клинических руководствах, в т.ч. российских [11]. В нескольких исследованиях показано, что быстрое снижение АД в условиях приёмных отделений или отделений экстренной помощи больниц не улучшало исходы по сравнению с пациентами, которых не лечили "быстрыми" гипотензивными препаратами [14][15]. Интенсивное снижение АД не уменьшало частоту повторных обращений по поводу АГ, не снижало частоту серьёзных ССО [16] и не было связано с лучшим контролем АД [17].
Использование "быстрых" гипотензивных препаратов может быть ассоциировано с более высоким риском развития инсульта и других осложнений [18]. В исследовании Mohandas R, et al. сравнивали исходы у >4 тыс. госпитализированных пациентов с высоким АД, которым его снижали "по требованию" (в основном внутривенными препаратами), с пациентами, которым не применяли тактику быстрого снижения АД. Результаты показали, что быстрое снижение АД ассоциировалось с худшими исходами: более частым развитием острого повреждения почек, ишемического инсульта, избыточно низкого АД с риском падений, повышало длительность госпитализации и даже ассоциировалось с ≥2-кратным повышением частоты госпитальной смерти [19]. Похожие результаты были получены в работе Rastogi R, et al., где у ~18 тыс. госпитализированных пациентов с повышенным АД "неотложная" гипотензивная терапия (преимущественно пероральными препаратами) была связана с большей частотой острого повреждения почек и повреждения миокарда. При этом конкретного уровня АД, при котором его быстрое снижение было бы полезным, обнаружено не было [20].
Важно отметить, что любая госпитализация сама по себе может быть неблагоприятным фактором, т.к. сопряжена с риском внутрибольничных инфекционных осложнений [21].
Вероятный патогенез ухудшения прогноза при использовании короткодействующих антигипертензивных препаратов может быть связан с повышением краткосрочной вариабельности АД. Негативное влияние повышенной вариабельности АД на течение и развитие ССЗ хорошо известно, и, вероятно, связано с бóльшим повреждающим воздействием на сосудистую стенку [22][23]. Обзор и метаанализ Stevens SL, et al. показал, что повышенная кратковременная вариабельность САД связана с достоверным повышением риска смерти на 10% [24]. Очевидно, что использование короткодействующих антигипертензивных препаратов, действие которых быстро начинается (чего и врачи, и пациенты ожидают) и быстро заканчивается (о чём зачастую забывают), может повышать вариабельность АД, увеличивая риск осложнений [25].
Возможные алгоритмы ведения госпитализированных пациентов с повышенным АД изложены в мнении экспертов Американской ассоциации сердца, опубликованном в 2024г [26] (рисунок 3).
Рассмотрим три типичных сценария "неотложного" снижения бессимптомного или малосимптомного повышенного АД быстродействующими препаратами и их потенциальный вред:
- Врач рекомендует пациенту самостоятельно использовать для снижения АД быстродействующие сублингвальные или пероральные препараты в домашних условиях при повышении АД выше определённых значений.
Такой подход может привести к худшему контролю за АГ и недостижению целей в её лечении, т.к., следуя советам врача, пациент будет продолжать "сбивать" высокое АД вместо того, чтобы начать/продолжить/возобновить плановый подбор антигипертензивных препаратов под наблюдением врача, и при необходимости скорректировать лечение.
- Врач во время амбулаторного приёма или при обращении пациента в стационар даёт быстродействующие гипотензивные препараты для быстрого ситуационного снижения высокого АД. Это действие объясняется либо желанием "помочь", чтобы пациент чувствовал, что его активно лечат, либо боязнью наказания со стороны проверяющих органов. Такой подход может увеличить риск острой АГ и её неблагоприятных последствий (например, падений) уже после того, как пациент покинет лечебное учреждение, когда наступает пик действия "быстрых" гипотензивных препаратов. Более того, как отмечено выше, после окончания эффекта короткодействующих гипотензивных препаратов АД вновь повышается, а АГ, как патологическое состояние (или фактор риска) сохраняется. Что касается боязни наказания со стороны контролирующих органов, то оно совершенно необоснованно, т.к. даже значительное бессимптомное повышение офисного АД по определению является не гипертоническим кризом, а стабильной АГ 3 ст. повышения АД, требующей планового лечения согласно стандартным алгоритмам.
- При плохом самочувствии и высоком АД пациент по совету врача или самостоятельно принимает "быстрые" пероральные гипотензивные препараты. Это может быть опасно, если симптомы плохого самочувствия являются проявлениями неотложного гипертонического состояния. При симптомах, подозрительных на инсульт, признаках гипертонической энцефалопатии, боли в груди или сильной одышке, нарушениях зрения, синкопальных и прочих состояниях, когда рамки эффективной помощи исчисляются минутами, даже просто измерение АД, а уж тем более самостоятельные попытки его снизить (вместо экстренного обращения за медицинской помощью) опасны и могут принести бóльший вред здоровью, чем сохраняющееся до специализированной медицинской помощи высокое АД.
Ниже предложены возможные действия врача в случае выявления у пациентов высокого АД без признаков неотложных гипертонических состояний:
- успокоить пациента, объяснив, что высокое АД не требует моментальной медикаментозной коррекции;
- указать на необходимость своевременно (или даже чуть раньше) принять ближайшие плановые гипотензивные препараты;
- запланировать при необходимости обследования, визиты по обсуждению их результатов, последующее возможное усиление терапии в рамках современных клинических руководств и последующую оценку контроля лечения;
- объяснить пациенту отсутствие пользы и возможную опасность от самостоятельного приёма быстродействующих гипотензивных препаратов;
- разъяснить пациенту основные симптомы неотложных гипертонических состояний, делая акцент на то, что при этих симптомах нужно критически сократить время от их начала до первого обращения за медицинской помощью, и стремиться воздерживаться не только от самолечения в этих случаях, но даже и от измерения АД;
- объяснить пациенту, когда и как следует измерять АД в домашних условиях, делая акцент на то, что измерение АД желательно проводить в хорошем самочувствии, избегая измерения, например, в ночное время, или при головной боли, воздерживаясь от частого измерения АД;
- при жалобах на частые головные боли следует запланировать обследование и лечение в соответствии с современными клиническими руководствами [27];
- при выраженной тревожности, эмоциональной лабильности рассмотреть необходимость консультации специалистом в области фармакологической психокоррекции.
Нередко повышение АД, на которое врачи и пациенты стремятся воздействовать короткодействующими пероральными препаратами, является результатом неправильного измерения АД.
Наиболее частыми и типичными ошибками при измерении АД являются следующие:
- домашнее измерение во время тревожности, беспокойства, головной боли или иного любого плохого самочувствия;
- ночные измерения во время пробуждения из-за плохого самочувствия, тревожности, беспокойства или невозможности заснуть;
- измерение в неправильном положении (стоя или сидя в неудобной позе, со скрещенными, напряжёнными или поджатыми ногами);
- измерение в непривычных условиях (самостоятельные измерения в медицинских учреждениях, аптеках, в транспортных средствах, на рабочем месте, в общественных местах, в шумных помещениях и пр.);
- измерение без предварительных нескольких минут покоя или вскоре после еды, курения, физических нагрузок, употребления кофеин-содержащих продуктов;
- использование неподобающих устройств для измерения АД (измерение ручным тонометром, неподходящим по размеру манжет, измерение АД на запястье, использование для измерения невалидированных гаджетов);
- выполнение 1-кратного измерения АД вместо 2-ратного с интервалом примерно в 1 мин;
- частое повторное измерение АД в течение дня для "более точного контроля".
Правила измерения АД подробно изложены в клинических руководствах Европейского общества по АГ [4] (рисунок 4).
Для многих пациентов с АГ нет необходимости в ежедневном или частом домашнем измерении АД, поскольку большая вариабельность показателей АД при самоконтроле может стимулировать пациентов к самолечению.
В клинических руководствах Европейского кардиологического общества 2024г изложенные выше позиции в целом сохранили свою актуальность [5].
Возможная оптимальная схема частоты домашнего измерения АД может быть следующей:
- в течение 5-7 дней подряд до предстоящего визита к врачу 2 раза/день утром и вечером согласно вышеперечисленным правилам [4];
- 10-12 дней после начала гипотензивной терапии или после любой смены режима гипотензивной терапии (усиления, ослабления, смены препарата, а также смены антигипертензивных препаратов, назначенных по отличным, чем АГ, показаниям: недавнее обострение ишемической болезни сердца, сердечная недостаточность, хроническая болезнь почек, сахарный диабет и пр.) 2 раза/день утром и вечером согласно вышеперечисленным правилам с обязательным повторным визитом к лечащему врачу или онлайн коммуникацией с врачом для обсуждения результатов измерений;
- 5-7 дней подряд в случае значительного расхождения результатов измерения АД на приёме врача и в домашних условиях (т.е. при подозрении на маскированную АГ или гипертонию белого халата) строго в соответствии с вышеперечисленными правилами, возможно, одновременно с автоматическим мониторингом АД;
- примерно 1-2 раза/мес. для пациентов со стабильным АД, получающих любые препараты, влияющие на уровень АД, независимо от причины их назначения;
- примерно 3-4 раза/год для лиц с лабильной АГ, не требующей постоянного медикаментозного лечения;
- лицам, проходящим регулярный скрининг для оценки риска развития ССЗ, по крайней мере ежегодно при выявлении высокого нормального АД и по крайней мере 1 раз/3 года при выявлении нормального АД [28].
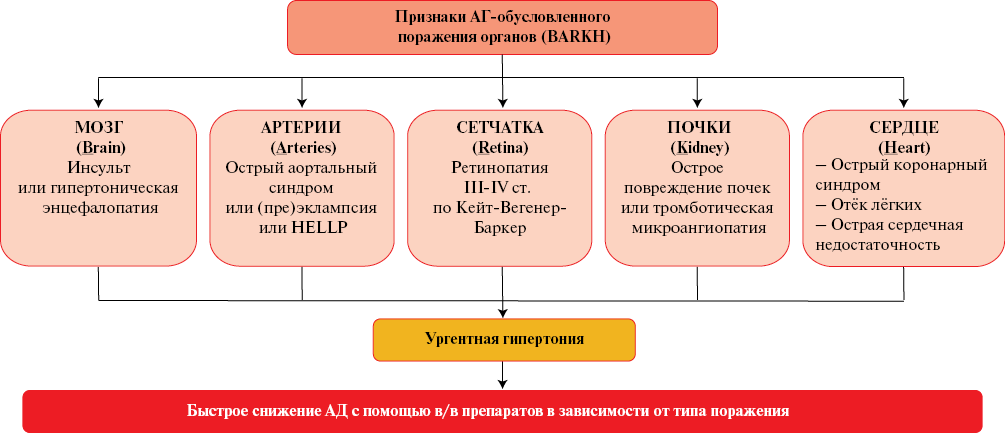
Рис. 1 Упрощённый алгоритм для быстрого выявления неотложного гипертонического состояния и связанных с ним острых поражений органов-мишеней (адаптировано из [12]).
Примечание: АД — артериальное давление, в/в — внутривенно.
Клинические признаки | Временные рамки | Лечение 1-й линии | Альтернативное |
Злокачественная АГ с или без тромботической микроангиопатии или острой почечной недостаточности | Несколько часов; Ср.АД от -20 до -25% | Лабеталол, | Нитропруссид, |
Гипертоническая энцефалопатия | Немедленно; Ср.АД от -20 до -25% | Лабеталол, | Нитропруссид |
Острый ишемический инсульт с САД >220 мм рт.ст. | 1 час; Ср.АД — 15% | Лабеталол, | Нитропруссид |
Острый ишемический инсульт с показаниями для тромболитической терапии и САД >185 мм рт.ст. или ДАД >110 мм рт.ст. | 1 час; Ср.АД — 15% | Лабеталол, | Нитропруссид |
Острый геморрагический инсульт с САД >180 мм рт.ст. | Немедленно; САД 130-180 мм рт.ст. | Лабеталол, | Урапидил |
Острое коронарное событие | Немедленно; САД <140 мм рт.ст. | Нитроглицерин, | Урапидил |
Острый кардиогенный отёк лёгких | Немедленно; САД <140 мм рт.ст. | Нитропруссид или нитроглицерин + | Урапидил (с петлевым диуретиком) |
Острое расслоение аорты | Немедленно; САД <120 мм рт.ст. | Эсмолол + нитропруссид или нитроглицерин или никардипин | Лабеталол |
Эклампсия или тяжёлая преэклампсия/HELLP | Немедленно; САД <160 мм рт.ст. | Лабеталол | Не применимо |
Рис. 2 Неотложные состояния, требующие немедленного снижения АД (адаптировано из [10]).
Примечание: АГ — артериальная гипертония, ДАД — диастолическое артериальное давление, САД — систолическое артериальное давление, ср.АД — среднее АД, ЧСС — частота сердечных сокращений.
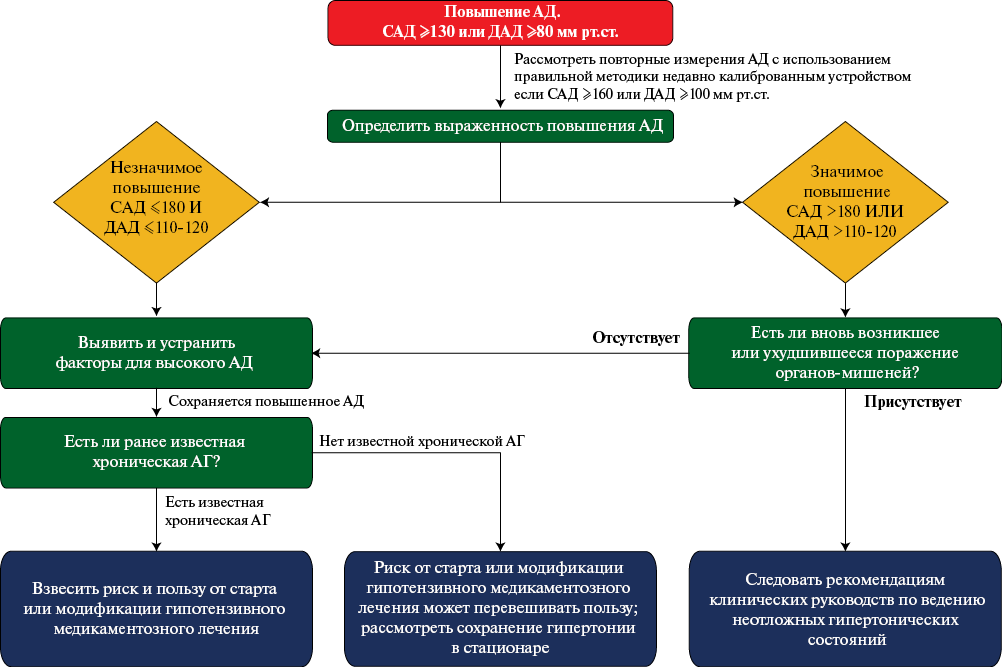
Рис. 3 Алгоритм действия при повышении АД у госпитализированных пациентов при оказании им неотложной помощи (взято и адаптировано из [27]).
Примечание: АГ — артериальная гипертония, АД — артериальное давление, ДАД — диастолическое АД, САД — систолическое АД.
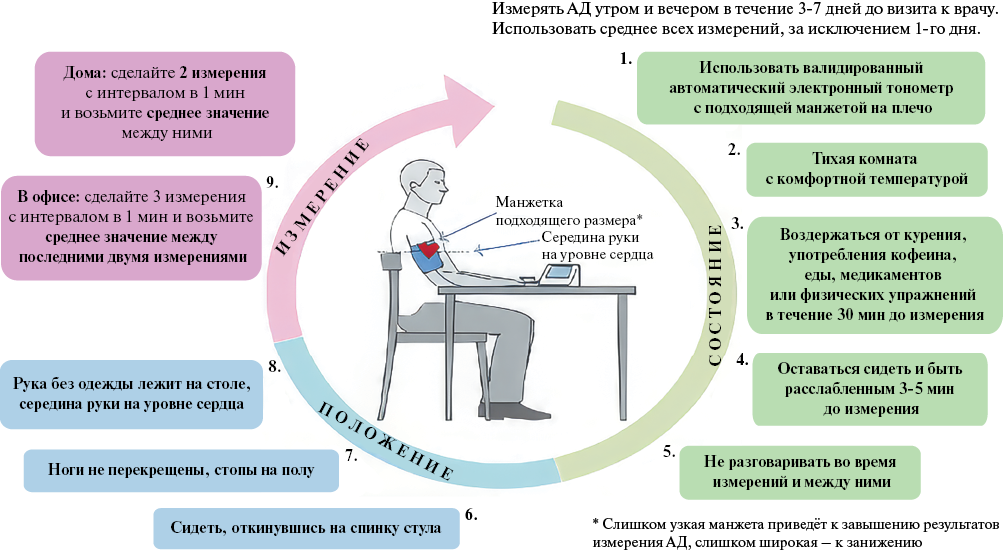
Рис. 4 Рекомендации по домашнему измерению АД (адаптировано из [4]).
Примечание: АД — артериальное давление.
Заключение
Практическая деятельность врача должна основываться на современных клинических рекомендациях, в основе которых лежит качественная доказательная база.
При решении вопроса об экстренной антигипертензивной терапии все руководства (в т.ч. и российские) рекомендуют определять наличие признаков неотложных гипертонических состояний (истинного гипертонического криза), чтобы, при наличии показаний, лечить пациента в специализированных условиях парентеральными препаратами. При отсутствии признаков симптомных жизнеугрожающих поражений органов-мишеней неотложная антигипертензивная терапия не показана.
На основании вышеизложенного полагаем целесообразным добавление в научные, практические и учебные материалы, посвященные ведению пациентов с АГ, позиций, указывающих на нерациональность и опасность быстрого снижения АД, не сопровождающегося признаками неотложных гипертонических состояний (класс рекомендаций III по критериям Европейского кардиологического общества).
Ключевые позиции:
- "Неотложное" снижение АД быстродействующими пероральными или сублингвальными препаратами "по потребности" при случайном или плановом обнаружении высоких значений АД при отсутствии клинических проявлений или при наличии минимальных симптомов, традиционно ассоциирующихся с высоким АД (например, головная боль, шум в ушах, головокружение), является ошибочной клинической практикой и не должно применяться ни врачами, ни пациентами.
- Не следует давать пациентам рекомендации по ситуационной коррекции повышенного АД препаратами короткого действия.
- Тяжелую АГ с повышением АД ≥180/110 мм рт.ст. (АГ 3 ст.) следует лечить по общим правилам с использованием стандартных алгоритмов антигипертензивной терапии. АГ 3 ст. не является неотложным гипертоническим состоянием.
- Быстрое неконтролируемое снижение АД в ситуации, когда отсутствуют жизнеугрожающие поражения органов-мишеней (расслоение аорты, отек легких, геморрагический инсульт и др.) увеличивает краткосрочную вариабельность АД и может быть причиной симптомной АГ.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Fuchs FD, Whelton PK. High blood pressure and cardiovascular disease. Hypertension. 2020;75(2):285-92. doi:10.1161/HYPERTENSIONAHA.119.14240.
2. Bundy JD, Li C, Stuchlik P, et al. Systolic blood pressure reduction and risk of cardiovascular disease and mortality: a systematic review and network meta-analysis. JAMA Cardiol. 2017;2:775-81. doi:10.1001/jamacardio.2017.1421.
3. Prabhakaran D, Anand S, Watkins D, et al. Cardiovascular, respiratory, and related disorders: key messages from Disease Control Priorities. 3rd ed. Lancet. 2018;391:1224-36. doi:10.1016/S0140-6736(17)32471-6.
4. Mancia G, Kreutz R, Brunström M, et al. 2023 ESH Guidelines for the management of arterial hypertension. The Task Force for the management of arterial hypertension of the European Society of Hypertension. Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens. 2023;41:1874-2071. doi:10.1097/HJH.0000000000003480.
5. McEvoy JW, McCarthy CP, Bruno RM, et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension Developed by the task force on the management of elevated blood pressure and hypertension of the European Society of Cardiology (ESC) and endorsed by the European Society of Endocrinology (ESE) and the European Stroke Organization (ESO). Eur Heart J. 2024;45(38):3912-4018. doi:10.1093/eurheartj/ehae178.
6. Kallioinen N, Hill A, Horswill MS, et al. Sources of inaccuracy in the measurement of adult patients’ resting blood pressure in clinical settings: a systematic review. J Hypertens. 2017;35:421-41. doi:10.1097/HJH.0000000000001197.
7. Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients with Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019;50(12):e344-e418. doi:10.1161/STR.0000000000000211.
8. Janeway TC. A clinical study of hypertensive cardiovascular disease. JAMA Intern Med. 1913;755-98. doi:10.1001/archinte.1913.00070060147012.
9. Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition. Cephalalgia. 2018;38(1):1-211. doi:10.1177/0333102417738202.
10. Van der Born B-J, Lip GYH, Brguljan-Hitij J, et al. ESC Council on Hypertension position document on the management of hypertensive emergencies. Eur Heart J Cardiovasc Pharmacother. 2019;5;1:37-46. doi:10.1093/ehjcvp/pvy032.
11. Кобалава Ж. Д., Конради А. О., Недогода С.В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(3):3786. doi:10.15829/1560-4071-2020-3-3786.
12. Rossi GP, Rossitto G, Maifredini C, et al. Management of hypertensive emergencies: a practical approach. Blood Press. 2021; 30(4):208-19. doi:10.1080/08037051.2021.1917983.
13. Dela U, Rido M, Monica T.Sublingual versus oral captopril for blood pressure reduction in hypertension urgency: a systematic review and meta-analysis. J Hypertens. 2021;39:e13. doi:10.1097/01.hjh.0000752556.41180.65.
14. Grassi D, O’Flaherty M, Pellizzari M, et al. Hypertensive urgencies in the emergency department: evaluating blood pressure response to rest and to antihypertensive drugs with different profiles. J Clin Hypertens (Greenwich). 2008;10:662-7. doi:10.1111/j.1751-7176.2008.00001.x.
15. Levy PD, Mahn JJ, Miller J, et al. Blood pressure treatment and outcomes in hypertensive patients without acute target organ damage: a retrospective cohort. Am J Emerg Med. 2015;33:1219-24. doi:10.1016/j.ajem.2015.05.036.
16. Sricharoen P, Poungnil A, Yuksen C.Immediate Prescription of Oral Antihypertensive Agents in Hypertensive Urgency Patients and the Risk of Revisits with Elevated Blood Pressure. Open Access Emerg Med. 2020;12:333-40. doi:10.2147/OAEM.S275799.
17. Park SK, Lee DY, Kim WJ, et al. Comparing the clinical efficacy of resting and antihypertensive medication in patients of hypertensive urgency: a randomized, control trial. J Hypertens. 2017;35(7):1474-80. doi:10.1097/HJH.0000000000001340.
18. Hsu C-Y, Huang L-Y, Saver JL, et al. Oral short-acting antihypertensive medications and the occurrence of stroke: a nationwide case-crossover study. Hypertens Res. 2019;42(11):1794-800. doi:10.1038/s41440-019-0300-0.
19. Mohandas R, Chamarthi G, Bozorgmehri S, et al. PRN Antihypertensive Medications and Adverse Outcomes in Hospitalized Patients: A Propensity Matched Cohort Study. Hypertension. 2021;78(2):516-24. doi:10.1161/HYPERTENSIONAHA.121.17279.
20. Rastogi R, Sheehan MM, Hu B, et al. Treatment and Outcomes of Inpatient Hypertension Among Adults With Noncardiac Admissions. JAMA Intern Med. 2021;181(3):345-52. doi:10.1001/jamainternmed.2020.7501.
21. San Jose-Saras D, Vicente-Guijarro J, Sousa P, et al. Inappropriate hospital admission as a risk factor for the subsequent development of adverse events: a cross-sectional study. BMC Med. 2023;21(1):312-24. doi:10.1186/s12916-023-03024-0.
22. Остроумова О.Д., Борисова Е.В., Остроумова Т.М. и др. Вариабельность артериального давления в течение суток: прогностическое значение, методы оценки и влияние антигипертензивной терапии. Кардиология. 2017;57(12):62-72. doi:10.18087/cardio.2017.12.10068.
23. Parati G, Stergiou GS, Dolan E, et al. Blood pressure variability: clinical relevance and application. J Clin Hypertens (Greenwich). 2018;20(7):1133-7. doi:10.1111/jch.13304.
24. Stevens SL, Wood S, Koshiaris C, et al. Blood pressure variability and cardiovascular disease: systematic review and metaanalysis. BMJ. 2016;354:i4098. doi:10.1136/bmj.i4098.
25. Родионов А.В. Неосложнённый гипертонический криз или высокая вариабельность артериального давления? Терапевтический архив. 2017;89(3):108-11. doi:10.17116/terarkh2017893108-111.
26. Bress AP, Anderson TS, Flack JM, et al. on behalf of the American Heart Association Council on Hypertension; Council on Cardiovascular and Stroke Nursing; and Council on Clinical Cardiology. The Management of Elevated Blood Pressure in the Acute Care Setting: A Scientific Statement From the American Heart Association. Hypertension. 2024;81:e01-e13. doi:10.1161/HYP.0000000000000238.
27. Осипова В.В., Табеева Г.Р., Тринитатский Ю.В. и др. Первичные головные боли: клиника, диагностика, терапия. Информационное письмо (для неврологов, терапевтов, врачей общей практики). Ростов-на-Дону: "Антей", 2011. ISBN: 978-5-91365-157-0.
28. Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021;42(34):3227-3337. doi:10.1093/eurheartj/ehab484.
Об авторах
А. Д. ЭрлихРоссия
Эрлих Алексей Дмитриевич — д.м.н., зав. отделением кардиологии
Красногорск, Москва
А. В. Родионов
Россия
Родионов Антон Владимирович — к.м.н., доцент кафедры факультетской терапии № 1
Москва
И. С. Явелов
Россия
Явелов Игорь Семёнович — д.м.н., доцент, руководитель отдела фундаментальных и клинических проблем тромбоза при неинфекционных заболеваниях
Москва
Д. Ю. Щекочихин
Россия
Щекочихин Дмитрий Юрьевич — к.м.н., доцент кафедры кардиологии, функциональной и ультразвуковой диагностики
Красногорск, Москва
В. В. Кашталап
Россия
Кашталап Василий Васильевич — д.м.н., доцент, зав. отделом клинической кардиологии
Кемерово
С. Ю. Марцевич
Россия
Марцевич Сергей Юрьевич — д.м.н., профессор, руководитель отдела профилактической фармакотерапии
Москва
1.png)
С. Т. Мацкеплишвили
Россия
Мацкеплишвили Симон Теймуразович — д.м.н., профессор, зам. директора по научной работе обособленного подразделения Медицинский научно-образовательный институт
Москва
1.png)
Дополнительные файлы
Что известно о предмете исследования?
- В реальной клинической практике для быстрого снижения высокого бессимптомного/малосимптомного артериального давления (АД) нередко применяются пероральные/сублингвальные препараты, хотя такое "купирование неосложнен-
ного гипертонического криза" современными руководствами не поддерживается.
Что добавляют результаты исследования?
- На основании научных данных обосновывается критика подобного быстрого "лечения" артериальной гипертонии, которое не приносит пользу, но может повышать риск сердечно-сосудистых осложнений.
- Описаны рациональные действия врача при выявлении бессимптомного/малосимптомного повышения АД, возможные подходы к домашнему самоконтролю АД, а также тактика лечения истинных гипертонических кризов (неотложных гипертонических состояний).
Рецензия
Для цитирования:
Эрлих А.Д., Родионов А.В., Явелов И.С., Щекочихин Д.Ю., Кашталап В.В., Марцевич С.Ю., Мацкеплишвили С.Т. О практике быстрого снижения артериального давления пероральными препаратами. Научное мнение. Кардиоваскулярная терапия и профилактика. 2025;24(1):4197. https://doi.org/10.15829/1728-8800-2025-4197. EDN: VTIHDC
For citation:
Erlikh A.D., Rodionov A.V., Yavelov I.S., Shchekochikhin D.Yu., Kashtalap V.V., Martsevich S.Yu., Matskeplishvili S.T. On the practice of rapid blood pressure reduction with oral medications. A scientific view. Cardiovascular Therapy and Prevention. 2025;24(1):4197. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4197. EDN: VTIHDC
JATS XML

























































