Перейти к:
Высокотехнологичная медицинская помощь: достижения и актуальные проблемы
https://doi.org/10.15829/1728-8800-2025-4388
EDN: XJYJJV
Аннотация
Цель. На примере анализа объемов и результатов оказания высокотехнологичной медицинской помощи (ВМП) по профилю "сосудистая хирургия" обосновать необходимость смещения приоритетов в распределении ресурсов здравоохранения.
Материал и методы. Источниками информации являлись формы федерального статистического наблюдения, Европейский портал информации о здравоохранении Всемирной организации здравоохранения, реестры обязательного медицинского страхования (ОМС), годовые отчеты Федерального фонда ОМС, данные о смертности населения из формы С51 Росстата, Федеральные законы "О федеральном бюджете". Использовались методы описательной статистики и регрессионный анализ.
Результаты. Благодаря значительному увеличению количества дорогостоящих эндоваскулярных вмешательств на коронарных артериях (КА) за последние годы, Российская Федерация достигла лидирующих позиций в мире по обеспеченности населения данным видом ВМП. При этом целевые показатели федерального проекта "Борьба с сердечно-сосудистыми заболеваниями" по снижению смертности от ИМ не достигнуты. Ежегодно не <70% дорогостоящих операций по стентированию КА выполняется одним и тем физическим лицам, более половины случаев смерти от ИМ происходит вне медицинской организации, увеличивается доля числа умерших от ИМ в трудоспособном возрасте. Программой государственных гарантий бесплатного оказания медицинской помощи на 2025г впервые установлены нормативные объемы госпитализаций для оказания ВМП при инфаркте миокарда, которые в 1,5 раза превышают фактические объемы госпитализаций с данным диагнозом, что свидетельствует о невозможности их реального выполнения.
Заключение. Объемы и темпы роста эндоваскулярных вмешательств на КА в России не соответствуют бюджетным возможностям финансовой системы страны и не оказывают ожидаемого положительного воздействия на общественное здоровье. Необходимо обеспечить смещение приоритетов в распределения ресурсов здравоохранения — от увеличения объемов ВМП, к укреплению служб первичной медико-санитарной помощи, что подразумевает политический выбор и требует долгосрочной приверженности этому курсу.
Ключевые слова
Для цитирования:
Перхов В.И., Александрова О.Ю. Высокотехнологичная медицинская помощь: достижения и актуальные проблемы. Кардиоваскулярная терапия и профилактика. 2025;24(7):4388. https://doi.org/10.15829/1728-8800-2025-4388. EDN: XJYJJV
For citation:
Perkhov V.I., Aleksandrova O.Yu. High-tech health care: achievements and current problems. Cardiovascular Therapy and Prevention. 2025;24(7):4388. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4388. EDN: XJYJJV
Введение
Наше общество переживает переломный момент, решая военные задачи в условиях агрессивного санкционного давления, что требует оптимизации затрат и повышения эффективности производственных процессов во всех сферах деятельности, включая здравоохранение [1].
Финансовое обеспечение оказания населению различных видов медицинской помощи составляет до 85% всех расходов на здравоохранение [2]. При этом наиболее затратной является высокотехнологичная медицинская помощь (ВМП), особый порядок оказания и финансирования которой был установлен >30 лет тому назад [3]. За эти три десятилетия построены и введены в эксплуатацию 14 федеральных центров высоких медицинских технологий, существенно увеличились объемы ВМП, предоставляемые населению за счет государственных источников финансирования. Опубликовано большое количество научных работ, посвящённых вопросам организации оказания ВМП в целом [4-7] и по отдельным её профилям [8], включая предложения по оценке результативности её оказания [9]. При этом позитивные изменения в российской системе здравоохранения в течение последних десятилетий практически отсутствуют [10][11]. В сочетании с рассогласованностью проводимой региональными властями политики в сфере здравоохранения и ошибками управления [12] это приводит к ухудшению качества и снижению доступности медицинской помощи, дефициту кадров из-за оттока квалифицированного медицинского персонала в частный сектор [13].
Внедрение в отрасль рыночной системы хозяйствования, автономизации государственных медицинских организаций, привлечения ими внебюджетных денежных средств в растущих объемах, включение частных медицинских и страховых организаций в число получателей средств государственной казны, отсутствие четкого разграничения полномочий между различными государственными органами, занимающимися вопросами обеспечения деятельности системы здравоохранения, приводит к ослаблению государственного характера национального здравоохранения [14][15] и снижению уровня профилактической направленности здравоохранения. В результате вместо развития первичной медико-санитарной помощи (ПМСП) и поддержки института врача общей практики [16], значительные объемы государственного финансирования направляются на дорогостоящие медицинские вмешательства, выполняемые в условиях круглосуточных стационаров. Подобное распределение ресурсов входит в противоречие с фундаментальным принципом организации здравоохранения, а именно — обеспечением приоритета профилактики в сфере охраны здоровья.
Цель — на примере анализа объемов и результатов оказания ВМП по профилю "сердечно-сосудистая хирургия" обосновать необходимость смещения приоритетов в распределении ресурсов здравоохранения.
Материал и методы
Источником информации о количестве выполненных высокотехнологичных операций являлась форма ФСН № 14 "Сведения о деятельности подразделений медицинской организации, оказывающих медицинскую помощь в стационарных условиях" за 2014-2024гг. Анализ выполнен без учета 4-х новых регионов (Луганская народная Республика (ЛНР), Донецкая народная Республика (ДНР), Запорожской и Херсонской областей), вошедших в состав Росси в 2022г. Источником данных, в т.ч. международных, о хирургических процедурах и о государственных расходах на здравоохранение являются OECD (Organisation for Economic Co-operation and Development) Data Explorer (https://data-explorer.oecd.org/), Европейский портал информации о здравоохранении Всемирной организации здравоохранения (https://gateway.euro.who.int/ru) и Росстат1.
Источником информации о числе выполненных операций стентирования коронарных артерий (СКА) при разных диагнозах являются обезличенные данные из реестров счетов медицинской помощи (реестры обязательного медицинского страхования, ОМС), предоставленные нам территориальным фондом ОМС Московской области для исследовательских целей. Данные о государственных расходах на ВМП получены из годовых отчетов Федерального фонда ОМС (ФФОМС) о результатах его деятельности, размещенных на сайте Фонда (https://www.ffoms.gov.ru/), а также из текста законов "О федеральном бюджете". При расчётах подушевых расходов на здравоохранение в субъектах Российской Федерации (РФ) 2022г курс доллара к рублю по паритету покупательной способности был принят как 1:32. Данные о смертности населения получены из формы Росстата С51. Для достижения цели исследования использовались методы описательной статистики и регрессионный анализ.
Результаты
Объемы финансирования и оказания ВМП в РФ интенсивно растут. Например, в период 1998-2005гг объемы финансирования ВМП из федерального бюджета каждый год росли на ~1,0 млрд рублей и увеличились с 0,6 в 1998г до 6,7 млрд рублей в 2005г [17]. Федеральным законом от 19 декабря 2006г № 238-ФЗ "О федеральном бюджете на 2007 год" на оказание ВМП гражданам РФ было определено 17,5 млрд рублей, в т.ч. 15,9 млрд рублей на оказание ВМП в федеральных медицинских учреждениях и 1,6 млрд рублей на оказание ВМП в медицинских учреждениях субъектов РФ. При этом суммарный объем государственного финансирования здравоохранения в России увеличился с 80,0 (3,0% от валового внутреннего продукта страны (ВВП) в 1998г до 6170,0 млрд рублей в 2023г (3,6% от ВВП). С 2014г к средствам бюджетов добавились средства ОМС и к 2023г объемы финансирования ВМП из государственных источников достигли 405,1 млрд рублей.
Растет число медицинских организаций, в т.ч. частных, участвующих в оказании населению ВМП. Так, если в 2000г ВМП оказывалась только в 67 государственных федеральных медицинских организациях2, то в 2023г ВМП оказывали суммарно 1228 медицинских организаций, из них 188 организаций частной формы собственности. Количество видов ВМП увеличилось с 107 в 2000г до 195 в 2025г, или в 1,8 раза3, а число методов ВМП составило почти 1,7 тыс. наименований.
Наибольшее число видов ВМП относится к хирургическому лечению (83,3% в 2024г). Учет объемов хирургических вмешательств предусмотрен формой федерального статистического наблюдения (форма ФСН) № 14, что позволяет проанализировать динамику объёмов ВМП по числу выполненных операций. В 2014г объемы ВМП по числу выполненных операций составляли 741,7 тыс. единиц, а в 2024г уже 1349,7 тыс. единиц. Таким образом, за последние 11 лет объемы основной, хирургической части ВМП, увеличились в 1,8 раза. За этот же период времени доля числа высокотехнологичных операций от общих объемов операций увеличилась с 7,6 до 13,0%. Наиболее интенсивно растет общее число высокотехнологичных операций на сердце, основной объем которых составляют шесть типов операций.
За период 2014-2024гг объемы ангиопластики коронарных артерий (АКА) увеличились в 2,6 раза, операций по коррекции нарушений ритма сердца — в 1,6 раза, операций по коррекции приобретенных поражений клапанов сердца — в 1,5 раза, операций по имплантации кардиостимулятора — в 1,4 раза, операций по аортокоронарному шунтированию (АКШ) — в 1,1 раза. При этом число операций по коррекция врожденных пороков сердца снизилось на 10%.
На фоне общего увеличения числа высокотехнологичных операций сокращаются объемы ВМП, оказанной пациентам за переделами территории страхования. По данным ФФОМС, в 2017г всего 14,1% от общего количества госпитализаций для оказания ВМП было зарегистрировано за пределами территории страхования госпитализированных пациентов, а в 2023г — всего 8,5%. Малые объемы экстерриториальной медицинской помощи позволили на основании данных из формы ФСН № 14 определить региональные показатели соотношения выполненных объемов высокотехнологичных операций на сердце к среднегодовой численности населения каждого субъекта РФ (n=85, без новых регионов). Условно эти показатели можно считать показателями обеспеченности населения субъектов РФ объёмами высокотехнологичных операций на сердце.
Анализ показал, что в 2024г по сравнению с 2014г разброс значений показателей обеспеченности субъектов РФ операциями АКА снизился более чем в 2 раза и почти достиг значений, характерных для однородной совокупности. Это может быть объяснено созданием в России в рамках нацпроекта "Здоровье" на базе существующих больниц сети региональных сосудистых центров и первичных сосудистых отделений с целью снижения смертности населения от инсульта и инфаркта миокарда (ИМ).
За рассматриваемый период снизились и различия между регионами по показателю обеспеченности населения операциями по ИКС (на 40%) и АКШ (на 20%). Вариабельность уровня обеспеченности населения другими видами операций на сердце (коррекция врожденных пороков сердца, коррекция приобретенных поражений клапанов сердца, коррекция тахиаритмий) за десять лет практически не изменилась, оставаясь на очень высоком уровне, что может быть связано с концентрацией объёмов этих вмешательств в крупных клиниках федерального подчинения.
Интенсивный рост объемов операций по СКА стал причиной того, что уже в 2022г среднероссийские показатели обеспеченности населения операциями СКА оказались выше, чем в таких странах, как Норвегия и Испания. Пензенская область опередила по данному показателю не только указанные страны, но и Австрию. Астраханская область сравнялась с Москвой, превысив среднероссийские показатели на треть. Города Санкт-Петербург и Москва, Липецкая, Курганская и Калужская области, опередив Норвегию и Испанию, фактически сравнялись по интенсивности применения СКА с Болгарией, Израилем и Финляндией. При этом государственные расходы (в долларах США по паритету покупательской способности) на здравоохранение в РФ в 8 раз меньше, чем, например, в Норвегии, а в Пензенской и Астраханской областях в 12 раз меньше (рисунок 1).
С опорой на экспертное мнение о том, что в 91,2% случаев ИМ может быть предотвращён усилиями общественного здравоохранения [18], с использованием регрессионного анализа нами оценена взаимосвязь, а с помощью корреляционного — связь, между региональной вариативностью показателей смертности от ИМ и объемами операций по АКА в 2023г. Для надежности результатов анализа нами выбраны случаи смерти от ИМ в трудоспособном возрасте (мужчины в возрасте 16-61 лет, женщины — 16-56 лет), которые, безусловно, можно отнести к преждевременной и предотвратимой смертности. Анализ показал (рисунок 2), что взаимосвязь и связь между числом операций по АКА (предиктор) и уровнем смертности от ИМ в трудоспособном возрасте отсутствует (R2=0,0006, r=-0,124; p<0,05). При этом линия регрессии под небольшим углом направлена вниз. Таким образом, всего 0,06% региональной вариабельности уровня смертности от ИМ в трудоспособном возрасте обусловлено объемами операций по АКА, а корреляционная связь между переменными хотя и отрицательная, но очень слабая. Поэтому можно сделать вывод, что объемы операций по СКА не влияют на уровень преждевременной и предотвратимой с помощью медицины смертности от ИМ. Данный вывод подтверждается тем, что несмотря на существенный рост объемов хирургических вмешательств по реваскуляризации миокарда, целевой показатель — федеральный проект "Борьба с сердечно-сосудистыми заболеваниями" (ФП "БССЗ") по снижению смертности населения от ИМ не был достигнут ни в один из годов первого 5-летнего периода (2019-2023гг) реализации проекта. Недостижение целевых показателей смертности от ИМ сочеталось с превышением запланированных в рамках ФП "БССЗ" плановых объемов АКА4 — общее число операций в 2023г достигло 323,3 тыс. (цель ФП "БССЗ" — 315,6 тыс. вмешательств). При этом наблюдается увеличение доли числа умерших от ИМ в трудоспособном возрасте с 16,9% в 2018г (до начала реализации ФП "БССЗ"), до 19,7 и 19,4% в 2022 и в 2023гг, соответственно, что может быть связано с низкой эффективностью диспансеризации и диспансерного наблюдения отдельных групп населения.
Возможная причина отсутствия корреляции между объемами операций по АКА и смертностью от ИМ может также заключаться в том, что в России каждый второй пациент, скончавшийся от ИМ, лишался потенциальной возможности восстановления коронарного кровотока посредством ангиопластики или АКШ, поскольку летальный исход наступал вне медицинской организации. При этом в течение 5 последних лет доля числа случаев смерти от ИМ вне медицинской организации увеличилась с 47,3% в 2018 г до 54,6% в 2023г.
Другая причина отсутствия связей между объемами операций по АКА и смертностью населения от ИМ может заключаться в том, что значительная часть этих операций выполняется одним и тем же пациентам, причем по несколько раз в течение 1-2 лет. Так, например, согласно информации из реестров ОМС по Московской области, всего за 2-летний период 2020-2021гг операции по СКА были выполнены 19,3 тыс. пациентам, перенесшим суммарно 59,5 тыс. операций (рисунок 3). Кратность выполнения СКА с учетом числа госпитализаций по возрастным группам с числом наблюдений >100 составляет: 35-39 лет — 2,9 операций одному пациенту, 40-44 лет — 2,6 операции, 45-49 лет — 2,8 операции, 50-54 лет — 3,0 операции, 55-59 лет — 3,1 операции, 60-64 лет — 3,0 операции, 65-69 лет — 3,2 операции, 70-74 лет — 3,3 операции, 75-79 лет — 3,2 операции, 80-84 лет — 3,2 операции, ≥85 лет — 3,2 операции. Таким образом, в среднем одному пациенту с нарушением коронарного кровотока в течение 2-х лет выполняется по 3 операции СКА, наиболее часто — в возрасте ≥65 лет.
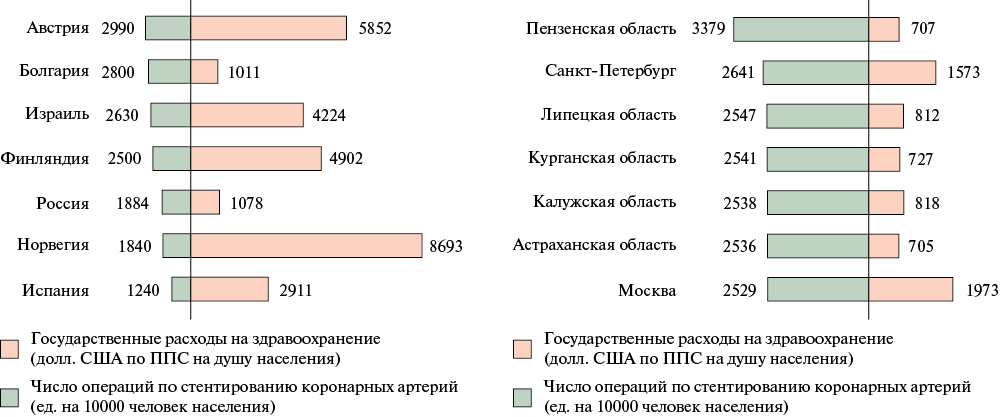
Рис. 1 Показатели обеспеченности населения РФ и её отдельных субъектов, а также некоторых стран мира операциями СКА в сопоставлении с размером государственных расходов здравоохранение в 2022г (в долларах США по ППС).
Примечание: ППС — паритет покупательной способности.
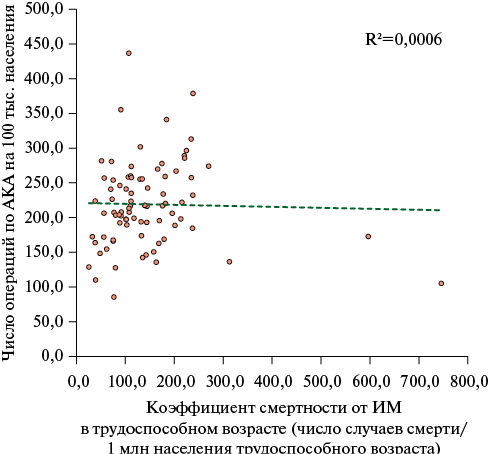
Рис. 2 Диаграмма линейной регрессии между числом операций (предиктор) по АКА (на 100 тыс. населения) и показателями смертности от ИМ в трудоспособном возрасте в 2023г в субъектах РФ (n=83).
Примечание: АКА — ангиопластика коронарных артерий, ИМ — инфаркт миокарда. Из модели исключены субъекты Российской Федерации с нулевыми объёмами АКА в 2023г — Чукотский и Ненецкий автономные округа.
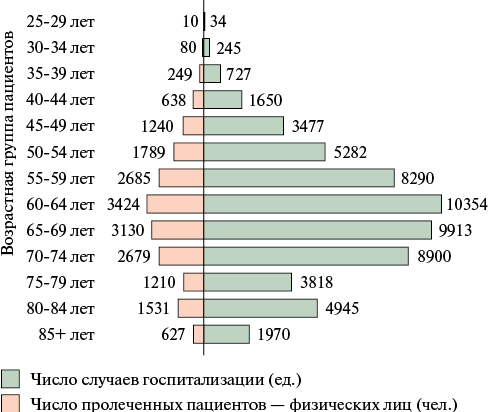
Рис. 3 Соотношение числа пациентов — физических лиц, которым была выполнена операция по СКА, и числа случаев госпитализаций этих же лиц в течение 2 лет (2020-2021гг), по возрастным группам.
Обсуждение
За последние четверть века (с 1998 по 2023гг) в РФ объемы финансирования ВМП из государственных источников увеличились в 675 раз. При этом в этот же период суммарный объем государственного финансирования здравоохранения увеличился всего в 78 раз. Иными словами, темп роста объемов финансирования ВМП в стране в 8,7 раза превышает темп роста общих объемов финансирования отрасли. Особенно интенсивно растут объемы дорогостоящих эндоваскулярных хирургических вмешательств на коронарных артериях.
Благодаря созданию, начиная с 2018г, мощной сети региональных сосудистых центров (n=215 на конец 2022г) и первичных сосудистых отделений (n=541 на конец 2022г), специализирующихся на хирургическом лечении инсульта и реваскуляризации при ИМ, существовавшие ранее сильные различия между регионами по уровню обеспеченности населения, например, АКА, к настоящему времени заметно снизились, что, безусловно, является достижением в вопросах организации оказания ВМП. Россия стала также одним из международных лидеров по интенсивности применения дорогостоящих инвазивных методов лечения ишемической болезни сердца.
Наряду с этим, есть и определенные проблемы. В частности, интенсивно растущие объемы операций по СКА не оказывают ожидаемого положительного влияния на уровень смертности от ИМ, что подтверждается недостижением целей ФП "БССЗ" по данному показателю. Одна из причин недостижения планов в том, что ежегодно не <70% дорогостоящих операций по СКА выполняется одним и тем физическим лицам. При этом более половины случаев смерти от ИМ происходит вне медицинской организации, и доля числа таких случаев из года в год растет, увеличивается доля числа умерших от ИМ в трудоспособном возрасте.
Кроме того, не все операции СКА выполняются при ИМ. Так, по данным реестров ОМС Московской области, только ~63,0% объемов СКА выполняется пациентам с диагнозом ИМ, 35% — при стенокардии, 2% — при других формах ишемической болезни сердца. Таким образом, при стенокардии выполняется ежегодно не менее трети всех операций по СКА, выполнение которых Программой госгарантий на 2025г не предусмотрено.
Стимулирует медицинские организации к наращиванию объемов дорогостоящих операций система ОМС, в которой действует экономический принцип "деньги следуют за пациентом". Так, например, в таких странах, как Исландия, Люксембург, Соединенное Королевство Великобритании, Канада, Швеция, Эстония, Дания, Португалия, объемы операций по СКА за 10-тилетний период увеличились в среднем на 35%. Одновременно с этим в другой группе стран, таких как, Бельгия, Венгрия, Литва, Словения, Южная Корея, Франция, Финляндия, Польша, Ирландия — объемы этих же операций снизились в среднем также на 35% (рисунок 4).
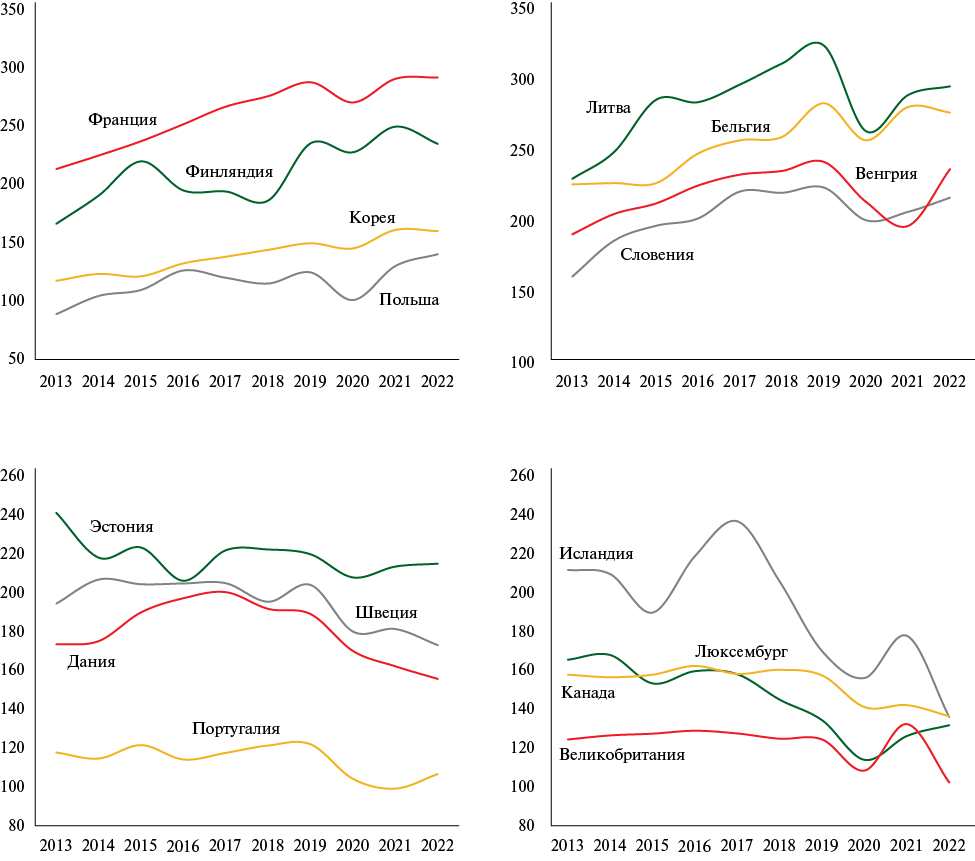
Рис. 4 Десятилетняя (2013-2022гг) динамика объёмов операций по СКА в некоторых странах мира (число операций/100 тыс. населения).
Страны, где объемы СКА растут, отличает то, что в них используются страховые механизмы финансирования медицинской помощи. При этом в странах, не использующих ОМС для оплаты медицинской помощи (кроме Канады, где частные страховые организации не участвуют в ОМС), имеет место снижение объемов СКА.
Важной причиной снижения во многих странах объемов СКА ввиду накопления доказательств того, что данный вид вмешательств не приносит ожидаемой пользы, не снижает долгосрочные показатели смертности, а также не уменьшает частоту случав ИМ и госпитализаций по поводу острых коронарных синдромов [19][20].
Когда "деньги следуют за пациентом", врачи, как "двойные агенты", выполняющие одновременно функции по производству медицинских услуг и созданию спроса на них, экономически заинтересованы в расширении показаний к вмешательствам. Нечеткость границ между здоровьем и болезнью также оказывает сильное влияние на поведение врачей, которые диагностируют ту или иную болезнь, но часто не определяют, здоров человек или болен. В т.ч. по этой причине современное здравоохранение развивается как индустриальная отрасль в русле рыночного, клиент-ориентированного подхода при неявном администрировании процессов организации медицинской помощи профессиональными медицинскими и фармацевтическими ассоциациями [21], что приводит к нарушению "межвидового" баланса медицинской помощи — вместо улучшения финансирования ПМСП, где ведется профилактическая работа и где начинает и заканчивает лечение основная часть населения, вступающего в контакт с медициной, огромные денежные ресурсы направляются на оказание ВМП.
В настоящее время в Российской Федерации не только отсутствуют утвержденные стандарты оказания ВМП, но и не разработаны четкие и однозначные критерии ее определения. Примечательно, что зарубежный опыт организации предоставления данного вида медицинской помощи ограничен, поскольку термин "высокотехнологичная медицинская помощь" в международной практике не используется, за исключением некоторых государств — бывших республик СССР.
Во многих странах, с учетом сложившейся демографической ситуации и роста распространенности хронических заболеваний и числа людей, не выходящих из дома, зарождаются системы поддержания здоровья, ориентированные не на ВМП, а на оказание ПМСП, в т.ч. на дому, профилактику заболеваний и обеспечение здорового старения [22]. Реализация этих подходов возможна только на платформе ПМСП, которая, в т.ч. с учетом опыта борьбы с пандемией COVID-19 (COrona VIrus Disease 2019), признана ключевым компонентом всех высокоэффективных систем здравоохранения [23].
Так, например, в странах-членах Европейского союза до 80% объемов финансирования здравоохранения идет в амбулаторно-поликлинические медицинские организации, в РФ — ~30% [24]. При этом центральное место в системе оказания ПМСП занимают участковые и семейные врачи. Доля числа семейных врачей в структуре врачебных кадров по специальностям составляет, например, в Дании — 20%, в Финляндии — 40%, в Швеции и Норвегии — 16%, в Исландии — 17% [25]. В России, число врачей общей практики (семейных врачей) за период с 2017 по 2024гг сократилось с 11,1 в 2017г до 8,6 тыс. человек в 2024г (на 22%) и составило 0,59 врачей/10 тыс. населения (1,5% от общего числа врачей-физических лиц, что в 17 раз меньше, чем, например, рекомендуемые штатные нормативы Центра (Отделения) общей врачебной практики (семейной медицины)5 и не соответствует потребностям практического здравоохранения [26]. При этом на фоне умеренного темпа роста за период с 2007 по 2024гг общего числа врачей на 20% (с 468,8 до 557,9 тыс. физических лиц в 2007 и 2024гг, соответственно) и сокращения коечного фонда на 30% (с 1348,7 до 948,7 тыс. среднегодовых коек в 2007 и 2024гг, соответственно), число участковых врачей-терапевтов (39,6 и 39,0 тыс. физических лиц в 2007 и 2024гг, соответственно) и врачей-педиатров (27,6 и 28,6 тыс. физических лиц в 2007 и 2024гг, соответственно) остается практически без изменений, а число врачей сердечно-сосудистых хирургов за этот же период увеличилось на 80% (с 1,5 до 2,8 тыс. физических лиц в 2007 и 2024гг, соответственно), число коек кардиохирургического профиля — в 1,4 раза (с 4,4 до 6,2 тыс. среднегодовых коек в 2007 и 2024гг, соответственно).
Заключение
В настоящее время экономика России подвергается воздействию факторов, обуславливающих возникновение бюджетных ограничений и необходимость рационального расходования имеющихся ресурсов во всех отраслях, включая национальное здравоохранение. Наше исследование показало, что, хотя растущие объемы ВМП снижают дифференциацию регионов по уровню обеспеченности населения дорогостоящими операциями на сердце, они не соответствуют бюджетным возможностям финансовой системы страны. При этом нарушается "межвидовой" баланс медицинской помощи — вместо развития ПМСП, которая является основой профилактики, местом начала и окончания получения медицинской помощи для большинства пациентов, значительные средства направляются на дорогостоящие медицинские вмешательства с неочевидной социальной эффективностью.
Для исправления ситуации необходимо обеспечить смещение приоритетов в распределении ресурсов здравоохранения — от увеличения объемов ВМП к укреплению служб ПМСП, что подразумевает политический выбор и долгосрочную приверженность этому курсу.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1 Здравоохранение в России. 2023: Стат.сб./Росстат. М., 2023. 179 с.
2 Приказ Минздрава России и РАМН от 10.07.2000 № 252/50 "Об организации оказания высокотехнологичных (дорогостоящих) видов медицинской помощи в учреждениях здравоохранения федерального подчинения".
3 Постановление Правительства Российской Федерации от 27.12.2024 № 1940 "О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2025 год и на плановый период 2026 и 2027 годов".
4 В паспорте ФП "БССЗ" данный вид хирургических операций поименован как "рентген-эндоваскулярные вмешательства".
5 Приказ Министерства здравоохранения и социального развития РФ от 15 мая 2012 г. № 543н "Об утверждении Положения об организации оказания первичной медико-санитарной помощи взрослому населению".
Список литературы
1. Макаров И. Н., Дробот Е. В., Шеожев Х. В. и др. Государственная экономическая политика формирования пространственной эффективности в условиях внешних ограничений. Экономика, предпринимательство и право. 2023;13(6):2069-80. doi:10.18334/epp.13.6.118272.
2. Улумбекова Г. Э., Альвианская Н. В. Финансирование системы здравоохранения РФ: динамика, прогнозы, сравнение с развитыми странами. ОРГЗДРАВ: новости, мнения, обучение. Вестник ВШОУЗ. 2021;(7)3:36-47. doi:10.33029/2411-8621-2021-7-3-36-47.
3. Перхов В. И., Киреев С. А., Ахмедов Ш. Д. История, реальность и перспективы обеспечения населения Российской Федерации бесплатной высокотехнологичной медицинской помощью. Часть 1. Сибирский медицинский журнал. 2009;24(1):63-7.
4. Перхов В. И., Самородская И. В., Ступаков И. Н. К вопросу о критериях дорогостоящей и высокотехнологичной медицинской помощи. Менеджер здравоохранения. 2007;(5):22-8.
5. Рыбальченко И. Е. Развитие системы высокотехнологичной медицинской помощи в России. Менеджер здравоохранения. 2011;(2):6-17.
6. Кадыров Ф. Н., Обухова О. В., Сорокина Ю. А. Проблемы финансового обеспечения высокотехнологичной медицинской помощи. Менеджер здравоохранения. 2014;2:54-64.
7. Набережная И. Б., Ходакова О. В., Захарова У. Д. Перечень видов высокотехнологичной медицинской помощи: динамика изменений в рамках программы государственных гарантий. Современные проблемы здравоохранения и медицинской статистики. 2024;4:285-96. doi:10.24412/2312-2935-2024-4-285-296.
8. Голухова Е. З., Семёнов В. Ю., Милиевская Е. Б. и др. Обеспеченность высокотехнологичной медицинской помощью по профилю "сердечно-сосудистая хирургия" жителей субъектов Российской Федерации в 2021 году. Комплексные проблемы сердечно-сосудистых заболеваний. 2023;12(2):7787. doi:10.17802/2306-1278-2023-12-2-77-87.
9. Михайлов И. А., Омельяновский В. В., Семёнов В. Ю. Формирование системы интегральной оценки результативности и эффективности организации оказания медицинской помощи на уровне субъекта Российской Федерации по профилю "сердечно-сосудистая хирургия". Комплексные проблемы сердечно-сосудистых заболеваний. 2022;11(4S):105-15. doi:10.17802/2306-1278-2022-11-4S-105-115.
10. Улумбекова Г.Э., Гиноян А.Б., Калашникова А.В. и др. Финансирование здравоохранения в России (2021-2024 гг.). Факты и предложения. ОРГЗДРАВ: новости, мнения, обучение. Вестник ВШОУЗ. 2019;5(4):4-19. doi:10.24411/2411-8621-2019-14001.
11. Клепач А. Н., Лукьяненко Р. Ф. Российское здравоохранение: макроэкономические параметры и структурные проблемы. Проблемы прогнозирования. 2023; 2:76-96. doi:10.47711/0868-6351-197-76-96.
12. Черешнев В. А., Кривенко Н. В., Крылов В. Г. Комплексная оценка эффективности и устойчивости региональной системы здравоохранения. Экономика региона. 2021;(17)1:31-43. doi:10.17059/ekon.reg.2021-1-3.
13. Улумбекова Г.Э. Анализ научной обоснованности стимулирующих выплат медицинским организациям первичного звена. ОРГЗДРАВ: новости, мнения, обучение. Вестник ВШОУЗ. 2023;9(3):4-13. doi:10.33029/2411-8621-2023-9-3-4-13.
14. Биколоров Л.А., Полукаров А.В. Детерминация коррупционных преступлений в сфере здравоохранения. Всероссийский криминологический журнал. 2013;4:94-103.
15. Каткова И.П. Российское здравоохранение в контексте задач достижения всеобщей доступности услуг здравоохранения к 2030 году. Народонаселение. 2020;23(1):135-47. doi:10.19181/population.2020.23.1.11.
16. Шейман И. М., Шевский В.И., Сажина С.В. Приоритет первичной медико-санитарной помощи — декларация или реальность? Социальные аспекты здоровья населения. 2019;65(1):2-37. doi:10.21045/2071-5021-2019-65-1-3.
17. Перхов В. И. Проблемы организации оказания населению дорогостоящей (высокотехнологичной) медицинской помощи в рамках реализации мероприятий приоритетного национального проекта в сфере здравоохранения "Здоровье". Менеджер здравоохранения. 2006;6:21-30.
18. Иванова А.Е., Сабгайда Т. П., Семенова В. Г., Евдокушкина Г. Н. Оценка деятельности здравоохранения с использованием критериев предотвратимой смертности. Здоровье мегаполиса. 2022; 3(1):41-52. doi:10.47619/2713-2617.zm.2022.v.3i1;41-52.
19. Sedlis SP, Hartigan PM, Teo KK, et al. Effect of PCI on Long-Term Survival in Patients with Stable Ischemic Heart Disease. New Engl J Med. 2015;373(20):1937-46. doi:10.1056/nejmoa1505532.
20. Shah R.Letter by Shah Regarding Article, "Effects of Percutaneous Coro-nary Intervention on Death and Myocardial Infarction Stratified by Stable and Unstable Coronary Artery Disease: A Meta-Analysis of Randomized Controlled Trials." Circulation: Cardiovascular Quality and Outcomes. 2020;13(6). doi:10.1161/circoutcomes.120.006788.
21. Перхов В. И., Янкевич Д.С., Петрова М.В. и др. Корпоративно-индустриальная форма организации здравоохранения. Acta Biomedica Scientifica. 2022;7(6):272-80. doi:10.29413/ABS.2022-7.6.28.
22. Salinger MR, Ornstein KA, Kleijwegt H, et al. Defining and Validating Criteria to Identify Populations Who May Benefit from Home-Based Primary Care. Medical Care [Internet]. 2024; 63(1):27-37. doi:10.1097/mlr.0000000000002085.
23. Драпкина О.М., Масленникова Г.Я., Шепель Р. Н. Стратегии профилактики заболеваний: роль врача общей практики и первичного звена здравоохранения. Профилактическая медицина. 2021;24(8):7-14. doi:10.17116/profmed2021240817.
24. Перхов В.И., Песенникова Е.В. Коммерциализация общественного здравоохранения и "новый общественный договор". Электронный научно-практический рецензируемый журнал "Современные проблемы здравоохранения и медицинской статистики". 2021;1: 208-21. doi:10.24411/2312-2935-2021-00013.
25. Laugesen K, Ludvigsson JF, Schmidt M, et al. Nordic Health Registry-Based Research: A Review of Health Care Systems and Key Registries. Clinical Epidemiology. 2021;13:533-54. doi:10.2147/CLEP.S314959.
26. Драпкина О.М., Астанина С.Ю., Шепель Р.Н. Единое образовательное пространство врачей-лечебников, врачей-терапевтов и врачей общей практики (семейных врачей) — путь к повышению качества подготовки специалистов. Кардиоваскулярная терапия и профилактика. 2024;23(2S):4152. doi:10.15829/1728-8800-2024-4152.
Об авторах
В. И. ПерховРоссия
Владимир Иванович Перхов — д.м.н., г.н.с.
Москва
О. Ю. Александрова
Россия
Оксана Юрьевна Александрова — д.м.н., зам. директора по научной работе и образованию.
Москва
Дополнительные файлы

|
1. Приложение | |
| Тема | ||
| Тип | Прочее | |
Скачать
(152KB)
|
Метаданные ▾ | |
Что известно о предмете исследования?
- Объемы финансирования высокотехнологичной медицинской помощи из государственных источников в России интенсивно растут.
Что добавляют результаты исследования?
- Россия стала одним из международных лидеров по уровню обеспеченности населения операциями стентирования коронарных артерий. При этом смертность от инфаркта миокарда не снижается, нарастает несбалансированность медицинской помощи по видам и условиями её оказания.
Рецензия
Для цитирования:
Перхов В.И., Александрова О.Ю. Высокотехнологичная медицинская помощь: достижения и актуальные проблемы. Кардиоваскулярная терапия и профилактика. 2025;24(7):4388. https://doi.org/10.15829/1728-8800-2025-4388. EDN: XJYJJV
For citation:
Perkhov V.I., Aleksandrova O.Yu. High-tech health care: achievements and current problems. Cardiovascular Therapy and Prevention. 2025;24(7):4388. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4388. EDN: XJYJJV
JATS XML

























































