Перейти к:
Профилактический континуум: оценка профилактических аспектов сердечно-сосудистых заболеваний по данным медико-социологического опроса врачей
https://doi.org/10.15829/1728-8800-2021-3090
Аннотация
Цель. Оценить информированность и вовлеченность специалистов здравоохранения РФ в основные аспекты профилактики сердечно-сосудистых заболеваний.
Материал и методы. С целью оценки вовлеченности и информированности в марте 2021г был проведен онлайн-опрос специалистов здравоохранения РФ, оказывающих первичную медикосанитарную помощь. Опрос проведен согласно разработанному опроснику, который включает основные вопросы, направленные на раннее выявление пациентов с основными модифицируемыми факторами риска развития и прогрессирования сердечнососудистых заболеваний.
Результаты. 91,8% (n=458) опрошенных врачей-специалистов при впервые выявленных гиперхолестеринемии и повышенном артериальном давлении во время диспансеризации фиксируют результаты в анкете и сразу консультируют пациента по этим вопросам. Аналогичные ответы врачей при обращении пациентов с ранее назначенной антигипертензивной и/или липид-снижающей терапией во время визита — 93% (n=464). 46,5% (n=232) ответили, что при диспансеризации у 10-30% пациентов обнаруживалась впервые выявленная артериальная гипертензия и/или уровень общего холестерина был >5 ммоль/л. 28,9% (n=144) опрошенных назвали цифру от 30 до 50% пациентов с впервые выявленной артериальной гипертензией и/или уровнем общего холестерина >5 ммоль/л. 41,9% (n=209) врачей-специалистов уделяют пациенту от 1 до 5 мин, разъясняя вопросы по коррекции образа жизни, диеты и физической активности. У 35,1% (n=175) опрошенных на это уходит от 5 до 10 мин. 22% (n=110) тратят >10 мин и ~5 опрошенных для этой цели направляют пациентов к другому специалисту.
Заключение. Проведенный опрос продемонстрировал высокую осведомленность врачей-специалистов в необходимости контролировать факторы риска и прикладывать усилия к их модификации. Однако ~40% опрошенных уделяют недостаточно времени на разъяснение пациентам вопросов, связанных с модификацией образа жизни, диеты и физической активности.
Ключевые слова
Для цитирования:
Драпкина О.М., Шепель Р.Н., Дроздова Л.Ю., Орлов Д.О. Профилактический континуум: оценка профилактических аспектов сердечно-сосудистых заболеваний по данным медико-социологического опроса врачей. Кардиоваскулярная терапия и профилактика. 2021;20(8):3090. https://doi.org/10.15829/1728-8800-2021-3090
For citation:
Drapkina O.M., Shepel R.N., Drozdova L.Yu., Orlov D.O. Prevention continuum: an assessment of cardiovascular disease prevention based on the data from a survey of doctors. Cardiovascular Therapy and Prevention. 2021;20(8):3090. (In Russ.) https://doi.org/10.15829/1728-8800-2021-3090
Введение
Сердечно-сосудистые заболевания (ССЗ) продолжают лидировать и занимать ведущую позицию в структуре смертности и заболеваемости населения в мире. Согласно данным Росстата, заболеваемость болезнями системы кровообращения в РФ с 2000 по 2019гг увеличилась с 2483/100 тыс. человек до 5136/100 тыс. человек на фоне снижения смертности от ССЗ с 862,5/100 тыс. населения в 2006г до 573,7/100 тыс. населения к 2019г [1].
Основным залогом успеха в снижении заболеваемости и смертности от ССЗ является первичная и вторичная профилактика наиболее социально-значимых заболеваний сердечно-сосудистой системы — артериальной гипертонии (АГ), ишемической болезни сердца (ИБС), хронической сердечной недостаточности, фибрилляции предсердий, цереброваскулярной болезни. В рамках организации первичной медико-санитарной помощи (ПМСП) к основным профилактическим мероприятиям предотвращения развития ССЗ относится диспансеризация отдельных групп взрослого населения (ДОГВН) и профилактические медицинские осмотры (ПМО). К основным мероприятиям вторичной профилактики относится диспансерное наблюдение (ДН) пациентов с уже имеющимися ССЗ.
Пандемия новой коронавирусной инфекции (COVID-19, COronaVIrus Disease 2019) значительно затруднила организацию оказания амбулаторной помощи населению с хроническими неинфекционными заболеваниями (ХНИЗ). Согласно опросу, проведенному Всемирной организацией здравоохранения в мае 2020г, стало известно, что ~75% стран имеют трудности в организации оказании помощи пациентам с ХНИЗ [2]. Введенные вынужденные меры по перепрофилированию медицинских организаций и перераспределению медицинских ресурсов, связанные с резким подъемом заболеваемости и госпитализацией пациентов с COVID-19 в 2020г, привели к снижению доступности, охвата, качества и эффективности ДН пациентов с ССЗ.
Возобновление режима проведения ДН пациентов с ХНИЗ в полной мере не улучшило обстановку в связи с психологическим аспектом — наличием страха у пациентов заразиться COVID-19 при посещении медицинских организаций и пока еще недостаточным охватом вакцинацией населения с целью формирования коллективного иммунитета.
Известно, что пациенты с ССЗ подвергаются большему риску развития COVID-19, особенно в среднетяжелой и тяжелой формах. Согласно неоднократно проведенным обзорам и метанализам, ~40% инфицированных COVID-19 имеют сопутствующие ССЗ. Пациенты с ранее существовавшей АГ, сахарным диабетом и ИБС, с большей вероятностью могут быть госпитализированы в отделение реанимации и интенсивной терапии с последующим тяжелым и крайне тяжелым течением заболевания с необходимостью искусственной поддержки респираторной функции, в т.ч. искусственной вентиляцией легких [3]. Риск развития летального исхода у пациентов с COVID-19 и ССЗ увеличивается в 5-10 раз [4].
Согласно ретроспективному обзору Ayoubkhani D, et al., 14060 из 47780 пациентов с постковидным синдромом, выписанных после пролеченной COVID-19 в стационаре (средний возраст составил 65 лет), имели более высокий риск повторных госпитализаций, в т.ч. с обострениями ССЗ и сахарного диабета, в сравнении с контрольной группой пациентов общей популяции со схожими клиническим данными [5]. В связи с этим пациенты с уже имеющимися ССЗ, перенесшие COVID-19, на наш взгляд, должны быть под пристальным вниманием врачей-специалистов ПМСП с целью вторичной профилактики развития инвалидизирующих и, в т.ч. фатальных, сердечно-сосудистых осложнений.
Львиная доля мероприятий, направленных на профилактику развития ССЗ и их осложнений выполняется врачами-терапевтами терапевтических участков.
Раннее выявление и начало лечения, дальнейшее наблюдение пациентов с ССЗ относится к главным задачам ПМО, ДОГВН и ДН данной группы пациентов. Неоспоримым фактом успешности выполнения этих задач является знание клинических рекомендаций и следование им и Порядку проведения ДН за взрослыми. Особенно важно соблюдение полноты и качества ДН пациентов с ССЗ на терапевтическом участке, что, в свою очередь, требует контроля за соблюдением критериев качества оказания медицинской амбулаторной помощи таким пациентам [6-8]. К основным нормативным правовым актам, регламентирующим правила оказания медицинской помощи пациентам с ССЗ на этапе ПМСП, относятся: Приказ Министерства здравоохранения РФ от 27.04.2021г № 404н “Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения”, Приказ Министерства здравоохранения РФ от 29 марта 2019г № 173н “Об утверждении порядка проведения диспансерного наблюдения за взрослыми” и Клинические рекомендации Министерства здравоохранения РФ по нозологиям из перечня вышеупомянутого приказа № 173н [9][10].
Согласно приказу Министерства здравоохранения РФ от 29 марта 2019г № 173н, перечень заболеваний или состояний (групп заболеваний или состояний), при наличии которых устанавливается ДН за взрослым населением врачом-терапевтом, включает в себя следующие сердечно-сосудистые нозологии:
- стабильная ИБС (за исключением заболеваний или состояний, по поводу которых осуществляется ДН врачом-кардиологом: стенокардия III-IV функционального класса в трудоспособном возрасте; перенесенный инфаркт миокарда и его осложнения в течение 12 мес. после оказания медицинской помощи в стационарных условиях медицинских организаций);
- АГ 1-3 ст. (за исключением резистентной АГ);
- хроническая сердечная недостаточность I-III функционального класса по NYHA (New York Heart Association), но не выше стадии 2а;
- фибрилляция и (или) трепетание предсердий;
- предсердная и желудочковая экстрасистолия, наджелудочковые и желудочковые тахикардии на фоне эффективной профилактической антиаритмической терапии в период после оказания высокотехнологичных методов лечения, включая кардиохирургические вмешательства в течение 12 мес. после оказания медицинской помощи в стационарных условиях медицинских организаций;
- стеноз внутренней сонной артерии от 40 до 70%;
- последствия перенесенных острых нарушений мозгового кровообращения;
- гиперхолестеринемия (при уровне общего холестерина (ОХС) >8,0 ммоль/л) [10].
В соответствии с валидированной шкалой оценки 10-летнего риска развития смерти от сердечно-сосудистых осложнений SCORE (Systematic Coronary Risk Evaluation) к основным факторам риска (ФР) развития ССЗ и их осложнений относятся: мужской пол, возраст, повышенное систолическое артериальное давление (АД), факт курения и повышенный уровень ОХС. Коррекция модифицируемых ФР снижает риск развития внезапной смерти от ССЗ на 80% [11]. Согласно исследованию ЭССЕ-РФ-2 (Эпидемиология сердечно-сосудистых заболеваний и их факторов риска в регионах Российской Федерации — 2 этап) частота развития АГ составляет 44,2%, а >50% российского населения имеет уровень ОХС >5,0 ммоль/л, что указывает на недостаточное внимание и коррекцию этих ФР, в т.ч. у пациентов с ССЗ [12].
Учитывая смену вектора направления оказания помощи населению с акцентом на COVID-19, нельзя забывать о ведущих причинах смерти населения, а именно — болезнях системы кровообращения. Предполагаем достаточную информированность, но недостаточную вовлеченность специалистов здравоохранения, участвующих в проведении ПМО, ДОГВН и ДН взрослого населения во время эпидемии COVID-19. В связи с этим в 2021г Федеральным государственным бюджетным учреждением “Национальный медицинский исследовательский центр терапии и профилактической медицины” Министерства здравоохранения Российской Федерации (ФГБУ “НМИЦ ТПМ” Минздрава России) было запланировано и проведено медико-социологическое исследование в виде онлайнопроса врачей-специалистов здравоохранения РФ.
Цель исследования — оценить информированность и вовлеченность специалистов здравоохранения РФ, участвующих в проведении ПМО, ДОГВН и ДН взрослого населения, в основные аспекты профилактики ССЗ в соответствии с клиническими рекомендациями и на основании соблюдения положений Порядков проведения вышеперечисленных мероприятий.
Материал и методы
С целью оценки вовлеченности и информированности специалистов здравоохранения РФ в марте 2021г было проведено медико-социологическое исследование в виде анонимного онлайн-опроса специалистов здравоохранения РФ, оказывающих ПМСП и участвующих в ПМО, ДОГВН и ДН взрослого населения. Опрос проведен согласно разработанному опроснику, представленному в таблице 1. Опросник включает основные вопросы, направленные на раннее выявление пациентов с основными модифицируемыми ФР развития и прогрессирования ССЗ.
Таблица 1
Опросник оценки информированности и вовлеченности специалистов здравоохранения РФ в некоторые важные аспекты профилактики ССЗ

Критерием включения врачей-специалистов в исследование считалось наличие медицинской практики работы с пациентами, подлежащими ДН. Критерием невключения был отказ от участия в исследовании. Онлайн-опрос проводился анонимно, без указания персональных данных. Результаты представлены в виде когортного анализа.
Статистическая обработка результатов осуществлялась с помощью пакета программы Microsoft Office Excel 2016 (США).
Результаты
За время проведения исследования (март 2021) было опрошено 499 респондентов — специалистов здравоохранения РФ, оказывающих ПМСП взрослому населению.
Среди опрошенных бóльшую часть составили специалисты, оказывающие ПМСП по специальности “терапия” — 55,5% (277 врачей-терапевтов), на втором месте — врачи-кардиологи — 31,9% (n=159), на третьем — врачи других специальностей — 8,6% (n=43). Среди 499 опрошенных — 4% (20 врачей-специалистов) составили эндокринологи (рисунок 1).
В рамках проведения онлайн-опроса 91,8% (n=458) врачей-специалистов на вопрос о тактике действия при выявлении впервые повышенного АД и/или уровня ОХС >5,0 ммоль/л во время визита в рамках диспансеризации ответили, что фиксируют в анкете повышение АД и/или уровня ОХС >5,0 ммоль/л и сразу консультируют пациента по этим вопросам, что свидетельствует о достаточно хорошем уровне осведомленности о Порядке проведения ПМО и ДОГВН. 22 (4,4%) врача-специалиста рекомендуют проконсультироваться у другого кардиолога или терапевта, что вероятно связано с отсутствием достаточных компетенций в этой сфере. Однако среди опрощенных 6 (1,2%) специалистов лишь фиксируют в анкете повышение АД и/или уровня ОХС >5,0 ммоль/л без дальнейших действий, что свидетельствует о необходимости проведения регулярных учебных мероприятий по повышению качества знаний Порядка оказания медицинской помощи населению РФ и Клинических рекомендаций по диагностике и лечению пациентов с АГ и гиперхолестеринемией. 13 врачей-специалистов в качестве ответа на данный вопрос выбрали — “другое” (рисунок 2).

Рис. 1. Структура специальностей опрошенных врачей-специалистов.
Примечание: цветное изображение доступно в электронной версии журнала.

Рис. 2. Тактика действия опрошенных врачей-специалистов при выявлении впервые повышенного АД и/или уровня ОХС >5,0 ммоль/л во время визита по диспансеризации.
Похожие результаты были получены среди опрошенных по тактике ведения пациентов при выявлении повышенного АД и/или уровня ОХС >5,0 ммоль/л у пациента с ранее назначенной антигипертензивной и/или липид-снижающей терапией во время визита. 93% (n=464) опрошенных фиксируют в анкете повышение АД и/или уровня ОХС >5,0 ммоль/л и сразу корректируют ранее назначенное лечение. 21 (4,2%) врач-специалист рекомендует проконсультироваться у другого кардиолога или терапевта и 14 человек (по 7 в каждой группе, 1,4 и 1,4%, соответственно) ответили, что только фиксируют в анкете факт повышения АД и/ или уровня ОХС >5,0 ммоль/л или предпринимают другие действия (рисунок 3).
Согласно данным проведенного опроса, 46,5% (232 врача-специалиста) ответили, что при диспансеризации 10-30% пациентов имели впервые выявленную АГ и/или уровень ОХС >5,0 ммоль/л. 28,9% (144 врача-специалиста) опрошенных назвали цифру 30-50% пациентов с впервые выявленной АГ и/или уровнем ОХС >5,0 ммоль/л. 71 (14,2%) специалист сталкивался с впервые выявленной АГ и/или гиперхолестеринемией в ≥50% случаев, а 49 опрошенных, наоборот, обнаруживали впервые выявленную АГ и/или гиперхолестеринемию в <10% случаев. Менее 1% опрошенных не смогли дать ответ на этот вопрос (рисунок 4).

Рис. 3. Тактика действия опрошенных врачей-специалистов при выявлении повышенного АД и/или уровня ОХС >5,0 ммоль/л у пациента с ранее назначенной антигипертензивной и/или липидснижающей терапией во время визита.

Рис. 4. Количество пациентов (%) с впервые выявленной АГ и/или уровнем ОХС >5,0 ммоль/л во время проведения диспансеризации (по результатам проведенного опроса врачей-специалистов).
Примечание: цветное изображение доступно в электронной версии журнала.
40,5% (n=202) опрошенных указали, что в 10- 30% случаев при проведении диспансеризации регистрируется повышенное АД и/или уровень ОХС >5,0 ммоль/л у пациентов с ранее назначенной антигипертензивной и/или липид-снижающей терапией. 28,7% опрошенных (143 врача-специалиста) назвали в данной категории пациентов частоту в 30-50%. 92 (18,4%) опрошенных указали, что частота повышения АД или гиперхолестеринемии у пациентов с ранее назначенной антигипертензивной и/или липид-снижающей терапией составила <10%. 58 (11,6%) врачей-специалистов, напротив, отмечали более высокую частоту (>50%) регистрации повышенного АД и/или уровня ОХС >5,0 ммоль/л. 4 (0,08%) врача-специалиста при проведении диспансеризации не отмечали на фоне терапии повышенного АД и/или уровня ОХС >5,0 ммоль/л (рисунок 5).
По данным проведенного опроса 41,9% (n=209) врачей-специалистов уделяют пациенту 1-5 мин, разъясняя вопросы по коррекции образа жизни, диеты и физической активности. У 35,1% (n=175) опрошенных на это уходит 5-10 мин. 22% (n=110) тратят >10 мин и ~5 опрошенных для этой цели направляют пациентов к другому специалисту (рисунок 6).
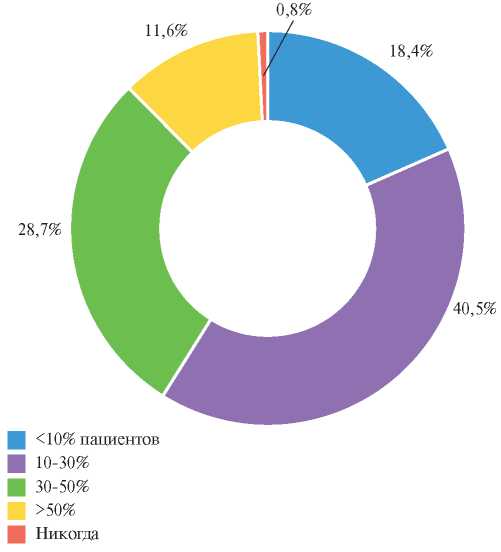
Рис. 5 Количество пациентов (%) с повышенным АД и/или ОХС >5,0 ммоль/л во время проведения диспансеризации у пациентов с ранее назначенной антигипертензивной и/или липидснижающей терапией (по результатам проведенного опроса врачей-специалистов).
Примечание: цветное изображение доступно в электронной версии журнала.

Рис. 6 Количество времени, которое уделяют врачи-специалисты пациенту по вопросам коррекции образа жизни, диеты и физической активности (по результатам проведенного опроса).
Примечание: цветное изображение доступно в электронной версии журнала.
Обсуждение
Согласно Порядку проведения ПМО и ДОГВН необходимо осуществлять: измерение АД на периферических артериях для граждан в возрасте ≥18 лет 1 раз в год, исследование уровня ОХС в крови (допускается использование экспресс-метода) для граждан в возрасте ≥18 лет 1 раз в год, определение относительного сердечно-сосудистого риска у граждан в возрасте 18-39 лет включительно и абсолютного сердечно-сосудистого риска у граждан в возрасте 40-64 лет включительно, не имеющих ССЗ атеросклеротического генеза, сахарного диабета 2 типа и хронических болезней почек, при помощи шкалы SCORE [9].
Согласно Клиническим рекомендациям по диагностике и лечению АГ у взрослых, повышенное АД — это систолическое АД ≥140 мм рт.ст. и/или диастолическое АД ≥90 мм рт.ст. К числу граждан, имеющих этот ФР, относятся граждане с гипертонической болезнью или симптоматическими АГ (кодируются по Международной классификации болезней 10 пересмотра (МКБ-10) кодами I10-I15), а также граждане с повышенным АД при отсутствии диагноза гипертонической болезни или симптоматической АГ (кодируется по МКБ-10 кодом R03.0) [9][13]. Гиперхолестеринемия кодируется по МКБ-10 кодом E78 и соответствует уровню ОХС ≥5,0 ммоль/л [9]. По результатам проведения ПМО и ДОГВН заполняется специальная форма статистической отчетности с указанием выявленных ФР.
Оценка выявления врачами-специалистами первичного звена именно этих ФР у пациентов была приоритетной в данном медико-социологическом исследовании ввиду высокой заболеваемости и смертности пациентов от ССЗ в популяции, а также вследствие высокого риска тяжелого течения COVID-19 у пациентов с болезнями системы кровообращения.
Проведенный опрос демонстрирует высокую осведомленность врачей-специалистов в необходимости контролировать ФР и прикладывать усилия по их модификации в рамках проведения ПМО и ДОГВН, поскольку эти факторы вносят значимый вклад в развитие ССЗ и их осложнений. Результаты проведенного опроса по определению частоты обнаружения повышенного АД и/ или уровня ОХС >5,0 ммоль/л, на первый взгляд, выглядят более оптимистично по сравнению с результатами исследования ЭССЕ-РФ-2, что косвенно может указывать на положительную тенденцию в осведомленности врачей первичного звена о наиболее значимых сердечно-сосудистых рисках, однако это лишь субъективная оценка опрошенных врачей-специалистов, которая требует подтверждения объективными данными [12]. Кроме того, согласно клиническим рекомендациям, выявление гиперхолестеринемии является лишь первым шагом в диагностике дислипидемий, перед началом ее коррекции. Анализ липидного профиля, а именно выявление повышенного уровня холестерина в составе наиболее атерогенных липопротеинов низкой плотности и триглицеридов с их последующим контролем позволит наиболее корректно подходить к коррекции дислипидемии, что в свою очередь направлено на вторичную профилактику развития сердечно-сосудистых осложнений [14].
Согласно Порядкам организации проведения ПМО и ДОГВН при выявлении высокого относительного, высокого и очень высокого абсолютного сердечно-сосудистого риска (по шкале SCORE), и/ или гиперхолестеринемии одной из основных задач врача-терапевта при работе с пациентами, имеющими ФР ХНИЗ, является ознакомление с мерами по их снижению, а с пациентами с высоким и очень высоким абсолютным сердечно-сосудистым риском, больными ИБС, цереброваскулярными заболеваниями, хронической ишемией нижних конечностей атеросклеротического генеза, болезнями, характеризующимися повышенным АД, — ознакомление с основными симптомами инфаркта миокарда и инсульта, а также с правилами первой помощи при их развитии, жизненной важностью своевременного (не позднее 5 мин от начала появления симптомов) вызова бригады скорой медицинской помощи [9]. Краткое профилактическое консультирование ограничено по времени, составляет не >3 мин, и проводится по определенному алгоритму. Вместе с тем, желательно, чтобы врачтерапевт был знаком с навыками консультирования с применением мотивационных компонентов.
Проведенный опрос демонстрирует, что в >50% случаев врач-специалист уделяет достаточное количество времени вопросам коррекции образа жизни, диеты и физической активности. Причины, по которым опрошенные врачи-специалисты уделяют недостаточно времени (<5 мин) на обсуждение с пациентом вышеуказанных вопросов, могут быть связаны с ограниченным количеством времени, отведенным на прием пациента врачом-специалистом, сверхнормативным потоком пациентов, отсутствием информированности врача-специалиста о немедикаментозных методах профилактики социально значимых ХНИЗ или игнорированием данного вопроса. Однако для подтверждения вышеуказанных предположений требуется проведение отдельного изучения и детального анализа.
Исследования по оценке осведомленности врачей об основных ФР развития и прогрессирования течения ССЗ уже проводились. Особенно интересны наблюдения по наличию этих ФР среди врачебной популяции. Мотивация врачебного сообщества к проведению профилактических мероприятий населения наиболее значимых ФР ССЗ должна подкрепляться соблюдением тех же принципов по отношению к своему здоровью. Действительно, проблема гиперхолестеринемии и АГ имеет место и среди медицинских работников. По данным исследования 2010г, у 38% из них была выявлена АГ, и только у 11,3% проводится ее адекватный контроль. У 44% докторов обнаружена гиперхолестеринемия, среди которых более половины (65%) не знают о ее наличии [15].
Ограничения исследования. В проведенном исследовании проанализирована деятельность лишь небольшой когорты врачей-специалистов, согласившихся принять участие в онлайн-опросе, поэтому оно не позволяет полностью оценить картину осведомленности и вовлеченности сотрудников здравоохранения, оказывающих ПМСП в России в условиях продолжающей пандемии COVID-19.
Заключение
Несмотря на ограничения проведенного исследования, были определены цели более детальной оценки осведомленности врачей-специалистов первичного звена о ФР ССЗ и их вовлеченности в профилактику развития ССЗ среди населения. Планируется дальнейший анализ информированности врачей-специалистов обо всех возможных ФР ССЗ (включая курение, нерациональное питание, гиподинамию, избыточную массу тела, гипергликемию и пр.), а также определение конкретных дальнейших действий врачейспециалистов по мере выявления тех или иных ФР по профилактике развития или прогрессирования ССЗ (оценка липидного профиля, назначение или коррекция ранее назначенной терапии, направление на углубленное профилактическое консультирование). Дальнейшие опросы будут включать сбор информации об осведомленности о ФР, в т.ч. о заболеваниях, которые увеличивают вероятность тяжелого течения COVID-19. Кроме того, планируется уточнение определения причин недостаточного количества времени, отводимого на разъяснение пациентам вопросов, связанных с модификацией образа жизни, диеты и физической активности.
Проведенный опрос продемонстрировал высокую осведомленность опрошенных врачей-специалистов в необходимости диагностики и модификации ФР ССЗ среди пациентов при ПМО и ДОГВН.
Около 40% опрошенных врачей-специалистов уделяют недостаточное количество времени на разъяснение пациентам вопросов, связанных с модификацией образа жизни, диеты и физической активности.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Заболеваемость населения по основным классам болезней. https://rosstat.gov.ru/folder/13721. (27 october 2021).
2. COVID-19: a new lens for non-communicable diseases. The Lancet. 2020;396(10252):649. doi:10.1016/S0140-6736(20)31856-0.
3. Larson AS, Savastano L, Kadirvel R, et al. Coronavirus Disease 2019 and the Cerebrovascular-Cardiovascular Systems: What Do We Know So Far? J Am Heart Assoc. 2020;9:e016793. doi:10.1161/JAHA.120.016793.
4. Yahia F, Zakhama L, Abdelaziz AB. COVID-19 and Cardiovascular diseases. Scoping review study Tunis Med. 2020;98(4):283-94.
5. Ayoubkhani D, Khunti K, Nafilyan V, et al. Post-covid syndrome in individuals admitted to hospital with Govid-19: retrospective cohort study. BMJ. 2021;372. doi:10.1136/bmj.n693.
6. Приказ Минздрава России от 31.072020 N 785н “Об утверждении Требований к организации и проведению внутреннего контроля качества и безопасности медицинской деятельности” (Зарегистрировано в Минюсте России 02.10.2020 N 60192). https://www.garant.ru/products/ipo/prime/doc/74610282/. (27 october 2021).
7. Мурашко М. А., Иванов И. В., Князюк Н. Ф. Основы обеспечения качества и безопасности медицинской деятельности: Монография. М.: РИА “Стандарты и качество”. 2020. с. 408. ISBN: 978-5-60002711-4. doi:10.35400/978-5-600-02711-4.
8. Драпкина О. М., Дроздова Л. Ю., Бойцов С. А. и др. Временные методические рекомендации: “Оказание амбулаторно-поликлинической медицинской помощи пациентам с хроническими заболеваниями, подлежащими диспансерному наблюдению, в условиях пандемии COVID-19”. Профилактическая медицина. 2020;23(3-2):4-41. doi:10.17116/profmed2020230324.
9. Приказ Минздрава России от 2704.2021 N 404н “Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения”. (Зарегистрировано в Минюсте России 30.06.2021 N 64042) http://www.consultant.ru/document/cons_doc_LAW_388771/. (27 october 2021).
10. Приказ Минздрава России от 29.03.2019 N 173н “Обутверждении порядка проведения диспансерного наблюдения за взрослыми” (Зарегистрировано в Минюсте России 25.04.2019 N 54513). https://www.garant.ru/products/ipo/prime/doc/72132764/. (27 october 2021).
11. Jousilahti P, Laatikainen T, Peltonen M, et al. Primary prevention and risk factor reduction in coronary heart disease mortality among working aged men and women in eastern Finland over 40 years: population based observational study. BMJ. 2016;352:i721. doi:10.1136/bmj.i721.
12. Баланова Ю. А., Шальнова С. А., Имаева А. Э. и др. Распространенность артериальной гипертонии, охват лечением и его эффективность в Российской Федерации (данные наблюдательного исследования ЭССЕ-РФ-2). Рациональная фармакотерапия в кардиологии. 2019;14(5):450-66. doi:10.20996/1819-6446-2019-15-4-450-466.
13. Кобалава Ж. Д., Конради А. О., Недогода С. В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(3):3786. doi:10.15829/1560-4071-2020-3-3786.
14. Российское кардиологическое общество (РКО). Стабильная ишемическая болезнь сердца. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(11):4076. doi:10.15829/29/1560-4071-2020-4076.
15. Марцевич С. Ю., Дроздова Л. Ю., Воронина В. П. Здоровье и образование врача: две составляющие успеха. Рациональная Фармакотерапия в Кардиологии. 2010;6( 1 ):73-6. doi:10.20996/1819-6446-2010-6-1-73-76.
Об авторах
О. М. ДрапкинаРоссия
Оксана Михайловна Драпкина — доктор медицинских наук, профессор, член-корр. РАН, директор.
Москва
Р. Н. Шепель
Россия
Руслан Николаевич Шепель — заместитель директора по перспективному развитию медицинской деятельности.
Москва
Л. Ю. Дроздова
Россия
Любовь Юрьевна Дроздова — кандидат медицинских наук, руководитель лаборатории поликлинической терапии.
Москва
Д. О. Орлов
Россия
Денис Олегович Орлов — врач-терапевт Центра телемедицины, отдел организационно-методического управления и анализа качества медицинской помощи.
Москва. Тел.: +7 (916) 539-72-29
Дополнительные файлы
Рецензия
Для цитирования:
Драпкина О.М., Шепель Р.Н., Дроздова Л.Ю., Орлов Д.О. Профилактический континуум: оценка профилактических аспектов сердечно-сосудистых заболеваний по данным медико-социологического опроса врачей. Кардиоваскулярная терапия и профилактика. 2021;20(8):3090. https://doi.org/10.15829/1728-8800-2021-3090
For citation:
Drapkina O.M., Shepel R.N., Drozdova L.Yu., Orlov D.O. Prevention continuum: an assessment of cardiovascular disease prevention based on the data from a survey of doctors. Cardiovascular Therapy and Prevention. 2021;20(8):3090. (In Russ.) https://doi.org/10.15829/1728-8800-2021-3090
JATS XML

























































