Перейти к:
Сопоставление эндовенозной лазерной облитерации устья большой подкожной вены и медикаментозного лечения острого восходящего варикотромбофлебита: основания для изучения, замысел и первые результаты клинического исследования
https://doi.org/10.15829/1728-8800-2022-3461
Аннотация
Тромбофлебит поверхностных вен нижних конечностей — одно из наиболее распространенных осложнений хронического заболевания вен, протекающего с их варикозной трансформацией. В настоящее время для лечения тромбофлебита поверхностных вен с умеренным риском перехода тромба на глубокие вены рекомендуется достаточно длительное (как минимум в течение 45 дней) подкожное введение препаратов фондапаринукса натрия или препаратов гепарина в сочетании с эластической компрессией конечности. Однако длительное применение антикоагулянтов не всегда возможно, а у некоторых больных противопоказано. Согласно накопленным фактам перспективным вмешательством при остром варикотромбофлебите поверхностных вен нижних конечностей представляется эндовенозная лазерная облитерация (ЭВЛО) в области свободного от тромба соустья большой или малой подкожных вен без последующего длительного использования антикоагулянтов. В проспективном рандомизированном открытом клиническом исследовании сопоставляется эффективность и безопасность трех подходов к лечению острого варикотромбофлебита с локализацией тромба в стволе большой подкожной вены и/или в ее крупных притоках: ЭВЛО в области соустья большой подкожной вены без использования антикоагулянтов, ЭВЛО и 7 дней антикоагулянтной терапии, неинвазивное лечение антикоагулянтом в течение 45 дней. В качестве антикоагулянта используется подкожное введение фондапаринукса натрия в дозе 2,5 мг 1 раз/сут. У всех больных применяются компрессионные чулки 2 класса компрессии. Неблагоприятные исходы учитываются через 7, 45 и 90 дней после рандомизации. Они включают нарастание тромбоза поверхностных вен, рецидивирование тромбоза поверхностных вен, вовлечение в тромбоз надфасциального сегмента перфорантной вены до уровня фасции или переход тромбоза на глубокие вены нижних конечностей по данным компрессионной ультрасонографии, тромбоэмболию легочных артерий с симптомами, кровотечения по классификации Всемирного общества по тромбозу и гемостазу и Академического исследовательского консорциума. Первые 30 больных, включенных в исследование, характеризуются низкой частотой факторов риска венозного тромбоза и локализацией тромбов достаточно далеко от сафено-феморального соустья. ЭВЛО приводила к стойкому прекращению кровотока по вене в месте вмешательства. Новые эпизоды венозного тромбоза отмечались только в группе медикаментозного лечения — тромбоз глубоких вен контралатеральной голени через 5 сут. после прекращения 45-суточного лечения фондапаринуксом натрия и тромб в реканализированном притоке большой подкожной вены без вовлечения ее ствола на 21-е сут. после отмены 45-суточного введения фондапаринукса натрия. Осложнений в области вмешательства и кровотечений отмечено не было.
Ключевые слова
Для цитирования:
Капериз К.А., Растатуева А.О., Явелов И.С., Драпкина О.М. Сопоставление эндовенозной лазерной облитерации устья большой подкожной вены и медикаментозного лечения острого восходящего варикотромбофлебита: основания для изучения, замысел и первые результаты клинического исследования. Кардиоваскулярная терапия и профилактика. 2022;21(12):3461. https://doi.org/10.15829/1728-8800-2022-3461
For citation:
Kaperiz K.A., Rastatueva A.O., Yavelov I.S., Drapkina O.M. Comparison of endovenous laser ablation and conservative treatment in acute thrombophlebitis of the varicose great saphenous vein: rationale, design and first results of clinical trial. Cardiovascular Therapy and Prevention. 2022;21(12):3461. (In Russ.) https://doi.org/10.15829/1728-8800-2022-3461
Введение
Тромбофлебит поверхностных вен (ТФПВ) нижних конечностей — одно из наиболее распространенных осложнений хронического заболевания вен, протекающего с их варикозной трансформацией. Наиболее опасное осложнение ТФПВ — распространение тромбоза на глубокие вены с возникновением тромбоэмболии легочных артерий (ТЭЛА). В настоящее время для лечения ТФПВ с умеренным риском перехода тромба на глубокие вены рекомендуется достаточно длительное (как минимум 45 дней) подкожное введение препаратов гепарина или фондапаринукса натрия в сочетании с эластической компрессией нижней конечности [1-10]. При локализации проксимальной границы тромба в магистральных венах или их притоках дальше 3 см от соустья в силу лучшей изученности приоритетным считается использование фондапаринукса натрия. Вместе с тем, лечение антикоагулянтами сопряжено с риском кровотечений и у ряда больных может быть противопоказано или досрочно прекращено из-за возникновения осложнений или по иным, в т.ч. немедицинским, соображениям.
Предотвратить распространение ТФПВ на глубокие вены нижних конечностей (ВНК) способно механическое разобщение поверхностной и глубокой венозных систем на уровне соустья большой или малой подкожных вен. Однако при этом может сохраняться опасность перехода тромбоза на глубокую венозную систему через перфорантные вены, а также возникновения тромбоза культи в области соустья, оставшейся после инвазивного вмешательства. Поэтому по современным представлениям инвазивное лечение ТФПВ не освобождает от необходимости использования антикоагулянтов [1][2].
Вместе с тем, появляются свидетельства того, что малоинвазивное воздействие в области соустья — облитерация после эндовенозного воздействия лазера — может оказаться достаточно безопасным при остром варикотромбофлебите даже без последующего длительного использования антикоагулянтов.
В 2012г было опубликовано первое сообщение о случае успешного лечения восходящего варикотромбофлебита большой подкожной вены с помощью эндовенозного воздействия лазера [11]. Позднее были представлены результаты 10-летнего опыта лечения ТФПВ у 40 больных с наличием варикозно измененных вен при использовании термооблитерации проксимального участка большой или малой подкожной вен с использованием радиочастотной энергии или лазера [12]. Процедуры выполнены на 41 конечности в первые 38 (в среднем, через 13,7) дней после постановки диагноза, преобладали вмешательства на большой подкожной вене. К обязательным условиям относили наличие как минимум 6-сантиметрового сегмента, свободного от тромба, в проксимальном участке вены. Антикоагулянты не использовались, в 2 случаях эндовенозное вмешательство сочеталось с легированием проксимального участка подкожной вены. У большинства больных эндовенозной облитерации предшествовала тромбэктомия. В последующие 3 мес. из-за возобновления кровотока повторная процедура облитерации потребовалась 3 (7,9%) больным, отмечен 1 эпизод тромбоза глубоких вен голени. При этом, согласно представленным данным, лечение получали больные, редко имевшие наиболее существенные факторы риска возникновения венозного тромбоза.
Казаренко А.Г. и др. опубликовали результаты лечения 188 больных острым варикотромбофлебитом большой подкожной вены и локализацией верхней границы тромба на бедре (достаточно далеко от сафено-феморального соустья) с помощью эндовенозной лазерной коагуляции1. При этом во всех случаях, как минимум 7 дней после вмешательства, вводились профилактические дозы препаратов гепарина и до 1 мес. после операции рекомендовалось использовать компрессионные чулки 2-го класса компрессии с переходом на профилактическое ношение компрессионного трикотажа. Непосредственный технический результат был достигнут во всех случаях, однако для обеспечения полной облитерации ствола больной подкожной вены повторное вмешательство потребовалось 6 (3,28%) больным. При продлении наблюдения до 1 года по всех случаях отмечался фиброз большой подкожной вены. На 2-3 сут. после операции отмечено практически полное купирование болевого синдрома. Случаев тромбоза глубоких вен, ТЭЛА не было. Сведений для оценки наличия факторов риска возникновения венозного тромбоза в короткой публикации нет.
В несравнительное исследование Кургиняна Х.М. и Раскина В.В. было включено 57 больных острым восходящим варикотромбофлебитом [13]. В амбулаторных условиях была проведена эндовенозная лазерная облитерация свободных от тромба участков большой подкожной (48 случаев) и малой подкожной вен (9 вмешательств) в области их соустий. У пациентов отмечалась несостоятельность клапанов сафено-феморального и сафено-поплитеального соустий с рефлюксом крови по подкожным венам. Необходимым условием было наличие свободного от тромба участка вены не <7 см до соустья. После вмешательства в течение 7 дней вводили профилактические дозы низкомолекулярного гепарина эноксапарина, и рекомендовали до 3 нед. носить компрессионный трикотаж 2-го класса компрессии. На следующий день после вмешательства облитерация целевой вены была достигнута у всех больных, и сохранялась при наблюдении до 1 года. Случаев рецидива ТФПВ, перехода тромбоза на глубокие вены и ТЭЛА не было. Сведений для оценки наличия факторов риска возникновения венозного тромбоза у изученных больных в работе нет.
Таким образом, при всей привлекательности эндовенозной лазерной облитерации при лечении тромбофлебита варикозно измененных поверхностных вен нижних конечностей, данные о ее эффективности и безопасности пока немногочисленны. Остается также невыясненным, нужно ли после выполнения подобных вмешательств использовать антикоагулянты, а если да — то в течение какого срока. Наилучшим способом прояснить сохраняющиеся неясности является сопоставление этих подходов в рамках проспективного рандомизированного клинического исследования.
Замысел клинического исследования. Исследование по сопоставлению стандартного медикаментозного и малоинвазивного подходов к лечению восходящего тромбофлебита варикозно измененных поверхностных ВНК является проспективным одноцентровым рандомизированным открытым и выполняется на базе ФГБУ "НМИЦ ТПМ" Минздрава России. Его проведение одобрено Этическим комитетом ФГБУ "НМИЦ ТПМ" Минздрава России. Включение в исследование проводится после подписания информированного согласия. Больные обследуются и лечатся амбулаторно.
Рандомизация осуществляется после дообследования в день постановки диагноза или на следующий день. Для рандомизации используется генератор случайных чисел. Лечение начинается в день рандомизации.
Больные распределяются на 3 группы.
Группа 1. Эндовенозная лазерная облитерация в области соустья большой подкожной вены без использования антикоагулянтов в сочетании с компрессионной терапией (компрессионные чулки 2-го класса компрессии) в течение 45 дней.
Группа 2. Эндовенозная лазерная облитерация в области соустья большой подкожной вены и 7 день антикоагулянтной терапии (фондапаринукс натрия в дозе 2,5 мг подкожно 1 раз/сут.; первая инъекция после операции) в сочетании с компрессионной терапией (компрессионные чулки 2-го класса компрессии) в течение 45 дней.
Группа 3. Антикоагулянтная терапия (фондапаринукс натрия в дозе 2,5 мг подкожно 1 раз/сут.) в течение 45 дней в сочетании с компрессионной терапией (компрессионные чулки 2-го класса компрессии) в течение 45 дней.
Критерии включения и невключения в исследование представлены в таблице 1.
Таблица 1
Критерии включения и невключения в исследование

Примечание: ВНК — вены нижних конечностей, ИМТ — индекс массы тела, ТЭЛА — тромбоэмболия легочных артерий.
Методы обследования. Во время скрининга анализируются данные анамнеза и оценивается клиническая симптоматика.
Клинические симптомы и проявления оцениваются в день рандомизации, на следующий день (в группах 1 и 2), в дни 7, 45 и 90 после рандомизации.
В день рандомизации, через 7, 45 и 90 дней после включения в исследование производят:
- оценку выраженности болевого синдрома с использованием 10-балльной цифровой рейтинговой шкалы и 10-сантиметровой визуальной аналоговой шкалы;
- оценку состояния здоровья и качества жизни с использованием анкеты оценки качества жизни SF-36 (Health status survey — The Short Form-36) и опросника по здоровью EQ-5D (European Quality of Life Questionnaire);
- оценку состояния здоровья и качества жизни пациентов с хронической венозной недостаточностью с помощью опросника CIVIQ20 (Chronic Venous Insufficiency Questionnaire).
Компрессионная ультрасонография ВНК выполняется по стандартному протоколу с обязательной оценкой глубоких ВНК в день рандомизации, на следующий день (в группах 1 и 2), в дни 7, 45 и 90 после рандомизации. Исследование выполняется внепланово при утяжелении клинической симптоматики, подозрении на распространение венозного тромбоза.
Лабораторные методы обследования. На этапе скрининга выполняются общий (клинический) развернутый анализ крови, общий анализ мочи, оцениваются активность аспаригиновой и аланиновой аминотрансфераз, концентрация общего билирубина, креатинина и глюкозы в крови.
Уровень гемоглобина и гематокрит повторно оцениваются на 7 день у всех больных и на 45 день в группе 3.
Общий анализ мочи повторно оценивается на 7 день в группах 2 и 3 и на 45 день в группе 3.
Конечные точки. Оценка конечных точек проводится через 7, 45 и 90 дней после рандомизации. Конечные точки, характеризующие эффективность. В качестве первичной конечной точки, характеризующей эффективность, рассматривается сумма случаев тромбоза глубоких ВНК, ТЭЛА с симптомами нарастания тромбоза поверхностных вен, рецидива тромбоза поверхностных вен или вовлечения в тромбоз надфасциального сегмента перфорантной вены до уровня фасции до 45-го дня после рандомизации.
Нарастание тромбоза поверхностных вен констатируется при увеличении размера тромба как минимум на 2 см. Рецидив тромбоза констатируется при выявлении тромба в другой поверхностной вене, не связанного с увеличением исходного тромба, или при выявлении нового тромба в той же вене, отграниченного от исходного участком вены без признаков тромбоза длиной как минимум 10 см. ТЭЛА диагностируется при наличии объективного подтверждения при компьютерной томографии с контрастированием легочных артерий, легочной ангиографии или на аутопсии. Тромбоз глубоких и поверхностных вен необходимо подтвердить при компрессионной ультрасонографии.
К вторичным конечным точкам, характеризующим эффективность, относятся:
- сумма случаев тромбоза глубоких ВНК, тромбоэмболии легочных артерий с симптомами, нарастания тромбоза поверхностных вен, рецидива тромбоза поверхностных вен или вовлечения в тромбоз надфасциального сегмента перфорантной вены до уровня фасции до 7-го и 90-го дня после рандомизации;
- сумма случаев смерти, тромбоза глубоких ВНК с симптомами, тромбоэмболии легочных артерий с симптомами, нарастания или рецидива тромбоза в поверхностных венах с симптомами;
- потребность в дополнительных хирургических вмешательствах в связи с текущим тромбозом подкожных ВНК;
- динамика выраженности болевого синдрома (по данным 10-балльной цифровой рейтинговой шкалы и 10-сантиметровой визуальной аналоговой шкалы);
- динамика показателей состояния здоровья и качества жизни (по опросникам SF-36, EQ-5D и CIVIQ20).
Конечные точки, характеризующие безопасность. В качестве первичной конечной точки, характеризующей безопасность, рассматриваются крупные кровотечения по критериям Международного общества по тромбозу и гемостазу — ISTH (International Society on Thrombosis and Haemostasis) до 45-го дня после рандомизации [14][15].
К вторичным конечным точкам, характеризующим безопасность, относятся:
- крупные кровотечения по критериям ISTH до 7-го и 90-го дня после рандомизации;
- все кровотечения, оцененные как крупные, клинически значимые некрупные и мелкие по критериям ISTH;
- кровотечения, оцененные по критериям Академического исследовательского консорциума — BARC (Bleeding Academic Research Consortium) [16];
- осложнения в месте инвазивного вмешательства (болезненность, гематома, воспаление, инфекция);
- динамика уровня гемоглобина и гематокрита (день 7 и день 45);
- наличие и выраженность гематурии (день 7 и день 45).
Результаты
Первые результаты клинического исследования. Ниже представлены данные о первых 30 больных, включенных в исследование (таблица 2).
Таблица 2
Характеристика больных, включенных в исследование
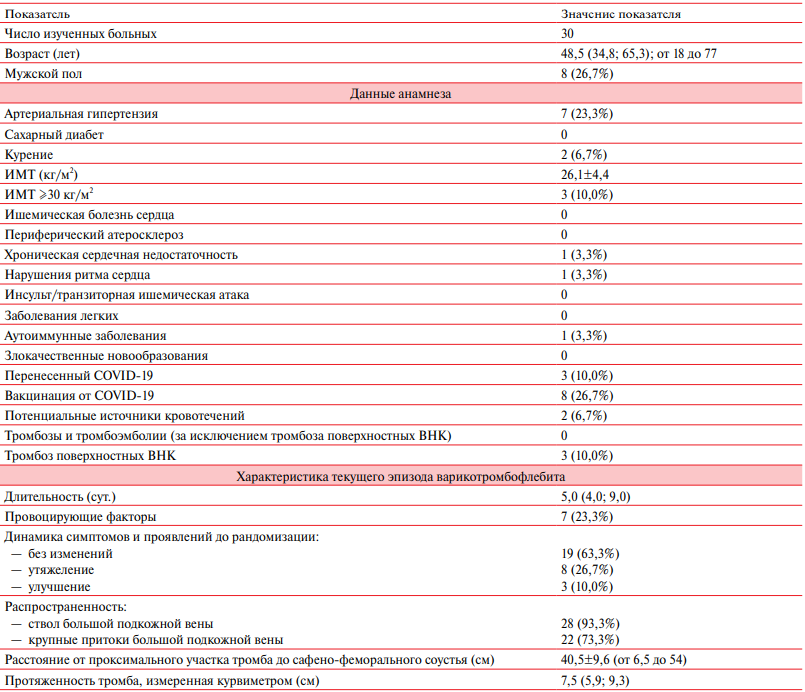
Примечание: для дискретных показателей — число больных, в скобках — доля от общего числа изученных больных; для непрерывных величин представлены среднее и стандартное отклонение при нормальном распределении или медиана и интерквартильный размах; ВНК — вены нижних конечностей, ИМТ — индекс массы тела, COVID-19 — COronaVIrus Disease 2019 (новая коронавирусная инфекция).
Медиана возраста составляла 48,5 лет, в основном изучены больные женского пола (73,3%). Хронические заболевания — факторы риска возникновения венозных тромбоэмболических осложнений — отмечались редко. Курили 6,7% рандомизированных, ожирение отмечено у 10,0%, хроническая сердечная недостаточность II функционального класса в сочетании с фибрилляцией предсердий — у 1 больного, аутоиммунное заболевание (склеродермия) — у 1. Внешние факторы, способные спровоцировать венозный тромбоз, выявлены у 7 (23,3%) больных — значительная физическая нагрузка с обезвоживанием у 1, травма у 4, длительный авиаперелет у 1, недавно перенесенный COVID-19 (COronaVIrus Disease 2019) у 1. Предшествующие эпизоды варикотромбофлебита отмечались в 3 случаях. Кроме того, в большинстве случаев проксимальный участок тромба локализовался достаточно далеко от сафено-феморального соустья.
Возможные источники кровотечений (геморрой) имелись у 2 (6,7%) больных.
Таким образом, очевидно, что речь идет преимущественно о больных с низким риском рецидивирования варикотромбофлебита и возникновения кровотечений.
До включения в исследование для лечения больные не принимали антикоагулянты, в 1 случае для лечения текущего эпизода варикотромбофлебита использовалась ацетилсалициловая кислота (отменена при включении в исследование).
У 22 больных, подвергнутых эндоваскулярной лазерной облитерации в области соустья большой подкожной вены, достигнуто стойкое прекращение кровотока в месте вмешательства. Осложнений в области вмешательства не отмечено.
За период наблюдения тромботические осложнения отмечены у 2 больных из группы неинвазивного лечения. У одного из них через 5 дней после прекращения 45-дневного лечения фондапаринуксом натрия при компрессионной ультрасонографии наряду с начальной реканализацией исходного тромбоза ствола и притоков большой подкожной вены справа был выявлен бессимптомный тромбоз глубокой вены голени на контралатеральной конечности. У этого больного до включения в исследование уже отмечались эпизоды тромбоза поверхностных вен. Во втором случае после 45-дневного лечения фондапаринуксом натрия отмечена удовлетворительная реканализация исходного тромбоза ствола и притоков большой подкожной вены слева. На 21-й день после отмены 1,5-месячного введения фондапаринукса натрия появилось болезненное уплотнение и покраснение в нижней трети левой голени. Был обнаружен тромб в реканализированном притоке большой подкожной вены без вовлечения ее ствола.
Кровотечений отмечено не было.
Заключение
Первый опыт сравнительного изучения стандартного медикаментозного и малоинвазивного подходов к лечению острого восходящего варикотромбофлебита большой подкожной вены у больных с низким риском прогрессирования и рецидива тромбоза свидетельствует в пользу безопасности эндовенозной лазерной облитерации в области ее соустья с последующим краткосрочным лечением антикоагулянтом или полным отказом от антикоагулянтной терапии, и указывает на возможность продолжения клинического испытания.
Отношения и деятельность. Работа выполнена в рамках Государственного задания "Выбор оптимального способа лечения острого восходящего варикотромбофлебита вен нижних конечностей: сопоставление результатов эндовенозной лазерной облитерации большой подкожной вены и консервативной терапии", УДК 61:577.1, регистрационный № 121021100116-2.
1. Казаренко А. Г., Бородулин А. В., Колесниченко А. Ю. и др. Эндовенозная лазерная коагуляция при тромбофлебите поверхностных вен нижних конечностей. 9-й СанктПетербургский Венозный Форум. https://www.angiolsurgery.org/events/2016/12/01/materials.pdf. (1-2.12.2016).
Список литературы
1. Бокерия Л. А., Затевахин И. И., Кириенко А. И. и др. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО). Флебология. 2015;9(4-2):1-52.
2. Стойко Ю.М., Кириенко А. И., Илюхин Е. А. и др. Диагностика и лечение тромбофлебита поверхностных вен конечностей. Рекомендации Ассоциации флебологов России. Флебология. 2019;13(2):78-97. doi:10.17116/flebo20191302178.
3. Ortel TL, Neumann I, Ageno W, et al. American Society of Hematology 2020 guidelines for management of venous thromboembolism: treatment of deep vein thrombosis and pulmonary embolism. Blood Adv. 2020;4:4693-38. doi:10.1182/bloodadvances.2020001830.
4. Stevens SM, Woller SC, Kreuziger LB, et al. Antithrombotic Therapy for VTE Disease Second Update of the CHEST Guideline and Expert Panel Report. Chest. 2021;160:e545-608. doi:10.1016/j.chest.2021.07.056.
5. Mazzolai L, Ageno W, Alatri A, et al. Second consensus document on diagnosis and management of acute deep vein thrombosis: updated document elaborated by the ESC Working Group on aorta and peripheral vascular diseases and the ESC Working Group on pulmonary circulation and right ventricular function. Eur J Prev Cardiol. 2021;29:1248-63. doi:10.1093/eurjpc/zwab088.
6. Kakkos SK, Manjit G, Baekgaard N, et al. Editor’s Choice — European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg. 2021;61:9-82. doi:10.1016/j.ejvs.2020.09.023.
7. Decousus H, Prandoni P, Mismetti P, et al. Fondaparinux for the Treatment of Superficial-Vein Thrombosis in the Legs. N Engl J Med. 2010;363:1222-32. doi:10.1056/NEJMoa0912072.
8. Duffett L, Kearon C, Rodger M, et al. Treatment of Superficial Vein Thrombosis: A Systematic Review and Meta-Analysis. Thromb Haemost. 2019;119:479-89. doi:10.1055/s-0039-1677793.
9. Cosmi B, Filippini M, Tonti D, et al. A randomized double-blind study of low-molecular-weight heparin (parnaparin) for superficial vein thrombosis: STEFLUX (Superficial ThromboEmbolism and Fluxum). J Thromb Haemost. 2012;10:1026-35. doi:10.1111/j.1538-7836.2012.04727.x.
10. Beyer-Westendorf J, Schellong SM, Gerlach H, et al. Prevention of thromboembolic complications in patients with superficialvein thrombosis given rivaroxaban or fondaparinux: the openlabel, randomised, non-inferiority SURPRISE phase 3b trial. Lancet Haematol. 2017;4:E-105-13. doi:10.1016/S2352-3026(17)30014-5.
11. Enzler M, Russell D, Schimmelpfennig J. Thermal ablation in the management of superficial thrombophlebitis. Eur J Vasc Endovasc Surg. 2012;43:726-8. doi:10.1016/j.ejvs.2012.02.012.
12. Gradman WS. Endovenous saphenous vein ablation in patients with acute isolated superficial-vein thrombosis. Phlebology. 2015;30:204-9. doi:10.1177/0268355513514047.
13. Кургинян Х. М., Раскин В. В. Эндоваскулярное лечение острого тромбофлебита вен нижних конечностей у пациентов с варикозной болезнью. Хирургия. Журнал им. Н. И. Пирогова. 2019;10:50-4. doi:10.17116/hirurgia201910150.
14. Schulman S, Kearon C. Definition of major bleeding in clinical investigations of antihemostatic medicinal products in nonsurgical patients. J Thromb Haemost. 2005;3:692-4. doi:10.1111/j.1538-7836.2005.01204.x.
15. Schulman S, Angerås U, Bergqvist D, et al. Definition of major bleeding in clinical investigations of antihemostatic medicinal products in surgical patients J Thromb Haemost. 2010;8:202-4. doi:10.1111/j.1538-7836.2009.03678.x.
16. Mehran R, Rao SV, Bhatt DL, et al. Standardized Bleeding Definitions for Cardiovascular Clinical Trials. A Consensus Report from the Bleeding Academic Research Consortium. Circulation. 2011;123:2736-47. doi:10.1161/CIRCULATIONAHA.110.009449.
Об авторах
К. А. КаперизРоссия
Константин Александрович Капериз — младший научный сотрудник отдела фундаментальных и клинических проблем тромбоза при неинфекционных заболеваниях.
101000, Москва, Петроверигский пер., д. 10
А О. Растатуева
Россия
Анфиса Олеговна Растатуева — врач-хирург хирургического отделения.
Москва
И. С. Явелов
Россия
Игорь Семенович Явелов — доктор медицинских наук, доцент, руководитель отдела фундаментальных и клинических проблем тромбоза при неинфекционных заболеваниях.
101000, Москва, Петроверигский пер., д. 10
О. М. Драпкина
Россия
Оксана Михайловна Драпкина — доктор медицинских наук, профессор, академик РАН, директор.
101000, Москва, Петроверигский пер., д. 10
Рецензия
Для цитирования:
Капериз К.А., Растатуева А.О., Явелов И.С., Драпкина О.М. Сопоставление эндовенозной лазерной облитерации устья большой подкожной вены и медикаментозного лечения острого восходящего варикотромбофлебита: основания для изучения, замысел и первые результаты клинического исследования. Кардиоваскулярная терапия и профилактика. 2022;21(12):3461. https://doi.org/10.15829/1728-8800-2022-3461
For citation:
Kaperiz K.A., Rastatueva A.O., Yavelov I.S., Drapkina O.M. Comparison of endovenous laser ablation and conservative treatment in acute thrombophlebitis of the varicose great saphenous vein: rationale, design and first results of clinical trial. Cardiovascular Therapy and Prevention. 2022;21(12):3461. (In Russ.) https://doi.org/10.15829/1728-8800-2022-3461
JATS XML

























































