Перейти к:
Исходы за двухлетний период наблюдения больных после госпитального лечения по поводу COVID-19 (данные регистра ТАРГЕТ-ВИП)
https://doi.org/10.15829/1728-8800-2023-3757
EDN: LUHLWS
Аннотация
Цель. Оценить исходы в течение 24 мес. после госпитального лечения больных COVID-19 (COrona VIrus Disease 2019, новая коронавирусная инфекция 2019г) в рамках проспективного регистра.
Материал и методы. Исходы за 2 года (2,2±0,5) после госпитального лечения по поводу COVID-19 проанализированы у 802 пациентов (средний возраст 59,8±14,5 лет, мужчин 51,0%). Оценивались случаи смерти, развития нефатальных инфаркта миокарда (ИМ) и мозгового инсульта (МИ), операций реваскуляризации, госпитализаций, повторного заболевания COVID-19, вакцинации против SARS-CoV-2 (Severe Acute Respiratory Syndrome CoronaVirus 2, коронавирус 2, вызывающий тяжелый острый респираторный дистресс- синдром).
Результаты. За период наблюдения умерли 49 (5,9%) пациентов, зарегистрированы 7 (0,8%) случаев ИМ и 7 (0,8%) — МИ, госпитализированы 222 (26,7%) пациента, из них 26 (3,1%) по поводу COVID-19, повторно перенесли COVID-19 — 146 (17,6%), 414 (49,6%) пациентов были вакцинированы против SARS-CoV-2. Факторы возраста, нахождения в реанимационном отделении во время референсной госпитализации были значимо ассоциированы (р<0,001) с риском смерти от всех причин (отношение рисков (ОР)=1,083 на 1 год жизни и OP=6,28, соответственно), с риском развития комбинированной конечной точки (смерть, нефатальные ИМ и МИ, операции реваскуляризации): ОР=1,057 и OP=3,28. Мужской пол был ассоциирован с риском смерти: ОР=2,50 (р=0,003). Из 49 случаев смерти 19 (38,8%) были в первые 3 мес., а 35 (71,4%) в первый год наблюдения. Более низкая (в 1,8 раза) частота новых случаев сердечно-сосудистых (ССЗ) и некардиальных заболеваний была ассоциирована с исходной кардиоваскулярной патологией. Госпитализация была ассоциирована с возрастом (отношение шансов (ОШ)=1,027; р<0,001) и наличием ССЗ (ОШ=1,66; р=0,01), Риск повторных случаев COVID-19 был выше при наличии ССЗ (ОР=1,55; р=0,03), ниже — у вакцинированных против SARS-CoV-2 (ОР=0,49; р<0,001).
Заключение. За два года наблюдения пациентов после госпитального лечения по поводу COVID-19 доля умерших составила 5,9%, причем >1/3 летальных исходов зарегистрированы в первые 3 мес. и >2/3 в течение первого года. Факторами, ассоциированными с развитием смертельного исхода, были возраст, мужской пол и лечение в реанимационном отделении при референсной госпитализации. Частота повторных госпитализаций была ассоциирована с более старшим возрастом и наличием ССЗ. Риск повторных случаев COVID-19 был в полтора раза выше при наличии ССЗ, но в 2 раза ниже у вакцинированных против SARS-CoV-2 в постковидном периоде.
Ключевые слова
Для цитирования:
Лукьянов М.М., Андреенко Е.Ю., Марцевич С.Ю., Кутишенко Н.П., Воронина В.П., Диндикова В.А., Дмитриева Н.А., Кудрявцева М.М., Лерман О.В., Маковеева А.Н., Окшина Е.Ю., Пулин А.А., Смирнов А.А., Кляшторный В.Г., Карпов О.Э., Драпкина О.М. Исходы за двухлетний период наблюдения больных после госпитального лечения по поводу COVID-19 (данные регистра ТАРГЕТ-ВИП). Кардиоваскулярная терапия и профилактика. 2023;22(10):3757. https://doi.org/10.15829/1728-8800-2023-3757. EDN: LUHLWS
For citation:
Lukyanov M.M., Andreenko E.Yu., Martsevich S.Yu., Kutishenko N.P., Voronina V.P., Dindikova V.A., Dmitrieva N.A., Kudryavtseva M.M., Lerman O.V., Makoveeva A.N., Okshina E.Yu., Pulin A.A., Smirnov А.А., Klyashtorny V.G., Karpov O.E., Drapkina O.M. Two-year outcomes in patients after hospitalization for COVID-19: data from the TARGET-VIP registry. Cardiovascular Therapy and Prevention. 2023;22(10):3757. (In Russ.) https://doi.org/10.15829/1728-8800-2023-3757. EDN: LUHLWS
Введение
Новая коронавирусная инфекция 2019 года (COVID-19 — COrona VIrus Disease 2019), вызванная новым коронавирусом (SARS-CoV-2 — Severe Acute Respiratory Syndrome CoronaVirus 2), 11 марта 2020г была объявлена Всемирной организацией здравоохранения (ВОЗ) глобальной чрезвычайной ситуацией1. По состоянию на конец 2022г ВОЗ зарегистрировано ~600 млн подтвержденных случаев заболевания COVID-19, в т.ч. >6 млн случаев смерти (https://covid19.who.int/)2. Несмотря на то, что у большинства заболевших COVID-19 наблюдаются симптомы от легкой до умеренной степени, у части больных развиваются тяжелые формы COVID-19, часто сопровождающиеся дыхательной и полиорганной недостаточностью, что требует госпитализации и интенсивной терапии [1]. В начале пандемии эпидемиологические исследования показали, что пожилой возраст, мужской пол, ранее существующие заболевания, такие как онкология или сердечно-сосудистые заболевания (ССЗ), метаболические нарушения, сахарный диабет и ожирение, ассоциированы с более высоким риском развития тяжелой формы заболевания, осложнений и неблагоприятных исходов [2-5]. Осложнения на этапе госпитализации и краткосрочного наблюдения широко описаны в литературе, однако оценка осложнений и исходов на этапе длительного наблюдения пациентов после перенесенной COVID-19 в подавляющем большинстве исследований ограничена сроком <12 мес. [6-9]. Спустя >2 лет после начала пандемии у нас все еще нет систем, позволяющих в полной мере оценить отдаленные последствия COVID-19 и различных осложнений этого заболевания. Существующие системы эпиднадзора фиксируют острые последствия инфекционных заболеваний, но не учитывают их долгосрочные последствия. Эти данные будут иметь жизненно важное значение для планирования мероприятий системы здравоохранения по оказанию помощи перенесшим COVID-19, включая проблему вакцинопрофилактики повторного заболевания. Следует также оценить влияние инфекции SARS-CoV-2 и в более широком смысле, а именно, на уровень заболеваемости неинфекционными заболеваниями, продолжительность жизни и экономические показатели [10]. Оптимальным способом оценки того, как вышеуказанные задачи решаются в реальной клинической практике, является создание медицинских регистров, которые в последнее время получили большое распространение для наблюдения за течением и исходами самых различных заболеваний, включая COVID-19 [11-13]. На основании вышеизложенного является актуальным и практически значимым получение данных об исходах за более длительный период наблюдения больных, перенесших COVID-19, особенно у тех из них, которым в силу более тяжелого течения болезни было необходимо госпитальное лечение.
Цель исследования — оценить отдаленные исходы в течение 24 мес. после госпитального лечения больных с COVID-19 в рамках проспективного регистра.
Материал и методы
Исследование ТАРГЕТ-ВИП (проспекТивный госпитАльный РеГистр пациЕнТов с предполагаемыми либо подтвержденными коронаВИрусной инфекцией (COVID-19) и внебольничной Пневмонией (TARGET-VIP) зарегистрировано в международной базе клинических исследований https://clinicaltrials.gov/ (NCT04522076). Согласно протоколу исследования в регистр были включены все пациенты (n=1130), госпитализированные в ФГБУ "Национальный медико-хирургический центр Н. И. Пирогова" Минздрава России с предполагаемым либо подтвержденным диагнозом COVID-19 и/или внебольничной пневмонии в период с 06.04.2020г по 02.07.2020г. Дизайн исследования был подробно изложен в предыдущих публикациях [11][12]. В соответствии с протоколом исследования через 30-60 сут., 6 мес. и 12 мес. после выписки пациента из стационара с самим пациентом или с его родственниками осуществлялись телефонные контакты с целью уточнения жизненного статуса пациента, получения информации о развитии событий (нефатальные инфаркт миокарда или мозговой инсульт, ИМ и МИ, соответственно, госпитализация, перенесенные острые респираторные вирусные инфекции (ОРВИ)/грипп, повторное заболевание COVID-19), лечении, статусе вакцинации против SARS-CoV-2. Для проспективного наблюдения были отобраны пациенты, проживающие в Москве и Московской области. Этот этап исследования был выполнен сотрудниками ФГБУ "НМИЦ терапии и профилактической медицины" Минздрава России (НМИЦ ТПМ) [13].
Из стационара с установленным диагнозом COVID-19 (коды по МКБ U07.1 и U07.2) были выписаны 849 пациентов. Информация об исходах заболевания через 30-60 дней после выписки оценена у 827 (97,4%) пациентов. Данные оценки статуса пациента через 12 мес. были получены в 797 (93,9%) случаях. От последующего наблюдения отказались 15 (1,8%) пациентов. Соответственно из 834 пациентов данные об исходах за 2 года наблюдения были получены у 802 (96,2%) из них (возраст 59,8±14,5 лет, мужчин 51,0%). Средняя длительность наблюдения после выписки из стационара составила 2,2±0,5 года.
При проведении статистического анализа использованы методы описательной статистики. Для количественных данных описательная статистика представлена в виде средних значений и стандартного отклонения (M±SD). Статистическая значимость различий числовых данных оценивалась с помощью t-теста Стьюдента. Использовали методы многофакторного анализа и логистической регрессии с определением, соответственно, отношения рисков (ОР) и отношения шансов (ОШ), 95% доверительного интервала (ДИ). Метод многофакторного анализа (модель Кокса) применяли с целью определения ОР для событий "смерть от всех причин", "комбинированная конечная точка", "повторный случай COVID-19". Метод логистической регрессии без учета времени до наступления события использовали для событий "госпитализация", "развитие нового хронического неинфекционного заболевания". Кривые выживаемости были построены с помощью метода Каплана-Мейера. Различия считались статистически значимыми при р<0,05. Для выполнения статистического анализа использовался программный пакет "Stata 14.0."
Результаты
Данные о числе случаев смерти от всех причин, а также случаев нефатальных ИМ и МИ, госпитализаций, повторных случаев COVID-19 и заболеваний ОРВИ/гриппом за 24 мес. наблюдения после перенесенной COVID-19 представлены в таблице 1.
Таблица 1
Число случаев смерти от всех причин, нефатальных ИМ и МИ,
госпитализаций, повторных случаев COVID-19 и ОРВИ/гриппа
за 24 мес. наблюдения постковидных пациентов
|
События за период наблюдения |
Число пациентов с развитием событий, n (%) |
|
Смерть от всех причин |
49 (5,9%) |
|
Нефатальный ИМ |
7 (0,8%) |
|
Нефатальный МИ |
7 (0,8%) |
|
Госпитализация |
222 (26,6%) |
|
Повторный случай COVID-19 |
146 (17,5%) |
|
ОРВИ/грипп |
491 (58,9%) |
Примечание: ИМ — инфаркт миокарда,
МИ — мозговой инсульт,
ОРВИ — острая респираторная вирусная инфекция,
COVID-19 — COrona VIrus Disease 2019.
За период наблюдения частота случаев смерти от всех причин составила 5,9%, намного реже зарегистрированы нефатальные ИМ (0,8%) и МИ (0,8%). Были госпитализированы по различным причинам 222 (26,6%) пациента, а общее число госпитализаций составило 328 случаев, т.е. 106 (32,8%) из них были повторными. Повторные случаи COVID-19 были у 146 (17,5%) пациентов, причем 20 (2,4%) человек дважды повторно заболевали COVID-19, а 3 (0,4%) — трижды. Необходимо отметить, что 26 (3,1%) постковидных пациентов были госпитализированы по поводу повторного случая COVID-19, а у 4 из них были по два эпизода госпитализации по поводу повторной COVID-19.
На рисунке 1 представлена кривая Каплана-Мейера для события "смерть от всех причин" за период наблюдения. Из кривой смертности/выживаемости следует, что более высокая частота развития смертельных исходов имела место в первый год, особенно в первые месяцы после выписки из стационара. Это подтверждается следующими данными: за первый год постгоспитального наблюдения было зарегистрировано 35 (71,4%) из 49 случаев смерти, в т.ч. за первые 3 мес. — 19 (38,8%). Таким образом, >1/3 от общего числа смертельных исходов за период 24-мес. наблюдения было зарегистрировано в первые 3 мес. и >70% за первый год после выписки из стационара.
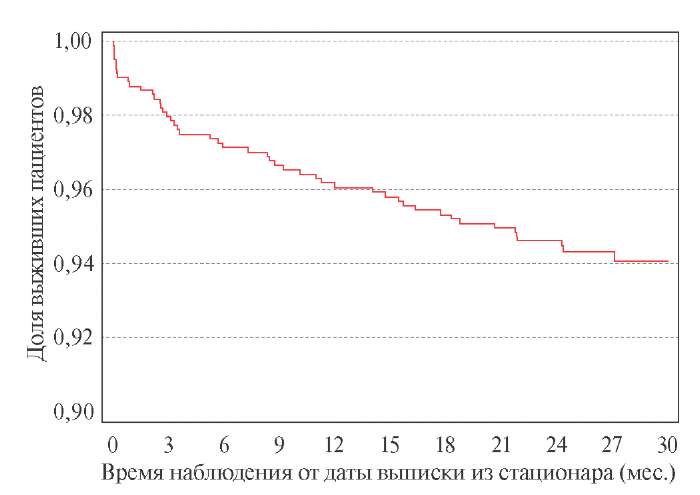
Рис. 1. Кривая Каплана-Мейера для события "смерть от всех причин"
на этапе постгоспитального наблюдения пациентов, перенесших COVID-19.
Примечание: COVID-19 — COrona VIrus Disease 2019.
С помощью метода многофакторного анализа оценены основные факторы риска наступления событий в постгоспитальном периоде: смерть от всех причин, комбинированная конечная точка (смерть от всех причин, нефатальные ИМ и МИ, операции реваскуляризации), госпитализация, повторный случай COVID-19. В анализ включены основные факторы, отражающие риски, существующие вне зависимости от наличия COVID-19 (возраст, пол, наличие ССЗ и хронических некардиальных заболеваний), а также факторы, характеризующие тяжесть перенесенной COVID-19 (3-4 ст. поражения легких по данным компьютерной томографии (КТ), анамнез лечения в реанимационном отделении во время референсной госпитализации).
Из данных таблиц 2 и 3 следует, что факторы возраста и нахождения в реанимационном отделении во время референсной госпитализации были значимо ассоциированы (р<0,001) с более высоким риском смерти от всех причин в течение 2-летнего периода наблюдения (ОР=1,083, т.е. на 8,3% с каждым дополнительным годом жизни и OP=6,28, соответственно, в 6,28 раза больше), а также с риском развития комбинированной конечной точки (в общей сложности было 73 события): ОР=1,057 (на 5,7% для одного года жизни) и OР=3,28 (в 3,28 раза больше). Фактор мужского пола был ассоциирован с более высоким риском смерти от всех причин: ОР=2,50; р=0,003 (в 2,5 раза больше).
Таблица 2
Оценка ассоциации факторов возраста, пола, фоновых заболеваний,
тяжести клинического течения и степени поражения легких у больных COVID-19
с риском смерти от всех причин в течение 24 мес. постгоспитального наблюдения
|
Фактор |
ОР |
p |
95% ДИ для ОР |
|
|
Возраст, на 1 год |
1,083 |
<0,001 |
1,055 |
1,113 |
|
Пол (женский = референсный) |
2,503 |
0,003 |
1,368 |
4,579 |
|
Наличие ССЗ |
0,737 |
0,432 |
0,344 |
1,578 |
|
Некардиальные хронические заболевания |
1,133 |
0,708 |
0,589 |
2,180 |
|
Нахождение в реанимационном отделении |
6,282 |
<0,001 |
3,168 |
12,457 |
|
КТ 3-4 |
0,530 |
0,052 |
0,279 |
1,005 |
Примечание: ДИ — доверительный интервал,
ОР — отношение рисков,
ССЗ — сердечно-сосудистые заболевания,
КТ 3-4 — степень поражения легких по данным компьютерной томографии,
COVID-19 — COrona VIrus Disease 2019.
Таблица 3
Оценка ассоциации факторов возраста, пола, фоновых заболеваний,
тяжести клинического течения и степени поражения легких
у больных COVID-19 с риском развития комбинированной конечной точки
(смерть от всех причин, нефатальный ИМ,
нефатальный МИ, операция реваскуляризации)
в течение 24 мес. постгоспитального наблюдения
|
Фактор |
ОР |
p |
95% ДИ для ОР |
|
|
Возраст, на 1 год |
1,057 |
<0,001 |
1,036 |
1,079 |
|
Пол |
1,539 |
0,077 |
0,955 |
2,481 |
|
Наличие ССЗ |
0,908 |
0,751 |
0,499 |
1,652 |
|
Некардиальные хронические заболевания |
1,170 |
0,569 |
0,682 |
2,006 |
|
Нахождение в реанимационном отделении |
3,282 |
<0,001 |
1,813 |
5,941 |
|
КТ 3-4 |
0,809 |
0,409 |
0,489 |
1,338 |
Примечание: ДИ — доверительный интервал,
ОР — отношение рисков,
ССЗ — сердечно-сосудистые заболевания,
ИМ — инфаркт миокарда,
МИ — мозговой инсульт,
КТ 3-4 — степень поражения легких по данным компьютерной томографии,
COVID-19 — COrona VIrus Disease 2019.
Из результатов, представленных в таблице 4, следует, что вероятность развития новых ССЗ и некардиальных заболеваний у постковидных пациентов была значимо ассоциирована только с наличием ССЗ (ОШ=0,553; р=0,04), т.е. была в 1,8 раза меньше у пациентов без ССЗ. Однако следует отметить, что число пациентов с развитием новых случаев вышеуказанных заболеваний за 2 года наблюдения было относительно небольшим — 77 (9,2%) человек, поэтому важно получение дополнительных данных за третий год продолжающегося наблюдения.
Таблица 4
Оценка ассоциации факторов возраста, пола, фоновых заболеваний,
тяжести клинического течения, степени поражения легких у больных COVID-19
и вероятности развития нового ССЗ или хронического некардиального заболевания
за 24 мес. постгоспитального наблюдения
|
Фактор |
ОШ |
p |
95% ДИ для ОШ |
|
|
Возраст, на 1 год |
1,016 |
0,103 |
0,997 |
1,036 |
|
Пол (женский = референсный) |
0,620 |
0,059 |
0,378 |
1,018 |
|
Наличие ССЗ |
0,553 |
0,042 |
0,313 |
0,978 |
|
Некардиальные хронические заболевания |
1,007 |
0,980 |
0,598 |
1,695 |
|
Нахождение в реанимационном отделении |
0,703 |
0,476 |
0,267 |
1,852 |
|
КТ 3-4 |
0,956 |
0,857 |
0,589 |
1,552 |
Примечание: ДИ — доверительный интервал,
ОШ — отношение шансов,
ССЗ — сердечно-сосудистые заболевания,
ИМ — инфаркт миокарда,
МИ — мозговой инсульт,
КТ 3-4 — степень поражения легких по данным компьютерной томографии,
COVID-19 — COrona VIrus Disease 2019.
Результаты оценки ассоциации факторов возраста, пола, фоновых заболеваний, тяжести клинического течения и степени поражения легких на госпитальном этапе у больных с COVID-19 и вероятности повторной госпитализации по любой причине в течение 24 мес. последующего наблюдения представлены в таблице 5.
Таблица 5
Оценка ассоциации факторов возраста, пола, фоновых заболеваний,
тяжести клинического течения и степени поражения легких у больных COVID-19
и вероятности повторной госпитализации по любой причине
за 24 мес. постгоспитального наблюдения
|
Фактор |
OШ |
p |
95% ДИ для ОШ |
|
|
Возраст, на 1 год |
1,027 |
<0,001 |
1,013 |
1,040 |
|
Пол (женский = референсный) |
0,952 |
0,772 |
0,685 |
1,325 |
|
Наличие ССЗ |
1,665 |
0,011 |
1,124 |
2,466 |
|
Некардиальные хронические заболевания |
1,714 |
0,005 |
1,177 |
2,495 |
|
Нахождение в реанимационном отделении |
1,298 |
0,344 |
0,756 |
2,228 |
|
КТ 3-4 |
0,772 |
0,127 |
0,554 |
1,076 |
Примечание: ДИ — доверительный интервал,
ОШ — отношение шансов,
ССЗ — сердечно-сосудистые заболевания,
КТ 3-4 — степень поражения легких по данным компьютерной томографии,
COVID-19 — COrona VIrus Disease 2019.
Из анализируемых факторов были значимо ассоциированы с увеличением шансов госпитализации: более старший возраст (на 2,7% с каждым годом жизни, p<0,001), наличие ССЗ (в 1,66 раза больше; р=0,011) и наличие хронических некардиальных заболеваний (в 1,71 раза больше; р=0,005). При этом вероятность повторной госпитализации не зависела от тяжести поражения легких и анамнеза нахождения на лечении в реанимационном отделении.
Из 834 больных после госпитального лечения по поводу COVID-19 за 24 мес. наблюдения была вакцинирована против вируса SARS-CoV-2 почти половина пациентов — 414 (49,6%). При этом среди невакцинированных доля случаев повторного COVID-19 составила 23,3% (98 из 420), а среди вакцинированных — 11,6% (48 из 414), т.е. в 2 раза меньше. Среди вакцинированных против SARS-CoV-2 постковидных пациентов средний возраст заболевших и не заболевших COVID-19 повторно составил 57,1±11,4 и 56,4±13,9 лет (р>0,05), а доля мужчин была 58,3 и 52,2% (р=0,42), иными словами, значимых различий не было.
В таблице 6 представлены данные многофакторного анализа (с учетом факторов возраста, пола, наличия ССЗ, наличия хронической некардиальной патологии, анамнеза нахождения в реанимационном отделении при лечении по поводу COVID-19, тяжести поражения легких КТ 3-4 ст.), указывающие на то, что риск повторного COVID-19 среди постковидных пациентов был в 1,55 раза выше при наличии ССЗ (ОР=1,55; р=0,034), но в 2 раза ниже у вакцинированных против SARS-CoV-2 (ОР=0,494; p<0,001). Средняя длительность периода от выписки из стационара до вакцинации постковидных пациентов составила 15,1±4,0 мес.
Таблица 6
Оценка ассоциации факторов возраста, пола, фоновых заболеваний,
тяжести клинического течения и степени поражения легких
у больных COVID-19, вакцинации против SARS-CoV-2
и риска повторного случая COVID-19
за 24 мес. постгоспитального наблюдения
|
Фактор |
ОР |
p |
95% ДИ для ОР |
|
|
Возраст, на 1 год |
0,995 |
0,422 |
0,982 |
1,008 |
|
Пол (женский = референсный) |
0,953 |
0,782 |
0,680 |
1,337 |
|
Наличие ССЗ |
1,551 |
0,034 |
1,033 |
2,329 |
|
Некардиальные хронические заболевания |
0,988 |
0,949 |
0,686 |
1,425 |
|
Нахождение в реанимационном отделении |
1,370 |
0,272 |
0,781 |
2,400 |
|
КТ 3-4 |
0,838 |
0,310 |
0,596 |
1,178 |
|
Вакцинация против SARS-CoV-2 |
0,494 |
<0,001 |
0,349 |
0,701 |
Примечание: ДИ — доверительный интервал,
ОР — отношение рисков,
ССЗ — сердечно-сосудистые заболевания,
КТ 3-4 — степень поражения легких по данным компьютерной томографии,
COVID-19 — COrona VIrus Disease 2019.
Средняя длительность периода от вакцинации постковидных пациентов до повторного заболевания COVID-19 составила 8,2±4,3 мес. Случаев заболевания в течение первого месяца после вакцинации не было. За период от 1 до 6 мес. заболели 3,4% привитых, за период от 6 до 12 мес. — 5,6%, за период >12 мес. — 2,7%. Среди 88,4% вакцинированных постковидных пациентов, не заболевших COVID-19 повторно, средняя длительность периода наблюдения после даты вакцинации составила 12,4±5,6 мес. Таким образом, были показаны значимая ассоциация риска повторного случая COVID-19 с наличием ССЗ, а также высокая эффективность вакцинопрофилактики повторной COVID-19 у постковидных пациентов.
Обсуждение
В России, как и во всем мире, с начала пандемии COVID-19 были созданы многочисленные амбулаторные и госпитальные регистры пациентов, перенесших COVID-19. Одним из таких исследований является госпитальный проспективный регистр ТАРГЕТ-ВИП, имеющий целью изучить клинико-анамнестические характеристики, структуру коморбидности, исходы госпитального и последующего амбулаторного лечения у больных с предполагаемыми и подтвержденными COVID-19 и/или внебольничной пневмонией [11-13]. Ранее нами были опубликованы данные об исходах за 12 мес. наблюдения [13]. Данное исследование (ТАРГЕТ-ВИП) показало, что пациенты, перенесшие COVID-19 с необходимостью госпитального лечения, нуждаются в длительном наблюдении и, что очень важно, в диспансерном наблюдении, поскольку своевременная диагностика и лечение хронических неинфекционных заболеваний у таких пациентов требуют комплексных, а не только специфичных для конкретного заболевания подходов [13]. В настоящей публикации оценены исходы в течение 24 мес. после госпитального лечения больных, перенесших COVID-19.
За период наблюдения 24 мес. частота случаев смерти от всех причин составила 5,9%, за первый год наблюдения — 4,2%, а за первые 3 мес. — 2,3%, при этом более высокая частота развития смертельных исходов имела место в первый год (71,4% всех случаев смерти), особенно в первые 3 мес. (38,8%) после выписки из стационара. За период 12 мес. были госпитализированы по различным причинам 17%, а за 24 мес. — 26,6% пациентов. В имеющихся доступных литературных источниках не было найдено данных о наблюдениях >12-15 мес. Сходные данные получены в исследовании 700 пациентов, находившихся на стационарном лечении в COVID-центре ФГБУ "НМИЦ кардиологии" Минздрава России, в котором частота случаев смерти от всех причин за 12 мес. наблюдения составила 4,4%, а частота госпитализаций — 17%, что совпадает с первым годом наблюдения в регистре ТАРГЕТ-ВИП [9]. По данным регистра АКТИВ (Анализ динамики Коморбидных заболеваний у пациенТов, перенесшИх инфицироВание SARS-CoV-2) летальность пациентов с СOVID-19 после выписки из стационара в первые 3 мес. составила 1,88%, за 4-6 мес. — 0,52%, за 7-12 мес. — 0,68%. Суммарно за 12 мес. летальность составила 3,08%, а частота госпитализаций — 18,8% [14].
В наcтоящей работе показано, что риск смерти от всех причин и развития сердечно-сосудистых событий (нефатальные ИМ и МИ, операции реваскуляризации) был значимо выше у пациентов более старшего возраста, а также проходивших лечение в отделении реанимации и интенсивной терапии во время референсной госпитализации. С более высоким риском смерти от всех причин также был ассоциирован фактор мужского пола. Вероятность госпитализации была ассоциирована с более старшим возрастом и наличием ССЗ.
Согласно результатам многоцентрового проспективного регистра CORE-19), проведенного в США и включавшего 4906 больных, госпитализированных по поводу СOVID-19, смертность от всех причин составила 4,83% и была ассоциирована с более старшим возрастом, пребыванием в отделении интенсивной терапии и хронической болезнью почек [15]. В крупном метаанализе, включившем 32 исследования из США, 18 китайских исследований, 13 испанских исследований и 7 исследований, проведенных в Великобритании, было установлено, что частота повторных госпитализаций в течение 1 года после выписки из стационара пациентов с COVID-19 составила 10,3%, а смертность от всех причин после выписки из стационара через 1 год — 7,5%, при этом частота повторных госпитализаций была выше у пожилых пациентов (15,3%) и пациентов с сопутствующими заболеваниями (19,6%) [16].
В настоящем исследовании получена важная информация о том, что 17,6% пациентов повторно перенесли COVID-19 и 49,6% пациентов были вакцинированы против SARS-CoV-2. Более высокий риск повторных случаев COVID-19 был значимо ассоциирован с наличием ССЗ, а более низкий — с вакцинацией против SARS-CoV-2. По данным многофакторного анализа у вакцинированных постковидных пациентов риск повторного COVID-19 был в 2 раза меньше. Среди 88,5% вакцинированных постковидных пациентов, не заболевших повторно COVID-19, средняя длительность периода наблюдения после даты вакцинации составила 12,4±5,6 мес.
По данным международного многоцентрового проспективного регистра HOPE-2 (Health Outcome Predictive Evaluation for COVID-19-2), включавшем 7014 пациентов с ССЗ, находившихся на госпитальном лечении по поводу COVID-19, через 1 год наблюдения у вакцинированных пациентов был меньший риск смерти (1,9 vs 5,7%; p<0,001) и повторной госпитализации (16,2 vs 19,2%, p=0,04) [17]. Эффективность вакцинопрофилактики подтверждена многочисленными исследованиями. По результатам 41 рандомизированного контролируемого исследования, оценивавших 12 различных вакцин, большинство вакцин по сравнению с плацебо достоверно уменьшают или вероятно уменьшают долю лиц с подтвержденными симптомами COVID-19 (эффективность вакцинации от 67 до 98% в зависимости от конкретной вакцины), а для некоторых из них существуют доказательства с высокой степенью достоверности, что они уменьшают тяжесть заболевания. Однако большинство исследований имели короткий период наблюдения и исключали лиц, исходно перенесших COVID-19 [18].
В ранее опубликованной нами работе было показано, что у больных, вакцинированных против вируса SARS-CoV-2 после перенесенного COVID-19, по сравнению с невакцинированными постковидными пациентами, был выше уровень IgG (тип S) [19]. Наличие у вакцинированных против SARS-CoV-2 пациентов более высоких титров IgG (тип S) объясняется как перенесенной ранее COVID-19, так и фактом вакцинации. В ряде исследований продемонстрировано, что гибридный иммунитет, полученный от предшествующей инфекции и вакцинации, может обеспечить как количественные, так и качественные преимущества за счет импринтинга популяций эффекторных CD4+ Т-лимфоцитов с улучшенными противовирусными свойствами и повышения эффективности и широты ответов В-клеток и антител [20-21].
Ограничения исследования. В рамках регистра ТАРГЕТ-ВИП проведена оценка частоты отдаленных исходов и факторов, с которыми были связаны эти исходы в течение 24 мес. после выписки пациента из стационара. Однако часть полученных данных, в частности информация о новых случаях ССЗ и хронических некардиальных заболеваний характеризуется относительно небольшим числом событий, поэтому запланировано дальнейшее наблюдение пациентов в течение 36 мес. после включения в исследование.
Заключение
Проспективное наблюдение пациентов в рамках регистра ТАРГЕТ-ВИП выявило, что за 24 мес. наблюдения составила 5,9%, при этом >1/3 летальных исходов (39%) зарегистрированы в первые 3 мес. выписки из стационара и >2/3 — в течение первого года наблюдения. Наиболее частыми событиями были госпитализации и повторно COVID-19, а наиболее редкими — ИМ и МИ. Основными факторами, ассоциированными с развитием смертельного исхода в постковидном периоде наблюдения в течение 24 мес., были более старший возраст, мужской пол и пребывание в реанимационном отделении во время референсной госпитализации. Более низкая частота новых случаев ССЗ и некардиальных заболеваний была ассоциирована с наличием исходной кардиоваскулярной патологии. Более высокая частота повторных госпитализаций за период наблюдения была ассоциирована с возрастом и наличием ССЗ. Риск повторных случаев COVID-19 был в полтора раза выше при наличии ССЗ, но в 2 раза ниже у постковидных пациентов, вакцинированных против SARS-CoV-2.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1. Organization W.H. 2020. WHO Director-General’s Opening Remarks at the Media Briefing on COVID-19-11 March 2020. Geneva, Switzerland.
2. Organization W.H. WHO Coronavirus (COVID-19) Dashboard. Available from: https://covid19.who.int. Accessed 19 Sep 2022.
Список литературы
1. Dries DJ. Coronavirus disease 2019: from intensive care unit to the long haul-part 2. Air Med J. 2021;40(5):298-302. doi:10.1016/j.amj.2021.03.017.
2. Aleksova A, Gagno G, Sinagra G, et al. Effects of SARS-CoV-2 on cardiovascular system: the dual role of angiotensin- converting enzyme 2 (ACE2) as the virus receptor and homeostasis regulator- review. Int J Mol Sci. 2021;22(9):4526. doi:10.3390/ijms22094526.
3. Williamson EJ, Walker AJ, Bhaskaran K, et al. Factors associated with COVID-19-related death using OpenSAFEL Y. Nature. 2020;584:430-6. doi:10.1038/s41586-020-2521-4.
4. Арутюнов Г. П., Тарловская Е. И., Арутюнов А. Г. и др. Регистр "Анализ динамики Коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2" (АКТИВ). Оценка влияния комбинаций исходных сопутствующих заболеваний у пациентов с COVID-19 на прогноз. Терапевтический архив. 2022;94(1):32-47. doi:10.26442/00403660.2022.01.201320.
5. Hendren NS, de Lemos JA, Ayers C, et al. Association of Body Mass Index and Age With Morbidity and Mortality in Patients Hospitalized With COVID-19: Results From the American Heart Association COVID-19 Cardiovascular Disease Registry. Circulation. 2021;143(2):135-44. doi:10.1161/CIRCULATIONAHA.120.051936.
6. Xu E, Xie Y, Al- Aly Z. Long-term neurologic outcomes of COVID-19. Nat Med. 2022;28(11):2406-15. doi:10.1038/s41591022-02001-z.
7. Huang C, Huang L, Wang Y, et al. 6-month consequences of COVID-19 in patients discharged from hospital: a cohort study. Lancet. 2021;397:220-32. doi:10.1016/S0140-6736(20)32656-8.
8. Daugherty SE, Jubilo KG, Cohen K. Risk of clinical sequelae after the acute phase of SARS-CoV-2 infection: retrospective cohort study. BMJ. 2021;373:n1098. doi:10.1136/bmj.n1098.
9. Погосова Н. В., Палеев Ф. Н., Аушева А. К. и др. Последствия COVID-19 на отдаленном этапе после госпитализации. Рациональная Фармакотерапия в Кардиологии. 2022; 18(2):118-26. doi:10.20996/1819-6446-2022-04-03.
10. Al- Aly Z, Agarwal A, Alwan N, et al. Long COVID: long-term health outcomes and implications for policy and research. Nat Rev Nephrol. 2023;19(1):1-2. doi:10.1038/s41581-022-00652-2.
11. Драпкина О. М., Карпов О. Э., Лукьянов М. М. и др. Опыт создания и первые результаты проспективного госпитального регистра пациентов с предполагаемыми или подтвержденными коронавирусной инфекцией (COVID-19) и внебольничной пневмонией (ТАРГЕТ-ВИП). Профилактическая медицина. 2020;23(8):6-13. doi:10.17116/profmed2020230816.
12. Драпкина О. М., Карпов О. Э., Лукьянов М. М. и др. Проспективный госпитальный регистр больных с предполагаемыми или подтвержденными коронавирусной инфекцией COVID-19 и внебольничной пневмонией (ТАРГЕТ-ВИП): характеристика включенных больных и оценка исходов стационарного этапа лечения. Кардиоваскулярная терапия и профилактика. 2020;19(6):2727. doi:15829/17288800-2020-2727.
13. Лукьянов М. М., Кутишенко Н. П., Марцевич С. Ю. и др. Отдаленные исходы у больных, перенесших COVID-19 (данные регистра ТАРГЕТ-ВИП). Российский кардиологический журнал. 2022;27(3):4912. doi:10.15829/1560-4071-2022-4912.
14. Arutyunov GP, Tarlovskaya ЕI, Arutyunov AG on behalf of coauthors. Clinical features of post- COVID period. Results of an International Register "Dynamics Analysis of Comorbidities in SARS-CoV-2 Survivors (ACTIV SARSCoV-2)" (12-month followup). Russian Journal of Cardiology. 2023;28(1):5270. (In Russ.) doi:10.15829/1560-4071-2023-5270.
15. Giannis D, Allen SL, Tsang J, et al. Postdischarge thromboembolic outcomes and mortality of hospitalized patients with COVID-19: the CORE-19 registry. Blood. 2021;137(20):2838-47. doi:10.1182/blood.2020010529.
16. Ramzi ZS. Hospital readmissions and post-discharge allcause mortality in COVID-19 recovered patients; A systematic review and meta-analysis. Am J Emerg Med. 2022;51:267-79. doi:10.1016/j.ajem.2021.10.059.
17. Núñez- Gil IJ, Feltes G, Viana- Llamas MC, et al. Post- COVID-19 Symptoms and Heart Disease: Incidence, Prognostic Factors, Outcomes and Vaccination: Results from a Multi- Center International Prospective Registry (HOPE 2). J Clin Med. 2023;12(2):706. doi:10.3390/jcm12020706.
18. Graña C, Ghosn L, Evrenoglou T, et al. Efficacy and safety of COVID-19 vaccines. Cochrane Database Syst Rev. 2022;12(12):CD015477. doi:10.1002/14651858.CD015477.
19. Лукьянов М. М., Андреенко Е. Ю., Марцевич С. Ю. и др. Результаты длительного наблюдения больных после COVID-19: приверженность к вакцинации против SARS-CoV-2 и иммунный статус. Профилактическая медицина. 2022;25(12):88-95. doi:10.17116/profmed20222512188.
20. Altarawneh HN, Chemaitelly H, Ayoub HH, et al. Effects of Previous Infection and Vaccination on Symptomatic Omicron Infections. New Engl J Med. 2022;387(1):21-34. doi:10.1056/nejmoa2203965.
21. Rodda LB, Morawski PA, Pruner KB, et al. Imprinted SARS-CoV2-specific memory lymphocytes define hybrid immunity. Cell. 2022;185(9):1588-601.e14. doi:10.1016/j.cell.2022.03.018.
Об авторах
М. М. ЛукьяновРоссия
Михаил М. Лукьянов — кандидат медицинских наук, руководитель отдела клинической кардиологии.
Москва
Е. Ю. Андреенко
Россия
Елена Ю. Андреенко — кандидат медицинских наук, старший научный сотрудник отдела клинической кардиологии.
Москва
С. Ю. Марцевич
Россия
Сергей Ю. Марцевич — доктор медицинских наук, профессор, руководитель отдела профилактической фармакотерапии.
Москва
Н. П. Кутишенко
Россия
Наталья П. Кутишенко — доктор медицинских наук, руководитель лаборатории фармакоэпидемиологических исследований отдела профилактической фармакотерапии.
Москва
В. П. Воронина
Россия
Виктория П. Воронина — кандидат медицинских наук, старший научный сотрудник отдела профилактической фармакотерапии.
Москва
В. А. Диндикова
Россия
Валерия А. Диндикова — младший научный сотрудник отдела клинической кардиологии.
Москва
Н. А. Дмитриева
Россия
Надежда А. Дмитриева — кандидат медицинских наук, старший научный сотрудник лаборатории фармакоэпидемиологических исследований отдела профилактической фармакотерапии.
Москва
М. М. Кудрявцева
Россия
Мария М. Кудрявцева — младший научный сотрудник отдела клинической кардиологии.
Москва
О. В. Лерман
Россия
Ольга В. Лерман — кандидат медицинских наук, старший научный сотрудник отдела профилактической фармакотерапии.
Москва
А. Н. Маковеева
Россия
Анна Н. Маковеева — научный сотрудник отдела клинической кардиологии.
Москва
Е. Ю. Окшина
Россия
Елена Ю. Окшина — кандидат медицинских наук, старший научный сотрудник отдела клинической кардиологии.
Москва
А. А. Пулин
Россия
Андрей А. Пулин — кандидат медицинских наук, зам. генерального директора по научной и образовательной деятельности.
Москва
А. А. Смирнов
Россия
Александр А. Смирнов — младший научный сотрудник отдела клинической кардиологии.
Москва
В. Г. Кляшторный
Россия
Владислав Г. Кляшторный — кандидат биологических наук, научный сотрудник лаборатории биостатистики.
Москва
О. Э. Карпов
Россия
Олег Э. Карпов — доктор медицинских наук, профессор, член-корр. РАН, генеральный директор.
Москва
О. М. Драпкина
Россия
Оксана М. Драпкина — доктор медицинских наук, профессор, член-корр. РАН, директор.
Москва
Дополнительные файлы
Что известно о предмете исследования?
- Возраст пациентов, сопутствующие сердечно-сосудистые заболевания и хроническая некардиальная патология имеют важное прогностическое значение у больных с COVID-19 (COrona VIrus Disease 2019) во время госпитализации.
- Исходы на этапе длительного постгоспитального наблюдения пациентов после перенесенного COVID-19 требуют дальнейшего изучения.
Что добавляют результаты исследования?
- Смертность за 2 года наблюдения 5,9%, >1/3 летальных исходов в первые 3 мес.
- Основные факторы, ассоциированные с развитием смертельного исхода за 2-летний постковидный период — возраст, мужской пол, лечение в реанимационном отделении во время референсной госпитализации.
- Вакцинация против SARS-CoV-2 (Severe Acute Respiratory Syndrome CoronaVirus 2) двукратно снижала риск повторных случаев COVID-19.
Рецензия
Для цитирования:
Лукьянов М.М., Андреенко Е.Ю., Марцевич С.Ю., Кутишенко Н.П., Воронина В.П., Диндикова В.А., Дмитриева Н.А., Кудрявцева М.М., Лерман О.В., Маковеева А.Н., Окшина Е.Ю., Пулин А.А., Смирнов А.А., Кляшторный В.Г., Карпов О.Э., Драпкина О.М. Исходы за двухлетний период наблюдения больных после госпитального лечения по поводу COVID-19 (данные регистра ТАРГЕТ-ВИП). Кардиоваскулярная терапия и профилактика. 2023;22(10):3757. https://doi.org/10.15829/1728-8800-2023-3757. EDN: LUHLWS
For citation:
Lukyanov M.M., Andreenko E.Yu., Martsevich S.Yu., Kutishenko N.P., Voronina V.P., Dindikova V.A., Dmitrieva N.A., Kudryavtseva M.M., Lerman O.V., Makoveeva A.N., Okshina E.Yu., Pulin A.A., Smirnov А.А., Klyashtorny V.G., Karpov O.E., Drapkina O.M. Two-year outcomes in patients after hospitalization for COVID-19: data from the TARGET-VIP registry. Cardiovascular Therapy and Prevention. 2023;22(10):3757. (In Russ.) https://doi.org/10.15829/1728-8800-2023-3757. EDN: LUHLWS
JATS XML

























































