Перейти к:
Повлиял ли COVID-19 на региональную смертность от острых форм ишемической болезни сердца? (сравнение двух периодов 2017-2019гг и 2020-2022гг)
https://doi.org/10.15829/1728-8800-2024-3874
EDN: NQABHL
Аннотация
Цель. Оценка динамики смертности от острых форм (ОФ) ишемической болезни сердца (ИБС) в регионах Российской Федерации во время периода пандемии (ПП) COVID-19 (COrona VIrus Disease 2019) в 2020-2022гг и ее сравнение с 2017-2019гг — допандемическим периодом (ДПП).
Материал и методы. Использованы данные Росстата о среднегодовой численности населения и числе умерших в однолетних возрастных группах по 82 регионам Российской Федерации. В Краткой номенклатуре причин смерти Росстата (КНПСР) коды Международной классификации болезней, травм и причин смерти 10-го пересмотра (МКБ-10) сгруппированы следующим образом: I21.0-9 (острый первичный) инфаркт миокарда (ИМ), I22.0-9 (повторный ИМ), I20, I24.1-9 (другие формы острой ИБС), U07.1 и U07.2 (коронавирусная инфекция COVID-19). Вычислены среднерегиональные стандартизованные показатели смертности (СПС; M±SD) с использованием Европейского стандарта населения методом прямой стандартизации на 100 тыс. населения. Сравнение проводилось с помощью непараметрического t-критерия Вилкоксона (значимыми считались различия при р<0,05).
Результаты. Выявлено снижение среднерегионального СПС (на 100 тыс. населения) в ПП по сравнению с ДПП: от суммы всех ОФ ИБС — с 51,24±31,98 до 50,21±33,38 и от повторного ИМ — с 7,65±5,42 до 4,80±4,84; повышение СПС от острого ИМ — с 24,00±10,1 до 25,57±11,55, от других ОФ ИБС — с 19,58±25,23 до 19,83±26,21. Отмечена значительная региональная вариабельность как динамики СПС от трех ОФ ИБС, так и минимальных и максимальных СПС. Только в 2-х регионах в ПП отмечено увеличение СПС от каждой из трех ОФ ИБС в ПП по сравнению с ДПП; в 18-и отмечалось снижение СПС от каждой из трех форм, а в остальных отмечена разнонаправленная динамика. Корреляционной взаимосвязи между СПС от COVID-19 и СПС от ОФ ИБС не выявлено (r=0,034; р=0,76).
Заключение. Пандемия COVID-19 не оказала значимого влияния на среднерегиональные СПС от ОФ ИБС. Статистически значимое снижение СПС от повторного ИМ, вероятно, обусловлено особенностями выбора первоначальной причины смерти.
Ключевые слова
Для цитирования:
Самородская И.В., Бубнова М.Г., Акулова О.А. Повлиял ли COVID-19 на региональную смертность от острых форм ишемической болезни сердца? (сравнение двух периодов 2017-2019гг и 2020-2022гг). Кардиоваскулярная терапия и профилактика. 2024;23(1):3874. https://doi.org/10.15829/1728-8800-2024-3874. EDN: NQABHL
For citation:
Samorodskaya I.V., Bubnova M.G., Akulova O.A. Has COVID-19 affected regional mortality from acute coronary artery disease? (comparison of two periods of 2017-2019 and 2020-2022). Cardiovascular Therapy and Prevention. 2024;23(1):3874. (In Russ.) https://doi.org/10.15829/1728-8800-2024-3874. EDN: NQABHL
Введение
Пандемия COVID-19 (COrona VIrus Disease 2019), объявленная 11 марта 2020г, оказала значимое влияние на показатели популяционного здоровья. По данным Всемирной организации здравоохранения (ВОЗ), за несколько месяцев 2020г пандемия COVID-19 унесла жизни 1983867 человек, к концу пандемии (официально завершилась 5 мая 2023г) количество смертей увеличилось более чем в 3 раза и составило 6936790 человек во всем мире1.
Уже из первых наблюдений следовало, что клинические проявления COVID-19 характеризуются вовлечением в процесс сердечно-сосудистой системы, в результате чего возникают тяжелые и фатальные кардиальные осложнения вирусной инфекции [1][2]. Американским колледжем кардиологов, в рамках исследования GBD (Global Burden of CVD Collaboration, Глобальное бремя болезней), представлены данные по смертности от сердечно-сосудистых заболеваний (ССЗ) в различных странах в 2020г по сравнению со средним показателем за предыдущие 5 лет (2015-2019гг). В большинстве стран наблюдалось снижение смертности от ССЗ, но в некоторых случаях было выявлено незначительное или умеренное увеличение смертности. Например, в Эквадоре число смертей от ССЗ увеличилось на ~50%, в Мексике на 35%, в России на 7%, в Японии на 1,5%. Смертность от ССЗ в Швеции в 2020г была на 7,5% ниже, чем в предыдущие годы, в Англии, Уэльсе и Бразилии снижение смертности от ССЗ составило <1% [3].
Исследователи сообщали, что при COVID-19 имеет место непосредственное острое повреждение миокарда (7-40%) [4-6], часто схожее с инфарктом миокарда (ИМ) 2 типа [7]. Wang Z, et al. (2023) высказали предположение, что между COVID-19 и ССЗ может существовать двунаправленная причинно-следственная связь: с одной стороны, лица с ССЗ более восприимчивы к COVID-19, с другой — COVID-19 посредством различных механизмов вызывает ССЗ [8]. Так, на фоне COVID-19 пациенты с установленной ранее хронической ишемической болезнью сердца (ИБС) имеют повышенный риск развития острого коронарного синдрома [9], разрыва атеросклеротической бляшки и тромбоза стента [10]. В то же время, наличие ИБС значительно увеличивает шанс на летальный исход у пациентов с COVID-19 — отношение шансов (ОШ)=3,75, 95% доверительный интервал (ДИ): 2,91-4,82 (р<0,001) [11]. К примеру, в первые 10 мес. пандемии в Нью-Йорке (США) наблюдался значительный относительный рост смертности от ИБС — 2,39, 95% ДИ: 1,39-4,09 [12]. Подобное увеличение смертности от ИБС в США также было отмечено в течение нескольких нед. в 2021г на фоне роста смертности от COVID-19, вызванного дельта-вариантом вируса2.
Информации о показателях смертности населения от острых форм (ОФ) ИБС очень мало, исследователи описывают преимущественно госпитальную летальность от острого ИМ. Так, в Италии зарегистрировано увеличение летальности от ИМ с подъемом ST во время пандемии с 4,1% в 2019г до 13,7% в 2020г [13]. Данные метаанализа (включено 61 исследование с участием 125346 пациентов), в котором сравнивались показатели 2020г с контрольным периодом 2019г, также свидетельствуют об увеличении госпитальной летальности от ИМ без подъема ST в Италии (ОШ=3,71), в Сербии (ОШ=2,15), в Пакистане (ОШ=1,69) [14].
Вместе с тем, относительно позднее (март 2020г) установление критериев диагностики COVID-19 со стороны ВОЗ, различия в используемых методах диагностики и частоте патологоанатомических вскрытий умерших в разных странах, разногласия в экспертных подходах к определению первоначальной причины смерти (ППС) при мультиморбидной патологии, в итоге оказали влияние на показатели смертности населения от отдельных причин. Каждая страна для определения ППС во время пандемии использовала свои критерии установления COVID-19 в качестве ППС, например, в Италии и США, ведется статистика по смертям "с" COVID-19, а не по смертям "от" COVID-19 [15]. В Великобритании в качестве ППС в медицинском свидетельстве о смерти можно было указывать "COVID-19", даже если нет результатов теста, но "перед смертью у пациента были симптомы, типичные для инфекции COVID-19, а результат теста предлагалось сообщить позднее, когда он станет известным"3. В Российской Федерации (РФ) Росстат выделил4 4 группы смертей, связанных с COVID-19: COVID-19 признан основной причиной смерти; COVID-19 предполагается как основная причина, но нужны дополнительные исследования; COVID-19 являлся сопутствующим заболеванием, ускорив смерть пациента; COVID-19 являлся сопутствующим заболеванием, но не повлиял на летальный исход. В настоящее время анализ причин смерти и оценка СПС возможны только по ППС, поскольку в Росстате отсутствует возможность предоставления данных на основании множественных причин смерти.
Несмотря на вышеуказанные проблемы, целью настоящего исследования стала оценка динамики смертности от ОФ ИБС в регионах РФ во время пандемического периода (ПП) COVID-19 в 2020-2022гг и ее сравнение с 2017-2019гг — допандемическим периодом (ДПП).
Материал и методы
Использованы полученные по запросу данные Росстата о среднегодовой численности населения и числе умерших в однолетних возрастных группах по нозологическим формам острой ИБС в 2017-2022гг и от COVID-19 в 2020-2022гг на основе "Краткой номенклатуры причин смерти Росстата" (КНПСР) по 82 регионам РФ. В КНПСР термину "острый" ИМ соответствуют коды I21.0-9 по Международной классификации болезней, травм и причин смерти 10-го пересмотра (МКБ-10): "повторному" ИМ — коды I22.0-9; "другие формы острой ИБС" (ДФО ИБС) — коды I20, I24.1-9, коронавирусная инфекция COVID-19 — коды U07.1 и U07.2. Выполнен анализ показателей смертности от острого (первичного) ИМ, повторного ИМ, всех случаев ИМ (острого и повторного) (как сумма кодов — I21-I22), всех ОФ ИБС (как сумма кодов I21-I22, I20, I24.1-9) и от COVID-19 (как сумма кодов U07.1 и U07.2.). СПС рассчитывались с помощью программного обеспечения (Программа для ЭВМ, № государственной регистрации 216661114) с использованием Европейского стандарта населения (European Standard Population) методом прямой стандартизации на 100 тыс. населения. По каждой из причин (групп причин) смерти для каждого года отдельно (2017-2022гг), ПП (2020-2022гг) и контрольного ДПП (2017-2019гг) вычислены среднерегиональные значения СПС (M), стандартные отклонения (SD), данные представлены как М±SD. Для оценки сравнений СПС использовался непараметрический t-критерий Вилкоксона (значимыми считались различия при р<0,05), для выявления корреляции между СПС от ОФ ИБС и COVID-19 использовался критерий Пирсона (-1<r<1, где r=1 означает идеальную положительную линейную корреляцию, а r=-1 имеет противоположное значение). Расчеты и графический анализ данных проводились на базе пакетов прикладных программ Statistica 6.0, Microsoft Excel и сервиса SSS (Social Science Statistic)5.
Результаты
В таблице 1 представлены среднерегиональные значения СПС от ОФ ИБС на 100 тыс. населения, согласно учетным строкам КНПСР, по ДПП (2017-2019гг) и ПП (2020-2022гг) и их динамика (относительное и абсолютное изменение СПС).
Таблица 1
Среднерегиональные СПС от ОФ ИБС в ДПП (2017-2019гг)
и ПП (2020-2022гг) от COVID-19 (2020-2022гг) на 100 тыс. населения
|
Наименование причины смерти в соответствии с КНПСР |
Код в МКБ-10 |
Среднерегиональный СПС для группы (M±SD) |
Абсолютное изменение СПС |
р |
|
|
2017-2019гг |
2020-2022гг |
||||
|
Острый ИМ |
I21 |
24,00±10,10 |
25,57±11,55 |
1,57±0,98 |
0,1 |
|
Повторный ИМ |
I22 |
7,65±5,42 |
4,80±4,84 |
-2,85±0,46 |
<0,001 |
|
ИМ |
I21-I22 |
31,66±13,60 |
30,38±14,33 |
-1,28±1,26 |
0,3 |
|
ДФО ИБС |
I20, I24.1-9 |
19,58±25,23 |
19,83±26,21 |
0,24±2,31 |
0,9 |
|
Все ОФ ИБС |
I20-I24.9 |
51,24±31,98 |
50,21±33,38 |
-1,03±2,95 |
0,7 |
|
COVID-19 |
U07.1, U07.2 |
– |
118,19±83,74 |
– |
– |
Примечание: р — уровень значимости различий в сравниваемые периоды,
ДПП — допандемический период,
ДФО ИБС — другие формы ишемической болезни сердца,
ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда,
КНПСР — "Краткая номенклатура причин смерти Росстата",
МКБ-10 — Международная классификация болезней,
травм и причин смерти 10-го пересмотра,
ОФ — острые формы, ПП — пандемический период,
СПС — стандартизованный показатель смертности,
COVID-19 — COrona VIrus Disease 2019 (коронавирусная инфекция 2019г).
Выявлено статистически незначимое (р=0,7) снижение среднерегионального СПС (на 100 тыс. населения) от суммы всех ОФ ИБС — с 51,24±31,98 до 50,21±33,38 в ПП по сравнению с ДПП. Среднее за 3 года значение СПС от суммы всех ОФ ИБС увеличилось в 33 субъектах РФ (максимум в Кемеровской области СПС в ДПП 68,07 на 100 тыс. населения, а в ПП — 97,19), а в 49 субъектах — уменьшилось (наибольшее снижение в Чеченской Республике в ДПП СПС составил 37,11 на 100 тыс. населения, а в ПП — 16,18). Однако если рассматривать динамику СПС как изменение каждого из 3-х показателей отдельно (от острого ИМ, повторного ИМ и ДФО ИБС), то только в 15 субъектах отмечено снижение всех трех СПС (Астраханская, Владимирская, Калужская, Ленинградская, Новосибирская, Омская, Саратовская, Сахалинская, Тамбовская области; Республики: Мордовия, Северная Осетия — Алания, Дагестан, Татарстан, Удмуртская, Чеченская, Кабардино-Балкарская; Краснодарский край, Севастополь). По отдельным формам острой ИБС в субъектах РФ отмечена вариативная динамика. Например, из 33 субъектов, в которых отмечено увеличение СПС от суммы всех ОФ ИБС, только в 2-х субъектах регистрировалось увеличение всех 3-х показателей (Липецкая область и Республика Ингушетия). Еще в 2-х регионах (Амурская область и Республика Коми) отмечено увеличение СПС от острого ИМ и повторного ИМ и одновременное снижение от ДФО ИБС, в итоге — зарегистрировано увеличение СПС от всех форм острой ИБС. Среди 49 субъектов РФ, в которых отмечено снижение СПС от суммы всех ОФ ИБС в ПП по сравнению с ДПП, только в 18 — отмечалось снижение СПС от каждой из 3-х форм острой ИБС в отдельности; в остальных регионах снижение СПС от суммы всех ОФ ИБС обусловлено преимущественным снижением СПС одной из форм ИБС на фоне роста ДФО ИБС.
Аналогичные изменения СПС наблюдались от ИМ (сумма острого и повторного) (таблица 1). СПС в ПП по сравнению с ДПП от острого ИМ увеличился в 49 регионах и уменьшился в 33. В то же время СПС от повторного ИМ увеличился только в 7 регионах и, соответственно, уменьшился в 75 регионах. В 4-х субъектах отмечен рост СПС как от острого, так и от повторного ИМ; в 30 регионах отмечено снижение СПС как от острого, так и повторного ИМ, в 3-х регионах отмечено снижение СПС от острого ИМ и рост от повторного ИМ. В остальных 45 субъектах имел место рост СПС от острого ИМ и снижение от повторного ИМ. В целом, СПС от ИМ (острого и повторного) увеличился в 28 регионах и уменьшился в 54-х.
От ДФО ИБС в 38 регионах СПС в ПП увеличился по сравнению с ДПП и, соответственно, в 42 уменьшился. В наименьшей степени изменились среднерегиональные значения от острого ИМ: максимум в Рязанской области (на 36%, с 22,65 до 35,82 на 100 тыс. населения), минимум — уменьшение СПС на 12% в Чукотском АО (с 44,25 до 31,88 на 100 тыс. населения). Более выраженная вариабельность динамики СПС между регионами отмечалась от повторного ИМ и ДФ ОИБС (таблица 1). Так, в Курганской области СПС от ДФО ИБС уменьшился в ПП на 99% (с 111,39 до 1,63 на 100 тыс. населения), в Республике Татарстан СПС от повторного ИМ снизился на 82% (с 8,55 до 1,55 на 100 тыс. населения). Максимальный прирост СПС от повторного ИМ в ПП отмечен в Республике Ингушетия (на 160% с 0,1 до 0,26 на 100 тыс. населения), от ДФО ИБС — в Липецкой области (на 313% с 3,24 до 13,41 на 100 тыс. населения).
Структура всех ОФ ИБС (таблица 2) почти не изменилась: доля ИМ в ДПП и в ПП в среднем составила ~70%, а доля ДФО ИБС ~ треть. И если доля ИМ в структуре смертности практически не изменилась, то доля повторного ИМ в структуре всех ИМ в ПП по сравнению с ДПП уменьшилась на треть — с 22,71±10,30 до 14,41±9,83% (р<0,001). Распределение долей ДФО ИБС значительно варьировало от региона к региону как в ДПП, так и ПП. Максимальная доля смертей от ДФО ИБС зарегистрирована в Республике Ингушетия >80% в оба периода (на фоне минимальной доли смертей от ИМ), а минимальная — в Кировской области — 0% в ПП.
Таблица 2
Среднерегиональная доля некоторых форм
в структуре острой ИБС в ДПП (2017-2019гг) и ПП (2020-2022гг)
|
Доля определенной причины смерти в соответствии с КНПСР |
Период наблюдения |
р |
|
|
2017-2019гг |
2020-2022гг |
||
|
% (M±σ) ИМ от ОФ ИБС |
69,28±20,09 |
68,90±21,39 |
0,8 |
|
% (M±σ) ДФО ИБС от ОФ ИБС |
30,72±20,09 |
31,10±21,39 |
0,8 |
|
% (M±σ) повторных ИМ в структуре ИМ |
22,71±10,30 |
14,41 ±9,83 |
<0,0001 |
Примечание: р — уровень значимости различий в сравниваемые периоды,
ДПП — допандемический период,
ДФО ИБС — другие формы ишемической болезни сердца,
ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда,
КНПСР — "Краткая номенклатура причин смерти Росстата",
ОФ — острые формы, ПП — пандемический период.
Максимальные и минимальные показатели СПС от всех ОФ ИБС существенно не различались в ДПП и ПП (таблица 3). Максимальный СПС от острого ИМ в ДПП был в ~3 раза выше среднерегионального и регистрировался в Магаданской области (76,84 на 100 тыс. населения, здесь и далее), в ПП — в Забайкальском округе (67,81), минимальный СПС от острого ИМ в ДПП отмечен в Республике Ингушетия (5,25), в ПП — в Карачаево-Черкесской Республике (4,73). Максимальный СПС от повторного ИМ в ДПП установлен в Приморском крае (26,83), в ПП — в Магаданской области (27,46). Не регистрировалось случаев повторного ИМ в ДПП в Республике Ингушетия (0), в ПП — в 7 субъектах РФ (в Белгородской, Волгоградской, Кировской областях, а также в Республиках Ингушетия и Хакасия, в Севастополе и Чукотском автономном округе). Максимальный СПС от ДФО ИБС в ДПП регистрировался в Красноярском крае (169,16), в ПП — здесь же (170,36); минимальный СПС в ДПП — в Сахалинской области (0,17), в ПП — не отмечено случаев смерти от ДФО ИБС в Кировской области. Соотношение максимального СПС от ДФО ИБС к минимальному СПС в ДПП составляло 995, что в ~50 раз превышает таковой показатель по группе "все ОФ ИБС" (таблица 3). Соотношение максимального к минимальному СПС от ДФО ИБС в ПП (170,36/0) очень близко к соотношению в ДПП, при этом точное значение не вычислялось, согласно математическому правилу деления на ноль.
Таблица 3
Максимальные и минимальные показатели смертности от ОФ ИБС
в ДПП (2017-2019гг) и ПП (2020-2022гг) от COVID-19 (2020-2022гг)
в РФ (на 100 тыс. населения)
|
Наименование причины смерти в соответствии с КНПСР |
Код в МКБ-10 |
Максимальный СПС |
Минимальный СПС |
Соотношение макс/мин |
|||
|
2017-2019гг |
2020-2022гг |
2017-2019гг |
2020-2022гг |
2017-2019гг |
2020-2022гг |
||
|
Острый ИМ |
I21 |
76,84 |
67,81 |
5,25 |
4,73 |
14,64 |
14,34 |
|
Повторный ИМ |
I22 |
26,83 |
27,46 |
0 |
0 |
28,83 |
27,46 |
|
ИМ |
I21-I22 |
100,71 |
78,09 |
5,54 |
5,46 |
18,18 |
14,3 |
|
ДФО ИБС |
I20, I24.1-9 |
169,16 |
170,36 |
0,17 |
0 |
995 |
– |
|
Все ОФ ИБС |
I20-I24.9 |
222,72 |
226,13 |
10,27 |
9,18 |
21,69 |
24,63 |
|
COVID-19 |
U07.1, U07.2 |
– |
350,54 |
– |
4,9 |
– |
71,54 |
Примечание: ДПП — допандемический период,
ДФО ИБС — другие формы ишемической болезни сердца,
ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда,
КНПСР — "Краткая номенклатура причин смерти Росстата",
МКБ-10 — Международная классификация болезней,
травм и причин смерти десятого пересмотра,
макс/мин — соотношение максимального и минимального СПС,
ОФ — острые формы, СПС — стандартизованный показатель смертности,
COVID-19 — COrona VIrus Disease 2019 (коронавирусная инфекция 2019г).
Тренды региональных СПС от ОФ ИБС в 2017-2019гг и 2020-2022гг, соответственно, представлены на рисунке 1. Прослеживается относительная стабильность СПС от острого ИМ и от ДФО ИБС и снижение большинства региональных СПС от повторного ИМ, формирующих общероссийскую тенденцию. Не выявлено корреляционной взаимосвязи между СПС от COVID-19 и СПС от ОФ ИБС (r=0,036; р=0,75) как от суммы всех трех ОФ ИБС, так и каждой в отдельности (от острого ИМ и COVID-19 r=-0,026; р=0,81; повторного ИМ и COVID-19 r=0,15; р=0,17 и от ДФО ИБС и COVID-19 r=0,034; р=0,76).
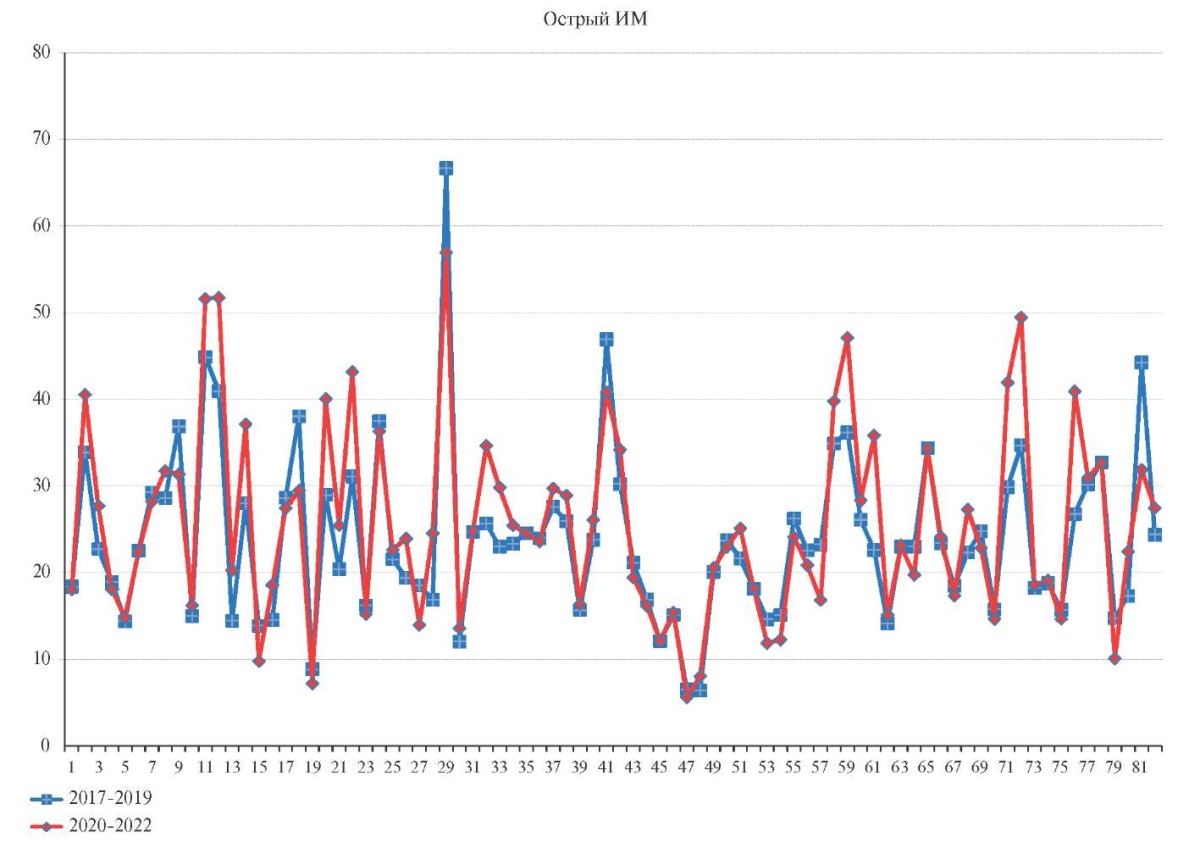
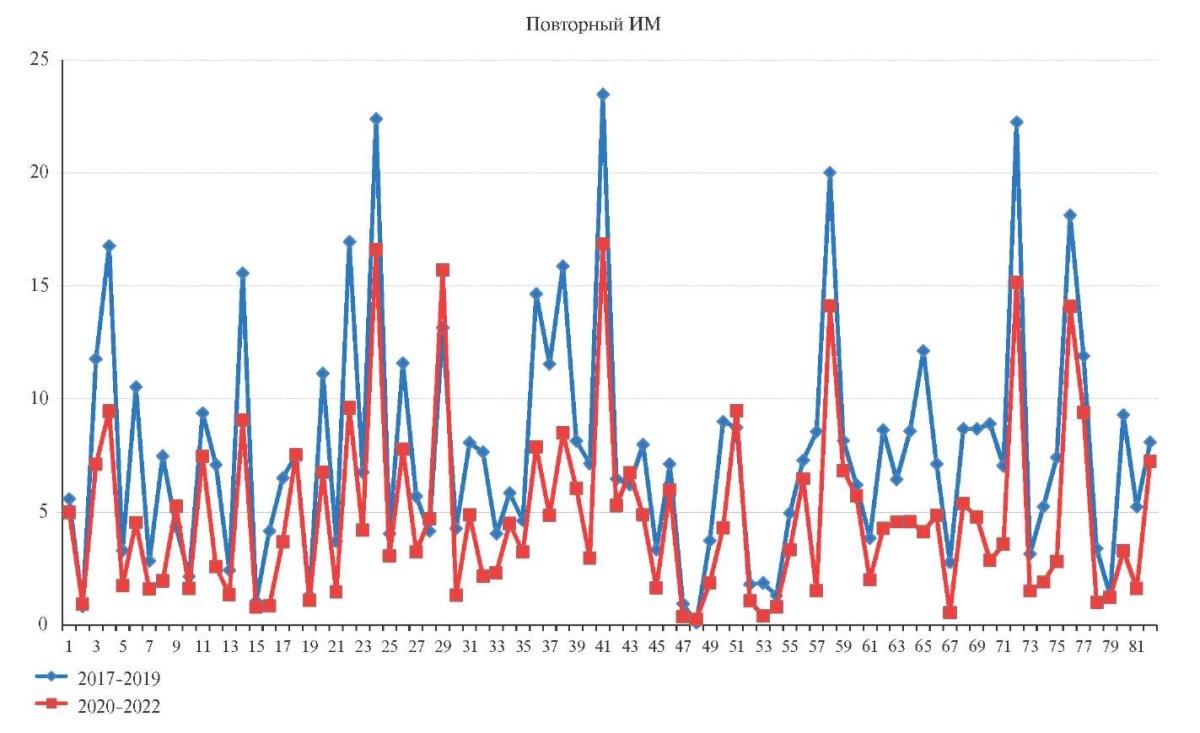

Рис. 1 Показатели смертности от ОФ ИБС в субъектах РФ
в ДПП (2017-2019гг) и ПП (2020-2022гг)
(СПС на 100 тыс. населения).
Примечание: ДПП — допандемический период,
ДФО ИБС — другие формы острой ишемической болезни сердца,
ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда,
ОФ — острые формы, ПП — пандемический период,
СПС — стандартизованный показатель смертности.
Каждая точка представляет собой один региональный СПС от причины,
обозначенной в названии диаграммы,
с цветом, соответствующим определенному периоду:
красный — ПП (2020-2022гг), синий — ДПП (2017-2019гг).
Линии, соединяющие точки, определяют тренд вариабельности СПС
в определенный период.
Горизонтальные пунктирные линии обозначают среднерегиональный СПС с цветом,
обозначающим соответствующий период.
Ось ординат — СПС на 100 тыс. населения, Ось абсцисс — субъекты РФ,
согласно порядковому номеру в нижеследующей таблице Росстата:
|
1 |
Алтайский край |
42 |
Псковская область |
|
2 |
Амурская область |
43 |
Республика Адыгея (Адыгея) |
|
3 |
Архангельская область |
44 |
Республика Алтай |
|
4 |
Астраханская область |
45 |
Республика Башкортостан |
|
5 |
Белгородская область |
46 |
Республика Бурятия |
|
6 |
Брянская область |
47 |
Республика Дагестан |
|
7 |
Владимирская область |
48 |
Республика Ингушетия |
|
8 |
Волгоградская область |
49 |
Республика Калмыкия |
|
9 |
Вологодская область |
50 |
Республика Карелия |
|
10 |
Воронежская область |
51 |
Республика Коми |
|
11 |
Еврейская автономная область |
52 |
Республика Крым |
|
12 |
Забайкальский край |
53 |
Республика Марий Эл |
|
13 |
Ивановская область |
54 |
Республика Мордовия |
|
14 |
Иркутская область |
55 |
Республика Саха (Якутия) |
|
15 |
Кабардино-Балкарская Республика |
56 |
Республика Северная Осетия — Алания |
|
16 |
Калининградская область |
57 |
Республика Татарстан (Татарстан) |
|
17 |
Калужская область |
58 |
Республика Тыва |
|
18 |
Камчатская область |
59 |
Республика Хакасия |
|
19 |
Карачаево-Черкесская Республика |
60 |
Ростовская область |
|
20 |
Кемеровская область |
61 |
Рязанская область |
|
21 |
Кировская область |
62 |
Самарская область |
|
22 |
Костромская область |
63 |
Санкт-Петербург |
|
23 |
Краснодарский край |
64 |
Саратовская область |
|
24 |
Красноярский край |
65 |
Сахалинская область |
|
25 |
Курганская область |
66 |
Свердловская область |
|
26 |
Курская область |
67 |
Севастополь |
|
27 |
Ленинградская область |
68 |
Смоленская область |
|
28 |
Липецкая область |
69 |
Ставропольский край |
|
29 |
Магаданская область |
70 |
Тамбовская область |
|
30 |
Москва |
71 |
Тверская область |
|
31 |
Московская область |
72 |
Томская область |
|
32 |
Мурманская область |
73 |
Тульская область |
|
33 |
Нижегородская область |
74 |
Тюменская область |
|
34 |
Новгородская область |
75 |
Удмуртская Республика |
|
35 |
Новосибирская область |
76 |
Ульяновская область |
|
36 |
Омская область |
77 |
Хабаровский край |
|
37 |
Оренбургская область |
78 |
Челябинская область |
|
38 |
Орловская область |
79 |
Чеченская Республика |
|
39 |
Пензенская область |
80 |
Чувашская Республика — Чувашия |
|
40 |
Пермский край |
81 |
Чукотский автономный округ |
|
41 |
Приморский край |
82 |
Ярославская область |
Обсуждение
Полученные данные свидетельствуют о минимальной динамике показателей смертности от ОФ ИБС в пандемический период, по сравнению с "допандемическим" периодом. Несмотря на мультифокальное влияние COVID-19 на сердечно-сосудистую систему, во многих странах мира не только не было отмечено увеличения сердечно-сосудистой смертности [4], но напротив, регистрировалось снижение этого показателя [3]. Одним из факторов данного явления, вероятно, является и сама методика определения и учета причин смерти, недостаточно адаптированная для оценки комплексных причин смерти, что наблюдалось во время пандемии. Проблема выбора ППС при наличии ИБС (в т.ч. ИМ) существовала и до пандемии COVID-19, но пандемия обострила ситуацию; в ходе нее неоднократно менялись рекомендации по внесению данных в медицинское свидетельство о смерти и критериев ППС от COVID-19, что, вероятно, оказало свое влияние на показатели смертности, как от COVID-19, так и от других причин смерти на национальных (каждая страна вносила свои коррективы в методические рекомендации ВОЗ) и региональных уровнях.
Не исключено, что некоторые случаи смерти от ИБС могли быть классифицированы как смерти от COVID-19, поглотившие неопределенный пул смертей от ОФ ИБС, особенно от ИМ. В "Методических рекомендациях по кодированию и выбору основного состояния в статистике заболеваемости и первоначальной причины в статистике смертности, связанных с COVID-19", версия 2 (02.07.2021), приводится несколько примеров выбора ППС в медицинском свидетельстве о смерти. Один из них следующий: "У пациента с COVID-19, осложненного, например, пневмонией и отеком легкого, развивается острый ИМ. В таких случаях, в соответствии с правилом МКБ-10, первоначальной причиной следует выбирать COVID-19"6.
Нередки случаи, когда у пациента развивается ИМ 2 типа, часто осложняющий COVID-19 [7], или протекает типичный ИМ 1-го типа на фоне длительно существующей ИБС, при этом одновременно регистрируется COVID-19 в легкой или тяжелой форме. При тяжелом течении как ИМ, так и COVID-19, оба заболевания являются конкурирующими, каждое из которых может быть причиной смерти. И такие ситуации не предусмотрены ни правилами МКБ-10, ни последующими методическими рекомендациями. Следует отметить, что, несмотря на существующие "универсальные критерии ИМ", созданные для обеспечения единообразия и точности установления клинического диагноза, на практике не всегда однозначно можно идентифицировать соответствующую форму ИМ, а в МКБ-10 не предусмотрено соответствующих кодов [16]. ИМ 2 типа является наиболее гетерогенным и полиэтиологичным, поэтому основным препятствием в постановке диагноза служит отсутствие единых оперативных диагностических критериев, которые можно было бы применять с высокой воспроизводимостью. Lindahl B, Mills NL (2023) высказали мнение о необходимости нового консенсуса и предложили для обсуждения новые критерии ИМ, которые позволят устранить ряд диагностических неопределенностей и решить проблемы с его кодированием [16].
К спорным вопросам классификации и кодирования было приковано внимание с первого пандемического года. Так, "теневая" сторона высокой смертности от COVID-19 обсуждалась на страницах JAMA ("Журнал Американской медицинской ассоциации") в контексте того, что получение доходов больницами зависит от количества смертельных случаев от COVID-19, поэтому количество свидетельств о смерти с ППС от COVID-19 могут значительно превышать реальные цифры смертности в стационаре7. Hart JD, et al. (2020) предлагали преодолевать спорные вопросы кодирования путем внедрения новых стратегий, включающих обучение инструкторов, занимающихся статистикой здравоохранения, непосредственное обучение врачей и онлайн-тренинги [17].
Еще одна причина, по которой часть случаев смерти от ИБС, возможно, не были учтены — это снижение обращаемости в медицинские учреждения по основному хроническому заболеванию. Как свидетельствуют результаты исследований, в период COVID-19 многие пациенты, которым требовались госпитализации, избегали обращений в связи с боязнью заражений и вынужденных изоляций. К потенциальным причинам снижений числа госпитализаций с ИМ исследователи относят отказ от медицинской помощи из-за социального дистанцирования, гиподиагностику ИМ и конкурирующий риск с приобретением и тяжестью COVID-19 [18].
Вероятно, все вышеизложенные факторы имели влияние на результаты проведенного исследования. Выявленное статистически значимое снижение СПС от повторного ИМ в РФ в ПП, вероятно, связано с многогранными сложностями кодирования случаев смерти, а не с числом смертей как таковых. Кроме того, в некоторых регионах РФ до сих пор при кодировании ППС от ИМ выделяют "острый — первичный" ИМ и повторный ИМ, в то время как в других регионах следуют модификации правил МКБ-10, в которых указывается, что в случае смерти от ИМ необходимо использовать только код группы I21.-. Поэтому обнаруженное снижение СПС от повторного ИМ в ПП вполне может быть обусловлено изменением подходов к кодированию ИМ. Именно об этом, с нашей точки зрения, свидетельствует тот факт, что на фоне снижения СПС от повторного ИМ в 45 регионах РФ одновременно отмечен рост СПС от острого ИМ. Вероятнее всего, в этих регионах придерживаются правила МКБ-10 и случаи смерти на фоне повторного ИМ (сюда же входят и случаи третьего, четвертого ИМ) (I22.-) учитываются кодом группы I21.-. Как мы уже писали ранее, различия между странами в смертности от ИМ — это часто вопросы интерпретации диагностических критериев и кодирования [19].
Заключение
Среднерегиональные СПС от ОФ ИБС во время пандемии COVID-19 (2020-2022гг) статистически значимо не изменились по сравнению с ДПП (2017-2019гг). Исключением явилось снижение СПС от повторного ИМ, обусловленное совокупностью факторов. Полученные результаты могут быть косвенным свидетельством того, что в периоды пандемии при выборе ППС "предпочтение" будет отдаваться наиболее опасному, с точки зрения общественного здоровья, заболеванию (в частности, COVID-19), путем игнорирования других опасных для конкретного пациента болезней. Оценка причин смерти на фоне мультиморбидной патологии требует пересмотра концепции МКБ, согласно которой, в качестве причины смерти учитывается только одно заболевание.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1. https://covid19.who.int/WHO-COVID-19-global-data.csv.
2. Centers for Disease Control and Prevention. Excess deaths associated with COVID-19. January 5, 2022. Accessed January 8, 2022.
3. https://www.england.nhs.uk/coronavirus/documents/coronavirus-act-excess-death-provisions-information-and-guidance-for-medical-practitioners).
4. https://www.rospotrebnadzor.ru/region/korono_virus/epid.php.
5. https://www.socscistatistics.com.
6. https://static0.minzdrav.gov.ru/system/attachments/attaches/000/057/366/original/020702021_MR_COD_v2.pdf.
7. The Importance of Proper Death Certification During the COVID-19 Pandemic | Pathology and Laboratory Medicine | JAMA | JAMA Network.
Список литературы
1. Kole C, Stefanou E, Karvelas N, et al. Acute and Post-Acute COVID-19 Cardiovascular Complications: A Comprehensive Review. Cardiovasc Drugs Ther. 2023;20:1-16. doi:10.1007/s10557-023-07465-w.
2. Canalella A, Vitale E, Vella F, et al. How the Heart Was Involved in COVID-19 during the First Pandemic Phase: A Review. Epidemio-logia (Basel). 2021;22;2(1):124-39. doi:10.3390/epidemiologia2010011.
3. Roth G, Vaduganathan M, Mensah G, et al. Impact of the COVID-19 Pandemic on Cardiovascular Health in 2020. J Am Coll Cardiol. 2022;80(6)631-40. doi:10.1016/j.jacc.2022.06.008.
4. Guo H, Shen Y, Wu N, et al. Myocardial injury in severe and critical coronavirus disease 2019 patients. J Card Surg. 2021;36(1):82-8. doi:10.1111/jocs.15164.
5. Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395:497-506. doi:10.1016/S0140-6736(20)30183-5.
6. Li B, Yang J, Zhao F, et al. Prevalence and impact of cardiovascular metabolic diseases on COVID-19 in China. Clin Res Cardiol. 2020;109:531-38. doi:10.1007/s00392-020-01626-9.
7. Liu PP, Blet A, Smyth D, et al. The Science Underlying COVID-19: Implications for the Cardiovascular System. Circulation. 2020;142(1):68-78. doi:10.1161/CIRCULATIONAHA.120.047549.
8. Wang Z, Tang M, Luan X, et al. Editorial: What do we know about COVID-19 implications for cardiovascular disease? Front Cardiovasc Med. 2023;10:1125655. doi:10.3389/fcvm.2023.1125655.
9. Bonow RO, Fonarow GC, O'Gara PT, et al. Association of Coronavirus Disease 2019 (COVID-19) With Myocardial Injury and Mortality. JAMA Cardiol. 2020;5(7):751-3. doi:10.1001/jamacardio.2020.1105.
10. Xiong TY, Redwood S, Prendergast B, et al. Coronaviruses and the cardiovascular system: acute and long-term implications. Eur Heart J. 2020;41(19):1798-800. doi:10.1093/eurheartj/ehaa231.
11. Liang C, Zhang W, Li S, et al. Coronary heart disease and COVID-19: A meta-analysis. Med Clin (Barc). 2021;156(11):547-54. doi:10.1016/j.medcli.2020.12.017.
12. Wadhera RK, Shen C, Gondi S, et al. Cardiovascular deaths during the COVID-19 pandemic in the United States. J Am Coll Cardiol. 2021;77:2:159-69. doi:10.1016/j.jacc.2020.10.055.
13. De Rosa S, Spaccarotella C, Basso C, et al. Reduction of hospitalizations for myocardial infarction in Italy in the COVID-19 era. Eur Heart J. 2020;41(22):2083-8. doi:10.1093/eurheartj/ehaa409.
14. Altobelli E, Angeletti PM, Marzi F, et al. Impact of SARS-CoV-2 Outbreak on Emergency Department Presentation and Prognosis of Patients with Acute Myocardial Infarction: A Systematic Review and Updated Meta-Analysis. J Clin Med. 2022;11(9):2323. doi:10.3390/jcm11092323.
15. Данилова И.А. Заболеваемость и смертность от COVID-19. Проблема сопоставимости данных. Демографическое обозрение. 2020;7(1):6-26. doi:10.17323/demreview.v7i1.10818.
16. Lindahl B, Mills NL. A new clinical classification of acute myocardial infarction. Nat Med. 2023;29(9):2200-5. doi:10.1038/s41591-023-02513-2.
17. Hart JD, Sorchik R, Bo KS, et al. Improving medical certification of cause of death: effective strategies and approaches based on experiences from the Data for Health Initiative. BMC Med. 2020;18(1):74. doi:10.1186/s12916-020-01519-8.
18. Romaguera R, Ribera A, Guell-Viaplana F, et al. Decrease in ST-segment elevation myocardial infarction admissions in Catalonia during the COVID-19 pandemic. Rev Esp Cardiol (Engl Ed). 2020; 73(9):778-80. doi:10.1016/j.rec.2020.06.001.
19. Самородская И. В., Бубнова М.Г., Акулова О.А. и др. Показатели мужской и женской смертности от острых форм ишемической болезни сердца в пятилетних возрастных группах в Российской Федерации: о чем говорят цифры? Кардиоваскулярная терапия и профилактика. 2022;21(12):3460. doi:10.15829/1728-8800-2022-3460.
Об авторах
И. В. СамородскаяРоссия
Самородская Ирина Владимировна — д.м.н., профессор, г.н.с.
Москва
М. Г. Бубнова
Россия
Бубнова Марина Геннадьевна — д.м.н., профессор, руководитель отдела реабилитации и вторичной профилактики сердечно- сосудистых заболеваний.
Москва
О. А. Акулова
Россия
Акулова Оксана Александровна — к.м.н., врач-кардиолог.
Курган
Дополнительные файлы
Что известно о предмете исследования?
- До 2019г в субъектах Российской Федерации отмечалась тенденция к снижению смертности от острых форм ишемической болезни сердца (ИБС).
- Во время пандемии COVID-19 в ряде стран наблюдалось снижение смертности от болезней системы кровообращения, в то время как в других выявлено увеличение этого показателя.
Что добавляют результаты исследования?
- В России выявлена значительная региональная вариабельность динамики стандартизованного показателя смертности (СПС) от острых форм ИБС без значимого изменения среднерегионального значения СПС за период пандемии COVID-19.
- На величину СПС от отдельных форм ИБС могли оказать влияние подходы к кодированию причины смерти.
- Оценка причин смерти на основании одного кода Международной классификации болезней, травм и причин смерти 10-го пересмотра при наличии коморбидности приводит к искажению вклада болезней в структуру смертности.
Рецензия
Для цитирования:
Самородская И.В., Бубнова М.Г., Акулова О.А. Повлиял ли COVID-19 на региональную смертность от острых форм ишемической болезни сердца? (сравнение двух периодов 2017-2019гг и 2020-2022гг). Кардиоваскулярная терапия и профилактика. 2024;23(1):3874. https://doi.org/10.15829/1728-8800-2024-3874. EDN: NQABHL
For citation:
Samorodskaya I.V., Bubnova M.G., Akulova O.A. Has COVID-19 affected regional mortality from acute coronary artery disease? (comparison of two periods of 2017-2019 and 2020-2022). Cardiovascular Therapy and Prevention. 2024;23(1):3874. (In Russ.) https://doi.org/10.15829/1728-8800-2024-3874. EDN: NQABHL
JATS XML

























































