Перейти к:
Вазоспастическая стенокардия с переходом в острый коронарный синдром и инфаркт миокарда (клинический случай)
https://doi.org/10.15829/1728-8800-2024-3951
Аннотация
Введение. Одной из причин стенокардии при интактных коронарных артериях может быть вазоспазм. Несмотря на отсутствие стенозирующего поражения, вазоспастическая стенокардия характеризуется рецидивирующим течением, может прогрессировать в инфаркт миокарда (ИМ) и вызывать развитие жизнеугрожающих аритмий.
Краткое описание. Представлен клинический случай вазоспастической стенокардии у мужчины 69 лет, подтвержденной результатами суточного мониторирования электрокардиограммы. Длительно существующий вазоспазм сначала привел к развитию острого коронарного синдрома 11.11.2022г без повреждения миокарда. Рекомендована стандартная терапия. В назначениях антагонисты кальция отсутствовали. Затем 23.12.2022г появились частые и более продолжительные приступы стенокардии с обширной иррадиацией, одышка. 29.12.2022г развился острый ИМ. Оба сердечно-сосудистых события были обусловлены вазоспазмом в бассейне правой коронарной артерии.
Обсуждение. В настоящее время точных сведений о частоте вазоспастической стенокардии в России нет. Отсутствуют окончательные рекомендации относительно целесообразности использования эндоваскулярного вмешательства. Обычно предлагается прием высоких доз блокаторов кальциевых каналов. При недостаточном эффекте монотерапии целесообразно использовать одномоментно дигидропиридиновые и недигидропиридиновые антагонисты кальция или добавить нитраты длительного действия. В качестве препаратов второй линии используют никорандил. Доказан положительный эффект статинов. Однако до конца решить проблему повторяющихся ИМ на фоне вазоспазма решить не удалось. Представленный клинический случай подчеркивает рецидивирующий характер течения заболевания и важность подбора оптимальной терапии, направленной на предупреждение вазоспазма с целью снижения опасности повреждения миокарда у этой сложной категории пациентов.
Ключевые слова
Для цитирования:
Чепурненко С.А., Шавкута Г.В., Чепурненко М.С. Вазоспастическая стенокардия с переходом в острый коронарный синдром и инфаркт миокарда (клинический случай). Кардиоваскулярная терапия и профилактика. 2024;23(4):3951. https://doi.org/10.15829/1728-8800-2024-3951
For citation:
Chepurnenko S.A., Shavkuta G.V., Chepurnenko M.S. Vasospastic angina followed by acute coronary syndrome and myocardial infarction: a case report. Cardiovascular Therapy and Prevention. 2024;23(4):3951. (In Russ.) https://doi.org/10.15829/1728-8800-2024-3951
Введение
По данным статистики, в России ежегодное выполнение коронарографий (КГ) достигает 500 тыс. Однако необходимость в реваскуляризации миокарда возникает только в половине случаев [1]. При интактных коронарных артериях (КА) стенокардия носит вазоспастический характер и/или обусловлена микрососудистым поражением [2]. В настоящее время точных сведений о частоте встречаемости вазоспастической стенокардии (ВС) в России нет [3]. Между тем ВС характеризуется рецидивирующим течением, может приводить к инфаркту миокарда (ИМ) и вызывать развитие жизнеугрожающих аритмий [4, 5].
Клинический случай
Информация о пациенте
Рассмотрим клинический пример негативного последствия длительного вазоспазма. Мужчина 69 лет, пенсионер, по профессии работник культуры, проживает в городе, не курил и не курит, ведет малоподвижный образ жизни; обратился на прием к кардиологу 11.11.2022г с жалобами на сжимающие боли за грудиной с иррадиацией в область шеи, без связи с нагрузкой, преимущественно в ночное время, длительностью до 1-5 мин, периодическое повышение артериального давления (АД) до 175/100 мм рт.ст. (таблица 1).
Результаты физикального осмотра
По результатам объективного осмотра частота сердечных сокращений 78 уд./мин, АД 162/102 мм рт.ст., рост 171 см, вес 87 кг, индекс массы тела 29,75 кг/м2 (избыточный вес). Других особенностей не обнаружено. Дистанция, проходимая пациентом за 6 мин, 601 м.
Предварительный диагноз
Основное заболевание: ишемическая болезнь сердца. Стенокардия напряжения?
Фоновое: Гипертоническая болезнь III стадии, неконтролируемая, степень 2, сердечно-сосудистый риск 3 (высокий), целевой уровень АД <130/80 мм рт.ст.
Осложнения: Хроническая сердечная недостаточность 0 функциональный класс 0.
Временнáя шкала
Временнáя шкала представлена в таблице 1.
Диагностическая оценка
На приеме у кардиолога обращало на себя внимание наличие у пациента атипичного болевого синдрома. Боль носила сжимающий характер с иррадиацией в область шеи, длительностью до 1-5 мин, что характерно для приступов стенокардии. Однако связи с нагрузкой не отмечалось. Преимущественно она возникала ночью во время сна. Изменения на электрокардиограмме (ЭКГ) в виде выраженного подъема сегмента ST-T во II, III, avf и реципрокной депрессии ST-T в I, avl, v1-v6 в сочетании с клинической симптоматикой были расценены как ИМ с подъемом сегмента ST-T. Осуществлена неотложная госпитализация. Выполнен системный тромболизис. Однако в лабораторных анализах изменения, характерные для повреждения миокарда, отсутствовали. На ЭКГ в динамике сегмент ST-T вернулся к изолинии. Улучшение состояния пациента было расценено как результат успешного тромболизиса. Диагноз острый ИМ был изменен на острый коронарный синдром (ОКС). Предположений о вазоспазме, как причине ОКС не возникло. Поэтому назначен бисопролол и отсутствовали антагонисты кальция. В дальнейшем наблюдался рецидив заболевания с развитием ИМ в бассейне правой КА (ПКА). Повреждение миокарда было подтверждено изменениями в общем анализе крови, повышением уровней тропонина и миоглобина и кардиоспецифических ферментов. На ЭКГ в динамике сформировался патологический зубец Q.
Клинический диагноз
Основное заболевание: Острый нижнебоковой ИМ с подъемом сегмента ST-T с патологическим Q от 30.12.2022г.
Фоновое: Гипертоническая болезнь III стадии, неконтролируемая, степень 2, сердечно-сосудистый риск 4 (очень высокий), целевой уровень АД <130/80 мм рт.ст.
Осложнения острой сердечно-сосудистой недостаточности II (Killip). Нарушение ритма сердца по типу преходящей желудочковой экстрасистолии.
Дифференциальная диагностика
Причиной ОКС и острого ИМ могло быть атеросклеротическое поражение КА. Однако по результатам КГ обнаружен гемодинамически незначимый стеноз в устье ПКА до 30%. Еще одной причиной мог быть тромбоз ПКА, успешно растворенный в результате системного введения фортелизина. Однако в анализе коагулограммы признаки гиперкоагуляции отсутствовали. Содержание тромбоцитов также находилось в пределах нормы. Таким образом, наиболее вероятной является версия, что причиной ОКС и острого ИМ был взоспазм ПКА. В пользу этой версии свидетельствует атипичный характер боли, отсутствие связи с физической нагрузкой, преимущественно ночные эпизоды. Кроме того, при холтеровском мониторировании ЭКГ в отдаленном постинфарктном периоде продолжали регистрироваться эпизоды преходящего подъема сегмента ST-T, также преимущественно в ночное время. Инструментально подтвержденный спазм ПКА по данным КГ в обоих случаях также служит аргументом в пользу вазоспастического генеза перенесенных пациентом сердечно-сосудистых событий. В результате терапия была изменена, добавлена комбинация антагонистов кальция, исключен бисопролол.
Медицинские вмешательства
Системный тромболизис фортелизином 11.11.2022г и 30.12.2022г. КГ 12.11.2022г и 01.01.2023г. Лекарственная терапия — клопидогрел 75 мг, кишечнорастворимая форма ацетилсалициловой кислоты 100 мг, дилтиазем ретард 180 мг, периндоприл 5 мг, аторвастатин 40 мг, омепразол 20 мг, амлодипин 10 мг.
Динамика и исходы
Динамика положительная.
Таблица 1
Временнáя шкала
|
2016г |
Впервые обнаружил повышенное АД. Начал принимать антигипертензивную терапию. |
|
С 2021г |
Появились редкие умеренные давящие боли в грудной клетке, ощущение нехватки воздуха длительностью 1-2 мин, проходящие самостоятельно, без четкой связи с нагрузкой. |
|
11.11.2022г |
Ухудшение состояния с 8:00 ч, когда появились давящие боли за грудиной, одышка в покое, потливость, резкая слабость. Обратился к кардиологу на прием. На ЭКГ: выраженный подъем сегмента ST-T во II, III, avf. Реципрокная депрессия ST-T в I, avl, v1-v6. Госпитализирован в кардиологическое отделение больницы скорой медицинской помощи по месту жительства. По результатам анализов (нормальные значения представлены в скобках): миоглобин <20 (<80) нг/мл. Тропонин <0,5 (<0,5) нг/мл, АЛТ 30 (<45) ед./л, АСТ 30 (<35) ед./л, креатинфосфокиназа МВ фракция 13 (0-24) ед/л. Коагулограмма: МНО 1,01 (0,8-1,2) ед., фибриноген 2,01 (2,0-3,9) г/л, ТВ 15,3 (14-21) с, ПТИ 94,2 (70-120)%, АЧТВ 24,7 (21,1-36,5) с, ПВ 11,2 (9,4-12,5) с. ОАК: Нb 146 (130-160) г/л, Эр 5,09 (4-5,1)×109/л, Л 8,19 (4-9)×109/л, Тр 248 (180-320)×109/л, СОЭ 4 (2-20) мм/ч, Б 0,9 (0-1)%, Э 1,4 (0-5)%, С 61,6 (47-72)%, Лим 29,4 (14-37)%, М 6,7 (3-11)%. По данным ЭхоКС от 11.11.2023г левое предсердие 35 мм, правый желудочек 27 мм, параметры сократимости ЛЖ: конечный диастолический размер 42 мм, объем 80 мл, фракция выброса 55%, толщина межжелудочковой перегородки 11 мм, толщина задней стенки 10 мм, легкая недостаточность митрального, трикуспидального и аортального клапанов. Зон гипокинеза нет. Таким образом, повышения уровня тропонина, миоглобина, активности трансаминаз, лейкоцитоза, сдвига лейкоцитарной формулы влево, характерных для повреждения миокарда, обнаружено не было. Установлен диагноз: ОКС с подъемом сегмента ST-T от 11.11.2022г. С исходом в нестабильную стенокардию. Пациенту выполнен системный тромболизис (фортелизин) 11.11.2022г и назначена стандартная терапия ОКС. Согласован перевод в отделение неотложной кардиологии регионального сосудистого центра. |
|
12.11.2022г |
По линии санитарной авиации переведен в отделение неотложной кардиологии сосудистого центра. По данным КГ от 12.11.2022г выявлен устьевой стеноз ПКА 30%. Вазоспазм ПКА, ниже расположения атеросклеротической бляшки. Остальные артерии без значимых стенозов. По результатам вентрикулографии сердца обнаружен умеренный гипокинез миокарда задней стенки ЛЖ. ЭхоКС от 12.11.2022г без существенной динамики по сравнению с 11.11.2022г. Выписан 16.11.2022г. ЭКГ при выписке: синусовый ритм с ЧСС 67 уд./мин (рисунок 1). Горизонтальное положение электрической оси сердца. Назначена терапия в суточных дозах: клопидогрел 75 мг, кишечнорастворимая форма ацетилсалициловой кислоты 100 мг, бисопролол 2,5 мг, периндоприл 5 мг, аторвастатин 40 мг, омепразол 20 мг. Заключительный диагноз: ИБС. ОКС с подъемом сегмента ST-T от 11.11.2022г с исходом в нестабильную стенокардию. Системная тромболитическая терапия (фортелизин) 11.11.2022г. Стеноз ПКА в устье 30% по данным КГ от 12.11.2022г. Гипертоническая болезнь III стадии, неконтролируемая, степень 2, сердечно-сосудистый риск 4 (очень высокий), ЦУ АД <130/80 мм рт.ст. |
|
23.12.2022г |
Ухудшение состояния. Участились ночные приступы. Появились приступы стенокардии во время нагрузки, исчезающие при отдыхе. |
|
29.12.2022г |
Ночью ухудшение состояния. Появились частые и более продолжительные приступы стенокардии с обширной иррадиацией, одышка. Вызвана бригада скорой помощи. Боль купирована введением наркотического препарата. Доставлен в приемное отделение. |
|
30-31.12.2022г |
Госпитализация в отделение неотложной кардиологии ГБСМП. При поступлении в стационар АД 155/90 мм рт.ст. ЧСС 95 уд/мин. Сатурация 97%. ЭКГ от 30.12.2022г. Синусовый ритм с ЧСС 95 уд./мин. Подъем сегмента ST-T во II, III, avf, V5-V6 с патологическим зубцом Q. Желудочковая экстрасистолия (рисунок 2). ЭКГ от 31.12.2023г. Ритм синусовый с ЧСС 71 уд./мин, сегмент ST-T во II, III, avf приближен к изолинии с формированием патологического зубца Q и отрицательного Т. По лабораторным данным: тропониновый тест от 30 и 31.12.2022г положительный. ОАК от 31.12.23г. Нb 151 (130-160) г/л, Эр 5,07 (4-5,1)×1012/л, Л 14,53 (4-9)×109/л, Тр 231 (180-320)×109/л, Б 3 (0-1)%, Э 1,2 (0-5)%, С 63,4 (47-72)%, Лим 24,8 (14-37)%, М 7,6 (3-11)%, Глюкоза 4,17 ммоль/л, общий ХС 5,95 ммоль/л, мочевина 6,65 (2,8-7,2) ммоль/л, креатинин 91 мкмоль/л, АЛТ 29 (<45) ед./л, АСТ 41 (<35) ед./л, КФК МВ 25,42 (0-24) ед./л, общий белок 76 г/л. Коагулограмма: фибриноген 3,01 (2,0-3,9) г/л, ТВ 14,3 (14-21) с, ПТИ 89 (70-120)%, АЧТВ 25,9 (21,1-36,5) с, МНО 1,09 (0,8-1,2) ед., ПВ 15,1 (9,4-12,5) с. Диагноз при поступлении от 30.12.2022г: Основное заболевание: Острый нижнебоковой ИМ с подъемом сегмента ST-T с патологическим Q от 30.12.2022г. Фоновое: Гипертоническая болезнь III стадии, неконтролируемая, степень 2, сердечно-сосудистый риск 4 (очень высокий), ЦУ АД <130/80 мм рт.ст. Осложнения: ОССН II (Killip). НРС по типу преходящей желудочковой экстрасистолии. Пациенту выполнен системный тромболизис фортелизином 30.12.2022г. Согласован перевод в региональный сосудистый центр. |
|
01.01.2023г |
Переведен в отделение неотложной кардиологии регионального сосудистого центра. ЭКГ от 01.01.2023г синусовый ритм с ЧСС 90 уд./мин. Рубцовые изменения в миокарде задней стенки и боковой (рисунок 3). 01.01.2023г выполнена коронарография (рисунки 4-5). Гемодинамически значимых стенозов и тромбов в КА не выявлено. Стеноз ПКА в устье 30%. Вазоспазм ПКА. |
|
14.02.2203г |
Визит на плановый прием к кардиологу в поликлинику14.02.2023г. По результатам мониторирования ЭКГ в течение суток от 30.01.23г (рисунки 6-7) регистрировался синусовый ритм со средней ЧСС днем 73 уд./мин, ночью 58 уд./мин. Максимальная ЧСС 105 уд./мин зарегистрирована в 16:00 ч во время подъема по лестнице. Минимальная ЧСС 47 уд./мин зарегистрирована в 4:09 ч ночью во время сна. Отмечается 4 эпизода (все ночью) элевации сегмента ST-T продолжительностью от 4 мин 20 с до 22 мин 20 с, с максимальной элевацией 2,2 мм в отведении avf в 6 ч 44 мин 36 с при ЧСС 66 уд./мин, вероятно феномен преходящей ранней реполяризации желудочков. Вариабельность ритма сердца резко снижена. Преобладание влияния симпатической нервной системы. |
Примечание: АД — артериальное давление, АЛТ — аланинаминотрансфераза, АСТ — аспартатаминотрансфераза, АЧТВ — активированное частичное тромбопластиновое время, Б — базофилы, ГБСМП — городская больница скорой медицинской помощи, ИМ — инфаркт миокарда, КА — коронарная(-ые) артерия(-ии), КГ — коронарография, КФК МВ — креатинфосфокиназа МВ фракция, Л — лейкоциты, Лим — лимфоциты, ЛЖ — левый желудочек, М — моноциты, МНО — международное нормализованное отношение, ОАК — общий анализ крови, ОКС — острый коронарный синдром, ОССН — острая сердечно-сосудистая недостаточность, ПВ — протромбиновое время, ПКА — правая коронарная артерия, ПТИ — протромбиновый индекс, С – сегментоядерные, СОЭ — скорость оседания эритроцитов, ТВ — тромбиновое время, Тр — тромбоциты, ХС — холестерин, ЦУ — целевой уровень, ЧСС — частота сердечных сокращений, Э — эозинофилы, ЭКГ — электрокардиограмма, Эр — эритроциты, ЭхоКС — эхокардиоскопия, Нb — гемоглобин.
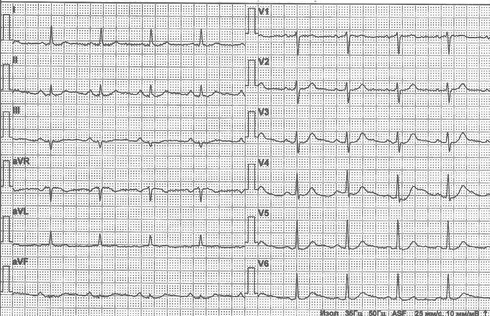
Рис. 1 ЭКГ при выписке из регионального сосудистого центра от 16.11.2022г. Синусовый ритм с ЧСС 67 уд./мин. Рубцовые изменения отсутствуют.
Примечание: ЧСС — частота сердечных сокращений, ЭКГ — электрокардиограмма.
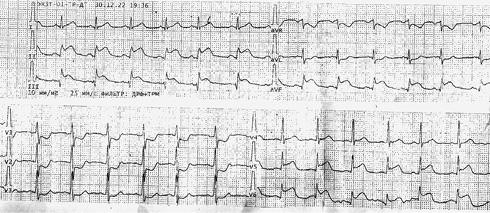
Рис. 2 ЭКГ от 30.12.2022г при повторном поступлении. Синусовый ритм с ЧСС 95 уд./мин. Подъем сегмента ST-T во II, III, avf, V5-V6 с патологическим зубцом Q. Желудочковая экстрасистолия.
Примечание: ЧСС — частота сердечных сокращений, ЭКГ — электрокардиограмма.
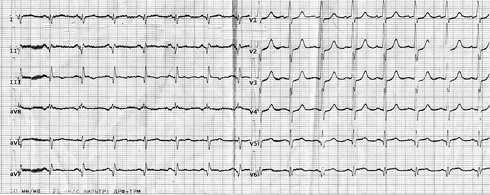
Рис. 3 ЭКГ от 01.01.2023г синусовый ритм с ЧСС 90 уд./мин. Рубцовые изменения в миокарде задней и боковой стенки.
Примечание: ЧСС — частота сердечных сокращений, ЭКГ — электрокардиограмма.
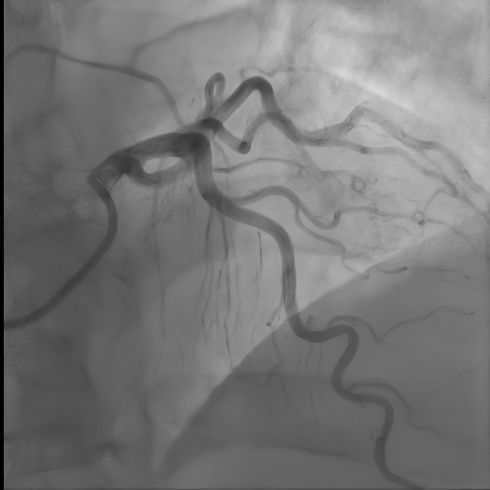
Рис. 4 Левая КА без стенозов.
Примечание: КА — коронарная артерия.
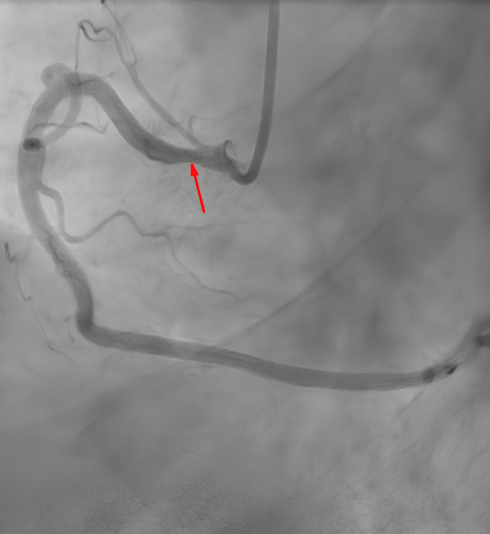
Рис. 5 Правая КА, стеноз в устье 30%. Место спазма вероятно находилось дистальнее атеросклеротической бляшки.
Примечание: КА — коронарная артерия.
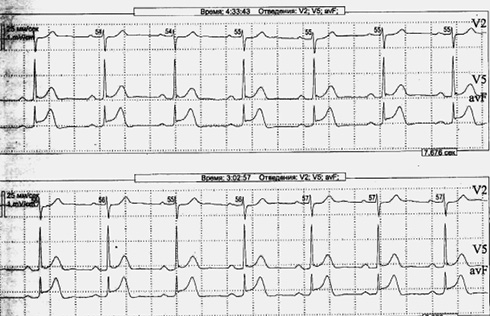
Рис. 6 Фрагмент холтеровского мониторирования ЭКГ в момент вазоспазма.
Примечание: ЭКГ — электрокардиограмма.
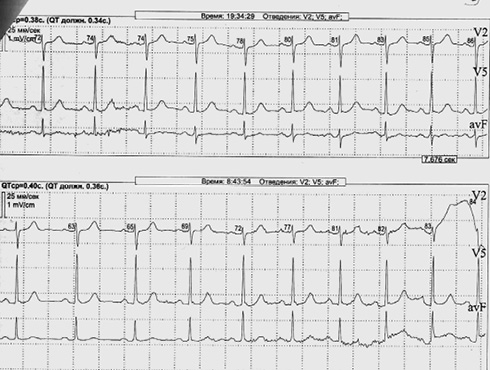
Рис. 7 Фрагмент холтеровского мониторирования ЭКГ вне приступа.
Примечание: ЭКГ — электрокардиограмма.
Обсуждение
В описанном случае вазоспазм ПКА сначала привел к развитию ОКС без повреждения миокарда, а в дальнейшем вызвал острый ИМ с повышением кардиоспецифических ферментов. Факторами, способствующими коронарному спазму, являются психоэмоциональное и физическое напряжение, холод, натуживание, химические агенты. К ним относятся катехоламины, ацетилхолин и его производные, антихолинэстеразные средства. Спазм могут вызвать β-адреноблокаторы, кокаин, серотонин, гистамин, этиленгликоль. Наиболее часто спазм возникает при наличии ощущения "прилива" при приеме алкоголя. Дефицит оксида азота (NO), увеличение содержания внутриклеточного Ca2+, повышенная активность фосфолипазы С, наличие воспаления, дефицит магния, симпатико-вагальный дисбаланс способствуют повышенной реактивности сосудов и вазоспазму. В то же время, антиоксиданты (витамины С, Е, глутатион) улучшают функцию эндотелия. Эстрогены также подавляют спазм КА (СКА) [6]. Точную причину вазоспазма выяснить не удалось. Небольшие болевые эпизоды возникали постоянно и неоднократно подтверждались суточным мониторированием ЭКГ. В представленном случае клиника была связана с ишемией и повреждением в бассейне ПКА ниже расположения атеросклеротической бляшки, стенозирующей просвет на 30%. Как следует из литературы, СКА наблюдается в местах отхождения более мелких сосудов, дистальнее атеросклеротических бляшек, если таковые имеются. Лидером является ПКА, второе место по частоте возникновения вазоспазма принадлежит передней межжелудочковой, а третье — огибающей ветви левой КА [7]. Следует отметить, что спазм может возникать в разных артериях одномоментно (многососудистый спазм) или в разные временные промежутки. Однососудистый СКА характерен для европейской популяции, многососудистый — для японской. При многососудистом СКА, более высокий риск жизнеугрожающих нарушений ритма и внезапной смерти, чаще наблюдается резистентность к терапии. Это требует более высоких доз блокаторов кальциевых каналов (БКК). Отмена терапии приводит к рецидиву [8]. В приведенном клиническом случае антагонисты кальция пациенту не назначались. Это могло быть одной из причин рецидива вазоспазма. В литературе приводятся сведения о возникновении у пациента 37 лет на фоне инструментально подтвержденного вазоспазма нескольких ИМ в течение 6 мес. ИМ возникали повторно, несмотря на стентирование инфаркт-зависимой КА и были связаны с вазоспазмами в других КА. Причину рецидивирующего вазоспазма установить не удалось [4]. Терапия ВС имеет определенные особенности, связанные с патогенезом заболевания.
Обычно рекомендуется прием высоких суточных доз БКК: верапамил — до 480 мг, нифедипин — до 120 мг, дилтиазем — до 360 мг, амлодипин — до 20 мг [7]. При недостаточном эффекте монотерапии целесообразно использование комбинации дигидропиридиновых и недигидропиридиновых препаратов данного класса, либо с пролонгированными нитратами, являющимися донаторами NO [8-10].
Положительным эффектом обладают и статины, благодаря их свойствам уничтожать активные формы кислорода и способствовать продукции эндотелием NO [8]. В качестве препарата второй линии возможно применение никорандила [10]. В последнее время в литературе широко обсуждается вопрос о роли промежуточных стенозов КА (ПСКА) в развитии острого повреждения миокарда. Наиболее часто ПСКА считается сужение просвета КА от 50 до 70%, однако по данным некоторых исследований он варьирует от 40 до 80%. Для оценки значимости ПСКА используется внутрисосудистое ультразвуковое исследование, позволяющее оценить размер сосуда, площадь его просвета, а также состав и объем бляшек. Другой метод: оптическая когерентная томография — световой метод внутрисосудистой визуализации с более высоким осевым разрешением по сравнению с внутрисосудистым ультразвуковым исследованием (15 vs 150 мкм) [11]. Оба метода используются для выявления гемодинамически значимых поражений при ПСКА. Однако они требуют специального оборудования, а также особых знаний, обучения и опыта оператора, что лимитирует широкое внедрение данных методик в рутинную клиническую практику. В представленном клиническом случае целесообразности для использования данных методик не было в связи со стенозом 30%, что являлось ниже общепризнанных критериев ПСКА.
Заключение
Представленный клинический случай подчеркивает рецидивирующий характер течения заболевания и важность подбора оптимальной терапии, направленной на предупреждение вазоспазма с целью снижения опасности повреждения миокарда у этой сложной категории пациентов.
Прогноз для пациента
Долгосрочный прогноз у пациента считается благоприятным в случае постоянного приема БКК и исключения провоцирующих факторов. При многососудистом вазоспазме, особенно при бессимптомной ишемии, необходима комбинированная терапия для предупреждения внезапной сердечной смерти.
Информированное согласие
От пациента получено письменное добровольное информированное согласие на публикацию описания клинического случая (дата подписания 10.01.2024г.)
Разрешения на перепубликацию, лицензирование
Каждый представленный в рукописи графический объект (рисунок или фотография) являются авторскими и не заимствованы из других источников.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Сумин А. Н. Проблема интактных коронарных артерий еще остается или близка к решению? Российский кардиологический журнал. 2021;26(2):4139. doi:10.15829/15604071-2021-4139.
2. Утегенов Р. Б., Бессонов И. С. Особенности диагностики и лечения ишемической болезни сердца у пациентов без обструктивного атеросклеротического поражения коронарных артерий. Сибирский журнал клинической и экспериментальной медицины. 2023;38(2):30-7. doi:10.29001/20738552-2023-38-2-30-37.
3. Ульбашева Е. А., Намитоков А. М., Кандинский М. В. и др. Варианты клинического течения вазоспастической стенокардии. Комплексные проблемы сердечно-сосудистых заболеваний. 2018;7(4):1217. doi:10.17802/2306-1278-2018-7-4-121-127.
4. Галявич А. С., Балеева Л. В., Галеева З. М. и др. Вазоспастическая стенокардия — вазоспастический инфаркт миокарда. Российский кардиологический журнал. 2020;25(2):3709. doi:10.15829/15604071-2020-2-3709.
5. Бочаров А. В., Блинов А. С., Попов Л. В. Вазоспастическая стенокардия и острый коронарный синдром с подъемом сегмента ST. Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. 2021;16(3):103-5. doi:10.25881/20728255_2021_16_3_103.
6. Гельцер Б. И., Циванюк М. М., Котельников В. Н. и др. Вазоспастическая стенокардия: патофизиологические детерминанты и клиническое значение. Кардиоваскулярная терапия и профилактика. 2020;19(1):99-105. doi:10.15829/1728-88002020-1-2391.
7. Hung MJ, Hu P, Hung MY. Coronary Artery Spasm: Review and Update. Int J Med Sci. 2014;11(11):1161-71. doi:10.7150/ijms.9623.
8. Yasue H, Mizuno Y, Harada E. Coronary artery spasm — Clinical features, pathogenesis, and treatment. Proc Jpn Acad. 2019;Ser. B95:53-66. doi:10.2183/pjab.95.005.
9. Picard F, Sayah N, Spagnoli V, et al. Vasospastic angina: A literature review of current evidence. Arc Cardiovasc Dis. 2019;112:44-55. doi:10.1016/j.acvd.2018.08.002.
10. Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes: Developed by the task force on the management of acute coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J. 2023;44(38):3720-826. doi:10.1093/eurheartj/ehad191.
11. Суджаева О. А. Функциональная значимость промежуточных стенозов коронарных артерий: современное состояние проблемы. Кардиология в Беларуси. 2023;15(6):803-11. doi:10.34883/PI.2023.15.6.006.
Об авторах
С. А. ЧепурненкоРоссия
Чепурненко Светлана Анатольевна — д.м.н., доцент кафедры общей врачебной практики (семейной медицины) (с курсами гериатрии и физиотерапии) РостГМУ; врач-кардиолог кардиологического диспансерного отделения ГБУ РО РОКБ.
Ростов-на-Дону
Г. В. Шавкута
Россия
Шавкута Галина Владимировна — д.м.н., профессор, зав. кафедрой общей врачебной практики (семейной медицины) (с курсами гериатрии и физиотерапии).
Ростов-на-Дону
М. С. Чепурненко
Россия
Чепурненко Маргарита Сергеевна — лаборант кафедры общей врачебной практики (семейной медицины) (с курсами гериатрии и физиотерапии).
Ростов-на-Дону
Дополнительные файлы
- У мужчины 69 лет длительно существующий вазоспазм коронарных артерий сначала привел к развитию острого коронарного синдрома без повреждения миокарда.
- Через полтора месяца появились частые и более продолжительные приступы стенокардии с обширной иррадиацией с развитием острого инфаркта миокарда.
- Оба сердечно-сосудистых события были обусловлены вазоспазмом в бассейне правой коронарной артерии.
Рецензия
Для цитирования:
Чепурненко С.А., Шавкута Г.В., Чепурненко М.С. Вазоспастическая стенокардия с переходом в острый коронарный синдром и инфаркт миокарда (клинический случай). Кардиоваскулярная терапия и профилактика. 2024;23(4):3951. https://doi.org/10.15829/1728-8800-2024-3951
For citation:
Chepurnenko S.A., Shavkuta G.V., Chepurnenko M.S. Vasospastic angina followed by acute coronary syndrome and myocardial infarction: a case report. Cardiovascular Therapy and Prevention. 2024;23(4):3951. (In Russ.) https://doi.org/10.15829/1728-8800-2024-3951
JATS XML

























































