Перейти к:
Отдаленная выживаемость больных, перенесших острое нарушение мозгового кровообращения и имевших ишемическую болезнь сердца по данным амбулаторного этапа наблюдения регистра РЕГИОН-М
https://doi.org/10.15829/1728-8800-2022-3288
Аннотация
Цель. Изучить двухлетнюю выживаемость и факторы, влияющие на нее, у больных, перенесших острое нарушение мозгового кровообращения (ОНМК) и имевших ишемическую болезнь сердца (ИБС).
Материал и методы. В амбулаторную часть регистра РЕГИОН-М (РЕГИстр больных, перенесших Острое Нарушение мозгового кровообращения и госпитализированных в московский стационар) были включены 684 пациента, прикрепленных к Городской поликлинике № 64 г. Москвы, выписанных из Городской клинической больницы им. Ф.И. Иноземцева г. Москвы в период 01.01.2012г — 30.04.2017г с подтвержденным диагнозом ОНМК или транзиторная ишемическая атака. Из них 423 (61,8%) пациента имели диагноз ИБС в амбулаторной карте.
Результаты. Пациенты с ИБС были достоверно старше, чаще имели коморбидные заболевания, инвалидность и находились под врачебным наблюдением в поликлинике до референсного ОНМК и после выписки из стационара, чем пациенты без ИБС. За период наблюдения смертность среди лиц с ИБС (34,3%) была достоверно выше, чем без ИБС (19,9%) (p< 0,01). При этом смертность при ИБС была в 2,6 раза ниже среди пациентов, обращавшихся в поликлинику хотя бы 1 раз после выписки (28%), чем среди пациентов, не обратившихся после выписки ни разу — 72,9% (р< 0,001). При многофакторном анализе положительное влияние посещения поликлиники после выписки из стационара сохраняло свою статистическую значимость: относительный риск составил 0,998 (доверительный интервал: 0,983-0,992, p<0,0001).
Заключение. Смертность пациентов, перенесших ОНМК и имеющих ИБС, была достоверно выше, чем при отсутствии ИБС, при этом она была достоверно ниже среди пациентов, находившихся под наблюдением врачей в поликлинике в постгоспитальном периоде ОНМК.
Ключевые слова
Для цитирования:
Толпыгина С.Н., Загребельный А.В., Чернышева М.И., Воронина В.П., Кутишенко Н.П., Дмитриева Н.А., Лерман О.В., Лукина Ю.В., Благодатских С.В., Лукьянов М.М., Окшина Е.Ю., Парсаданян Н.Э., Марцевич С.Ю., Драпкина О.М. Отдаленная выживаемость больных, перенесших острое нарушение мозгового кровообращения и имевших ишемическую болезнь сердца по данным амбулаторного этапа наблюдения регистра РЕГИОН-М. Кардиоваскулярная терапия и профилактика. 2022;21(8):3288. https://doi.org/10.15829/1728-8800-2022-3288
For citation:
Tolpygina S.N., Zagrebelny A.V., Chernysheva M.I., Voronina V.P., Kutishenko N.P., Dmitrieva N.A., Lerman O.V., Lukina Yu.V., Blagodatskikh S.V., Lukyanov M.M., Okshina E.Yu., Parsadanyan N.E., Martsevich S.Yu., Parsadanyan N.E. Long-term survival of patients after cerebrovascular accident with prior coronary artery disease: data from the outpatient stage of REGION-M registry. Cardiovascular Therapy and Prevention. 2022;21(8):3288. (In Russ.) https://doi.org/10.15829/1728-8800-2022-3288
Введение
К основным хроническим неинфекционным заболеваниям, являющимся основными причинами преждевременной смертности населения, относятся: сердечно-сосудистые заболевания, прежде всего связанные или обусловленные атеросклеротическим заболеванием сердечно-сосудистой системы/атеросклерозом — артериальная гипертония (АГ), ишемическая болезнь сердца (ИБС), цереброваскулярные болезни, от которых ежегодно умирает 17,9 млн человек [1]. Острое нарушение мозгового кровообращения (ОНМК) также является одной из частых причин смерти [2], которая высока как в остром, так и отдаленном периоде [2-4]. ИБС — широко распространенное заболевание с высокой летальностью [5][6]. Хорошо известно, что наличие у пациента сочетания нескольких заболеваний сопровождается ухудшением прогноза жизни [7]. Расходы на медицинскую помощь и риск госпитализации больных, которую можно было бы предотвратить, резко возрастают с увеличением числа сочетанных заболеваний (коморбидности) [1]. В регистре РЕГИОН-М (РЕГИстр больных, перенесших Острое Нарушение мозгового кровообращения и госпитализированных в московский стационар) госпитальная летальность после ОНМК у пациентов с сахарным диабетом (СД) была достоверно выше [8]. Учитывая высокую социальную значимость инсульта и ИБС, изучение прогноза жизни пациентов с сочетанием данных патологий в рамках амбулаторно-поликлинической части регистра РЕГИОН-М представляется актуальной задачей.
Цель — оценить двухлетнюю выживаемость и факторы, влияющие на нее, у больных, перенесших ОНМК или транзиторную ишемическую атаку (ТИА), в зависимости от наличия или отсутствия ИБС.
Материал и методы
Подробно протокол госпитально-поликлинического регистра РЕГИОН был опубликован ранее [8][9]. Были использованы данные амбулаторной проспективной части регистра РЕГИОН-М, в которую включены 684 пациента, прикрепленных к Городской поликлинике № 64 г. Москвы, выписанных из “Городской клинической больницы им. Ф. И. Иноземцева г. Москвы в период 01.01.2012г — 30.04.2017г с подтвержденным диагнозом ОНМК: мозговой инсульт или ТИА. Информация, содержащаяся в амбулаторных картах больных, такая как социально-демографические характеристики, тип перенесенного ОНМК, наличие факторов риска, сердечно-сосудистых и сопутствующих заболеваний, факта посещения поликлиники и назначенной в поликлинике лекарственной терапии, вносилась в карту индивидуального наблюдения. Учитывались данные о последнем обращении пациентов в поликлинику к врачам любой специальности. Наличие заболевания, в т.ч. ИБС, фиксировалось на основании любого упоминания в диагнозе до референсного ОНМК. Медиана длительности наблюдения составила 22 мес. (13-37,7). В качестве конечной точки была выбрана “смерть от всех причин”. За период наблюдения умерли 197 (28,8%) пациентов. Лиц с неустановленным жизненным статусом на момент завершения периода наблюдения не было. Статус жизни пациентов устанавливался на основании данных ЕМИАС (Единая Медицинская Информационно-Аналитическая Система) или в телефонном разговоре с пациентом или родственниками. Количество пациентов, имевших диагноз ИБС в амбулаторной карте, составило 423 (61,8%).
Статистический анализ. Для статистической обработки результатов применяли пакет статистических программ SPSS Statistics 23.0 (IBM, США). При нормальном распределении количественные показатели представлены в виде М (среднее значение) ± SD (среднеквадратичное отклонение), при отличном от нормального — в виде медианы (Me) и интерквартильного диапазона [Q25%; Q75%]. Номинальные и порядковые переменные представлены в виде абсолютного количества и % от общего числа. Различия между группами пациентов определялись при помощи критерия χ2 Пирсона с поправкой Йетса. Для определения прогностической значимости влияния конкретных факторов на общую смертность для однофакторного анализа использовался точный критерий Фишера, для многофакторного — регрессионный анализ пропорциональных рисков Кокса с определением относительного риска и 95% доверительных интервалов (ДИ) с корректировкой на заведомо значимые показатели, такие как возраст больных. Для сравнения выживаемости лиц с ИБС и без ИБС использовали метод построения кривых Каплана-Меера. Корреляционный анализ выполняли по методу Спирмана. Уровень статистической значимости был установлен при р<0,05.
Результаты
Из 684 больных, включенных в амбулаторную часть регистра РЕГИОН-М, мужчин было 286 (41,8%), женщин 398 (58,2%). Средний возраст мужчин составил 65,1±12,8 лет, женщин — 71,1±14,5 лет, т.е. женщины были статистически значимо старше (р<0,01). В таблице 1 представлена сравнительная клинико-анамнестическая характеристика пациентов, имевших (n=423) и не имевших ИБС (n=261); пациенты с ИБС были старше (73,5±0,5 vs 60,7±0,9 лет, p<0,05), среди них было больше женщин (62,2 vs 51,7%, p<0,05), они имели значительную коморбидную отягощенность как сердечно-сосудистыми (АГ, хроническая сердечная недостаточность, фибрилляция предсердий, перенесенный ОНМК/ТИА), так и иными соматическими заболеваниями (СД, хроническая болезнь почек, хронические заболевания легких, анемия), чаще имели инвалидность до развития референсного ОНМК (таблица 2). Наличие инвалидности после выписки из стационара не включалось в анализ в связи с отсутствием данной информации в амбулаторных картах у 122 (38%) пациентов. Пациенты, имевшие ИБС, достоверно чаще находились под врачебным наблюдением в поликлинике в течение 12 мес. до референсного ОНМК (92,9 vs 67,4%, р<0,05) и в первые 6 мес. после выписки из стационара (67,4%), чем пациенты без ИБС (58,6%) (p<0,05) (таблица 2). Посещение поликлиники пациентов с ИБС и без ИБС сопровождалось назначением им лекарственной терапии. Больные ИБС чаще получали рекомендации по лекарственной терапии в поликлинике как до референсного ОНМК — 246 (58,2%) vs 79 (30,3%) без ИБС, так и после выписки из стационара — 364 (86,1%), чем при ее отсутствии 212 (81,2%) (p<0,05).
Таблица 1
Сравнительная клинико-анамнестическая характеристика больных ИБС и без ИБС, перенесших ОНМК, в амбулаторно-поликлинической части регистра РЕГИОН-М (n=684)
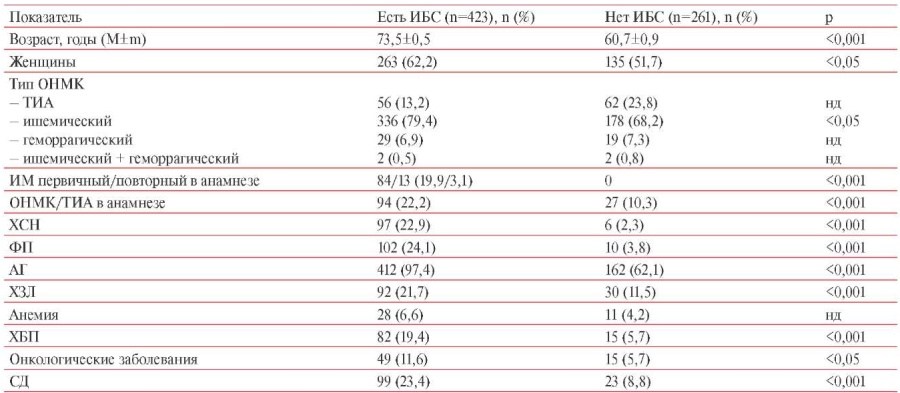
Примечание: АГ — артериальная гипертония, ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда, ОНМК — острое нарушение мозгового кровообращения, ТИА — транзиторная ишемическая атака, СД — сахарный диабет, ХБП — хронические болезни почек, ХЗЛ — хронические заболевания легких, ХСН — хроническая сердечная недостаточность, ФП — фибрилляция предсердий.
Таблица 2
Инвалидность, посещение поликлиники и смертность среди больных ИБС и без ИБС, перенесших ОНМК, в амбулаторно-поликлинической части регистра РЕГИОН-М (n=684)
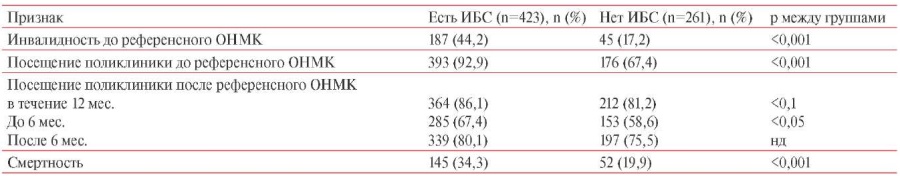
Примечание: ИБС — ишемическая болезнь сердца, ОНМК — острое нарушение мозгового кровообращения, нд — недостоверно.
За 22 мес. наблюдения смертность во всей когорте составила (n=197, 28,8%), причем среди лиц с ИБС она оказалась достоверно выше (34,3%), чем без ИБС (19,9%) (p<0,01). Возраст умерших больных как с ИБС, так и без ИБС был достоверно выше, чем у оставшихся в живых. В группе ИБС средний возраст умерших составил 78,7±0,72 vs 70,7±0,65 лет (p<0,001) у живых, а среди не имевших ИБС — 71,0±2,0 vs 58,1±0,99 лет (p<0,001). Средний возраст как умерших, так и оставшихся в живых пациентов с ИБС был достоверно выше, чем у пациентов, не имевших ИБС (p<0,001 в обоих случаях). Достоверных различий по полу среди оставшихся в живых и умерших пациентов с ИБС не было (женщин 60,4 и 65,5%) (p>0,05).
Между умершими и оставшимися в живых пациентами с ИБС имелись достоверные различия по наличию ряда сопутствующих заболеваний (АГ, хроническая сердечная недостаточность, хроническая болезнь почек) (рисунок 1). Как ни парадоксально, оставшиеся в живых пациенты были более соматически отягощены и чаще имели инвалидность (n=140; 50,4% vs n=47; 32,4%) (p<0,01) до референсного ОНМК (n=174).
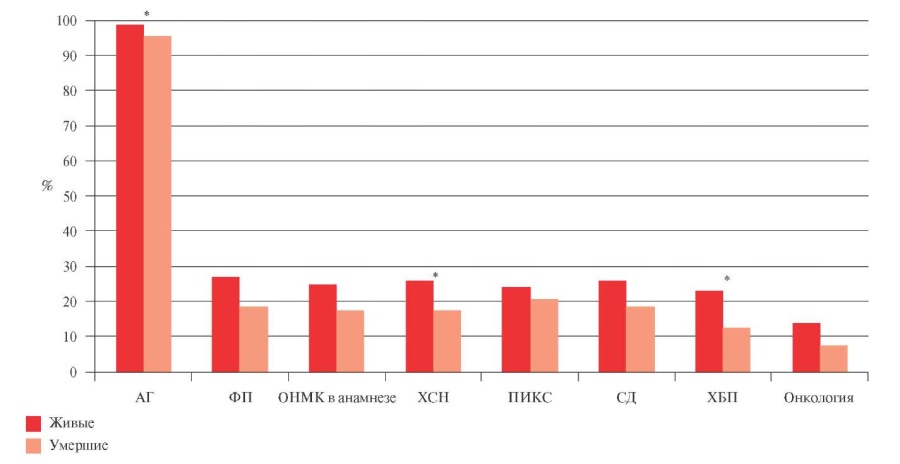
Рис. 1 Сравнительная клиническая характеристика умерших и оставшихся в живых после ОНМК пациентов с ИБС.
Примечание: * — p<0,05. АГ — артериальная гипертония, ОНМК — острое нарушение мозгового кровообращения, ПИКС — постинфарктный кардиосклероз, СД — сахарный диабет, ХБП — хронические болезни почек, ХСН — хроническая сердечная недостаточность, ФП — фибрилляция предсердий.
Смертность среди 364 пациентов с ИБС, обращавшихся в поликлинику хотя бы 1 раз после выписки, составила 28% (n=102) и была в 2,6 раза ниже, чем среди 59 пациентов, не обратившихся после выписки ни разу — 72,9% (n=43) (р<0,001).
На рисунке 2 представлены кривые КапланаМеера, подтверждающие статистически значимо более высокую смертность среди пациентов с ИБС.
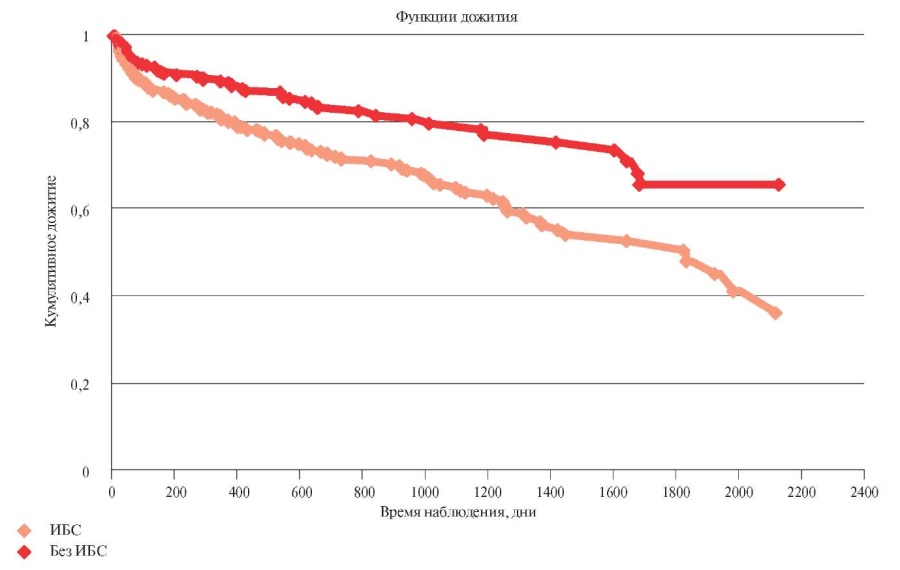
Рис. 2 Кривые Каплана-Мейера для выживаемости пациентов, перенесших ОНМК, имевших и не имевших ИБС (p<0,001).
Для выявления факторов, которые могли оказать влияние на прогноз жизни пациентов с ИБС, в многофакторный анализ помимо пола и возраста, были включены факторы, показавшие достоверную взаимосвязь со смертностью в однофакторном анализе (таблица 3). Поскольку посещение поликлиники и назначение лекарственной терапии врачами поликлиники после ОНМК (рекомендации по терапии получили 86,1% пациентов, посетивших поликлинику), показавшие положительное влияние на прогноз жизни пациентов с ИБС в однофакторном анализе (таблица 3), были тесно взаимосвязаны (r=0,753, p<0,001), то в регрессионный анализ был включен только факт посещения пациентами поликлиники, как более значимый. Регрессионный анализ показал, что приверженность пациентов посещению поликлиники после референсного ОНМК являлась независимым положительным прогностическим фактором в отношении выживаемости (рисунок 3). Относительный риск смерти для посещения поликлиники после ОНМК составил 0,998; ДИ: 0,983-0,992 (p<0,0001), тогда как остальные факторы утратили свою прогностическую значимость. Таким образом, приверженность к посещению поликлиники после выписки из стационара оказалось самостоятельным прогностически благоприятным фактором.
Таблица 3
Однофакторный анализ факторов, влияющих на отдаленную выживаемость больных ИБС, перенесших ОНМК (n=423)
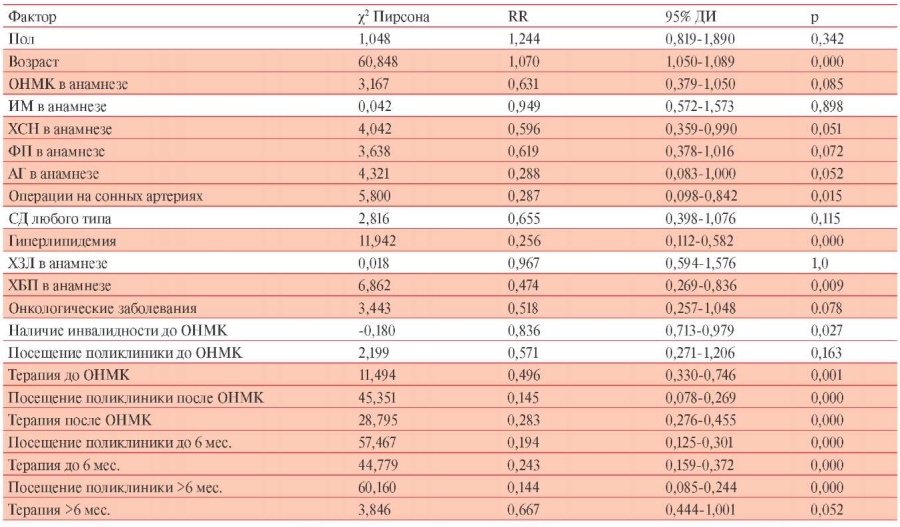
Примечание: АГ — артериальная гипертония, ДИ — доверительный интервал, ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда, ОНМК — острое нарушение мозгового кровообращения, ТИА — транзиторная ишемическая атака, СД — сахарный диабет, ХБП — хронические болезни почек, ХЗЛ — хронические заболевания легких, ХСН — хроническая сердечная недостаточность, ФП — фибрилляция предсердий, RR — относительный риск.
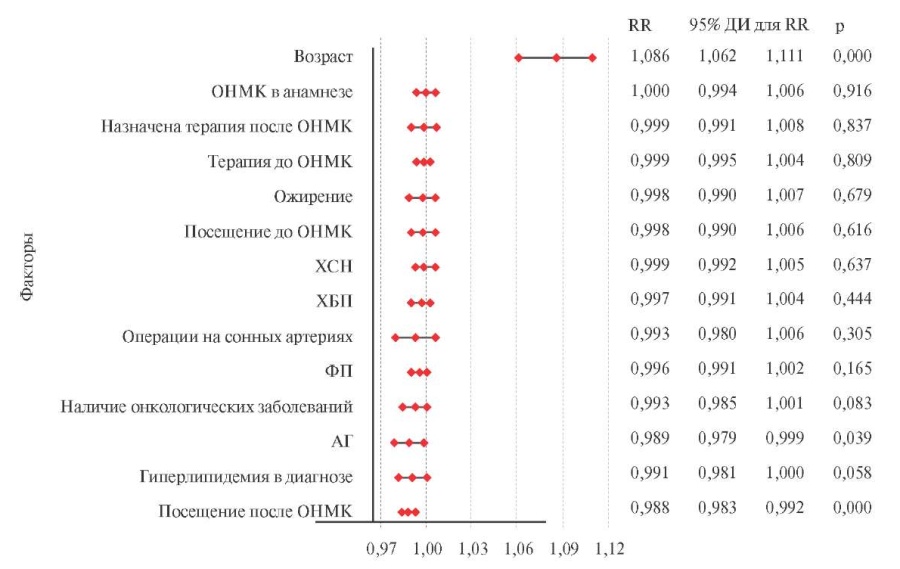
Рис. 3 Результат регрессионного анализа факторов, влияющих на прогноз жизни больных ИБС, перенесших ОНМК.
Примечание: АГ — артериальная гипертония, ДИ — доверительный интервал, ОНМК — острое нарушение мозгового кровообращения, ХБП — хронические болезни почек, ХСН — хроническая сердечная недостаточность, ФП — фибрилляция предсердий, RR — относительный риск.
Обсуждение
Негативное влияние наличия ИБС на прогноз жизни больных, перенесших инсульт, было показано в мексиканском регистре инсульта в 2018г [10]. Представленный в настоящей работе анализ клинических характеристик когорты пациентов, перенесших ОНМК и имевших ИБС, выявил, что данные пациенты были старше и имели высокую коморбидную отягощенность по сравнению с лицами, не имевшими ИБС. Полученные нами результаты вполне соответствуют литературным данным [11] т.к. ИБС является возраст-ассоциированным заболеванием, а с возрастом бремя коморбидности также возрастает. Несмотря на ожидаемо подтвержденное ухудшение прогноза жизни у пациентов при сочетании ИБС и перенесенного ОНМК, дополнительный анализ выявил важное значение врачебного наблюдения в постинсультном периоде для прогноза жизни коморбидных пациентов. Регрессионный анализ, учитывавший пол, возраст, наличие сопутствующих заболеваний, а также посещение пациентами поликлиники до и после выписки из стационара, показал, что последний фактор являлся ведущим для прогноза жизни как для лиц с ИБС, так и без нее. В предыдущей статье [9] были подробно изложены результаты анализа данных амбулаторно-поликлинического этапа наблюдения в регистре РЕГИОН-М, выявивший высокую прогностическую значимость факта посещения поликлиники после выписки из стационара пациентами, перенесшими ОНМК. Углубленный анализ показал, что посещали поликлинику преимущественно пациенты, имеющие инвалидность и хронические заболевания, в т.ч. ИБС. Пациенты с ИБС достоверно чаще находились под врачебным наблюдением в течение 12 мес. до развития референсного ОНМК и после выписки из стационара, чем пациенты без ИБС. В больничном регистре ЛИС-2 (Люберецкое исследование смертности) было выявлено, что до развития референсного ОНМК лечение получала лишь небольшая часть больных [12]. Посещение поликлиники пациентами как с ИБС, так и без нее, сопровождалось назначением лекарственной терапии врачами поликлиники (86,1% при ИБС и 81,2% при ее отсутствии), что и могло обусловить улучшение прогноза у пациентов, посещавших поликлинику после ОНМК. Таким образом, выраженное негативное влияние ИБС на прогноз у пациентов, посещавших поликлинику после референсного ОНМК, могло нивелироваться назначением лечения. Данное заключение имеет гипотетический характер, т.к. пациенты, не посещавшие поликлинику, могли также получать лекарственную терапию. В то же время данная гипотеза находит подтверждение в работе Семеновой Ю. В. и др., установивших, что, хотя сама по себе приверженность к посещению поликлиники не оказывала влияния на ближайший прогноз жизни пациентов после острого коронарного синдрома (ОКС), но достоверно улучшала качество лекарственной терапии, получаемой до и после ОКС [13-15]. Важное значение врачебного наблюдения и адекватного лечения было продемонстрировано в российском клиническом исследовании [16], проводившемся на амбулаторном этапе реабилитации пациентов после перенесенного ОНМК. Уровень 5-летней сердечно-сосудистой смертности среди пациентов, перенесших ОНМК, получавших эффективную немедикаментозную и медикаментозную вторичную профилактику сердечно-сосудистых осложнений, был достоверно ниже (5%), чем у не получавших ее (47%). Таким образом, приверженность к посещению врача является не менее важным фактором, чем приверженность к лекарственной терапии.
В доступной литературе отсутствуют данные о факторах, оказывающих влияние на приверженность больных к посещению поликлиники после перенесенного инсульта, но имеются данные госпитального регистра ЛИС-3, в котором было показано, что к факторам, положительно ассоциированным с приверженностью к посещению поликлиники пациентами с ОКС, были: женский пол, возраст, малоактивный образ жизни, наличие высшего образования, имеющиеся сердечно-сосудистые заболевания (ИБС, ранее перенесенный инфаркт миокарда, ОНМК, АГ, СД) [11-14]. В регистрах РЕГИОН-М и ЛИС-3 коморбидные пациенты были более привержены к посещению поликлиники [3][17][18]. Выявленное нами важное значение врачебного наблюдения и лечения в улучшении прогноза жизни больных ИБС, перенесших ОНМК, показывает возможные пути снижения смертности у этой категории больных за счет повышения приверженности пациентов к посещению лечебных учреждений.
Ограничения исследования: работе присущи все ограничения, характерные для наблюдательного исследования. Кроме того, регистр не может претендовать на полноту информации о включенных в него пациентах, в т.ч. о том, принимали ли реально пациенты терапию, которая была им рекомендована врачом поликлиники, и получали ли лекарственные препараты пациенты, не посещавшие поликлинику.
Заключение
Смертность пациентов, перенесших ОНМК и имеющих ИБС, была достоверно выше, чем при ее отсутствии, при этом она была достоверно ниже среди пациентов, находившихся под наблюдением врачей в поликлинике в постгоспитальном периоде ОНМК.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Драпкина О. М., Концевая А. В., Калинина А. М. и др. Профилактика хронических неинфекционных заболеваний в Российской Федерации. Национальное руководство 2022. Кардиоваскулярная терапия и профилактика. 2022;21(4):3235. doi:10.15829/1728-8800-2022-3235.
2. Benjamin EJ, Blaha MJ, Chiuve SE, et al. Heart Disease and Stroke Statistics 2017 Update: A Report from the American Heart Association. Circulation. 2017;135(10):e146-603. doi:10.1161/CIR.0000000000000485.
3. Марцевич С. Ю., Кутишенко Н. П., Суворов А.Ю., и др. от имени рабочей группы исследования “ЛИС-2”. Анализ анамнестических факторов и их роль в определении ближайшего (госпитального) прогноза у больных, перенесших мозговой инсульт или транзиторную ишемическую атаку. Результаты регистра ЛИС-2. Российский кардиологический журнал. 2015;(6):14-9. doi:10.15829/1560-40712015-6-14-19.
4. Бойцов С. А., Марцевич С. Ю., Гинзбург М. Л. и др. Люберецкое исследование смертности больных, перенесших мозговой инсульт или транзиторную ишемическую атаку (ЛИС-2). Дизайн и оценка лекарственной терапии. Рациональная Фармакотерапия в Кардиологии. 2013;9(2):114-22. doi:10.20996/1819-6446-2013-9-2-114-122.
5. Montalescot G, Sechtem U, et al. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology. Eur Heart J. 2013;34(38):29493003. doi:10.1093/eurheartj/eht296.
6. Benjamin EJ, Muntner P, Alonso A, et al. Heart Disease and Stroke Statistics — 2019 Update: A Report From the American Heart Association. Circulation. 2019;139(10):56-528. doi:10.1161/CIR.0000000000000659.
7. Толпыгина С.Н., Марцевич С.Ю., Деев А. Д. Влияние сопутствующих заболеваний на отдаленный прогноз пациентов с хронической ИБС по данным регистра ПРОГНОЗ ИБС. Рациональная Фармакотерапия в Кардиологии. 2015;11(6):571-6. doi:10.20996/1819-64462015-11-6-571-576.
8. Воронина В.П., Загребельный А.В., Лукина Ю. В. и др. Особенности течения мозгового инсульта у больных сахарным диабетом по данным регистра РЕГИОН-М. Кардиоваскулярная терапия и профилактика. 2019;18(5):60-5. doi:10.15829/1728-8800-2019-5-60-65.
9. Бойцов С.А., Марцевич С.Ю., Кутишенко Н.П. и др. Исследование “Регистр больных, перенесших острое нарушение мозгового кровообращения (РЕГИОН)”. Часть 1. Госпитальный проспективный регистр больных, перенесших острое нарушение мозгового кровообращения (по результатам пилотного этапа исследования). Рациональная Фармакотерапия в Кардиологии. 2016;12(6):645-53. doi:10.20996/1819-6446-2016-12-6-645-65.
10. Марцевич С.Ю., Кутишенко Н. П., Лукьянов М. М. и др. Исследование “Госпитальный регистр больных, перенесших острое нарушение мозгового кровообращения (РЕГИОН)”: портрет заболевшего и исходы стационарного этапа лечения. Кардиоваскулярная терапия и профилактика. 2018;17(6):32-8. doi:10.15829/1728-88002018-6-32-38.
11. Марцевич С.Ю., Толпыгина С.Н., Чернышева М. И. Приверженность посещению поликлиники и отдаленная выживаемость больных, перенесших острое нарушение мозгового кровообращения, по данным амбулаторного этапа наблюдения в регистре РЕГИОН-М. Рациональная Фармакотерапия в Кардиологии. 2021;3(17):386-93 doi: 10.20996/1819-6446-2021-06-04.
12. Марцевич С.Ю., Толпыгина С. Н., Загребельный А.В. и др. Качество лекарственной терапии больных, перенесших мозговой инсульт, в зависимости от наличия или отсутствия сахарного диабета, на амбулаторном этапе регистра РЕГИОН-М. Кардиоваскулярная терапия и профилактика. 2021;20(5):2856. doi:10.15829/1728-88002021-2856.
13. Arauz A, Marquez-Romero JM, Barboza MA, et al. MexicanNational Institute of Neurology and Neurosurgery-Stroke Registry: Results of a 25-Year Hospital-Based Study. Front Neurol. 2018;9:1-8. doi:10.3389/fneur.2018.00207.
14. Бойцов С. А., Лукьянов М. М., Якушин С. С. и др. Регистр кардиоваскулярных заболеваний (РЕКВАЗА): диагностика, сочетанная сердечно-сосудистая патология, сопутствующие заболевания и лечение в условиях реальной амбулаторно-поликлинической практики. Кардиоваскулярная терапия и профилактика. 2014;13(6):4450. doi:10.15829/1728-8800-2014-6-3-8.
15. Семенова Ю.В., Кутишенко Н.П., Загребельный А. В. и др. Приверженность к посещению лечебно-профилактических учреждений, качество терапии и ближайшие исходы острого коронарного синдрома: исследование в рамках регистра ЛИС-3. Рациональная Фармакотерапия в Кардиологии. 2016;12(4):430-4. doi:10.20996/1819-6446-2016-12-4-430-434.
16. Семенова Ю.В., Кутишенко Н. П., Загребельный А.В. и др. Влияние догоспитальной приверженности пациентов к посещению лечебно-профилактических учреждений на отдаленные исходы острого коронарного синдрома: исследование ЛИС-3. Рациональная Фармакотерапия в Кардиологии. 2017;13(3):363-9. doi:10.20996/1819-6446-2017-13-3-363-369.
17. Марцевич С.Ю., Семенова Ю.В., Кутишенко Н. П. и др. Оценка приверженности пациентов к посещению лечебно-профилактических учреждений и ее влияния на качество терапии до развития острого коронарного синдрома в рамках регистра ЛИС3. Российский кардиологический журнал. 2016;(6):55-60. doi:10.15829/1560-4071-2016-6-55-60.
18. Парфенов В.А., Вербицкая С.В. Вторичная профилактика ишемического инсульта: международные рекомендации и клиническая практика. Неврологический журнал. 2014;2:4-10. doi:10.18821/15609545-2014-19-2-4-10.
Об авторах
С. Н. ТолпыгинаРоссия
Толпыгина Светлана Николаевна — доктор медицинских наук, ведущий научный сотрудник отдела профилактической фармакотерапии
Москва
А. В. Загребельный
Россия
Загребельный Александр Васильевич — кандидат медицинских наук, старший научный сотрудник отдела профилактической фармакотерапии
Москва
М. И. Чернышева
Россия
Чернышева Маргарита Ивановна — врач отделения медицинской профилактики
Москва
В. П. Воронина
Россия
Воронина Виктория Петровна — кандидат медицинских наук, старший научный сотрудник отдела профилактической фармакотерапии
Москва
Н. П. Кутишенко
Россия
Кутишенко Наталья Петровна — доктор медицинских наук, руководитель лаборатории фармако-эпидемиологических исследований отдела профилактической фармакотерапии
Москва
Н. А. Дмитриева
Россия
Дмитриева Надежда Анатольевна — кандидат медицинских наук, старший научный сотрудник лаборатории фармако-эпидемиологических исследований отдела профилактической фармакотерапии
Москва
О. В. Лерман
Россия
Лерман Ольга Викторовна — кандидат медицинских наук, старший научный сотрудник отдела профилактической фармакотерапии
Москва
Ю. В. Лукина
Россия
Лукина Юлия Владимировна — кандидат медицинских наук, ведущий научный сотрудник лаборатории фармако-эпидемиологических исследований отдела
Москва
С. В. Благодатских
Россия
Благодатских Светлана Владимировна — кандидат биологических наук, старший научный сотрудник отдела профилактической фармакотерапии
Москва
М. М. Лукьянов
Россия
Лукьянов Михаил Михайлович — кандидат медицинских наук, руководитель отдела клинической кардиологии и молекулярной генетики
Москва
Е. Ю. Окшина
Россия
Окшина Елена Юрьевна — кандидат медицинских наук, старший научный сотрудник отдела клинической кардиологии и молекулярной генетики
Москва
Н. Э. Парсаданян
Россия
Парсаданян Натэлла Эдуардовна — главный врач
Москва
С. Ю. Марцевич
Россия
Марцевич Сергей Юрьевич — доктор медицинских наук, профессор, главный научный сотрудник руководитель отдела профилактической фармакотерапии
Москва
О. М. Драпкина
Россия
Драпкина Оксана Михайловна — доктор медицинских наук, профессор, академик РАН, директор
Москва
Дополнительные файлы
Рецензия
Для цитирования:
Толпыгина С.Н., Загребельный А.В., Чернышева М.И., Воронина В.П., Кутишенко Н.П., Дмитриева Н.А., Лерман О.В., Лукина Ю.В., Благодатских С.В., Лукьянов М.М., Окшина Е.Ю., Парсаданян Н.Э., Марцевич С.Ю., Драпкина О.М. Отдаленная выживаемость больных, перенесших острое нарушение мозгового кровообращения и имевших ишемическую болезнь сердца по данным амбулаторного этапа наблюдения регистра РЕГИОН-М. Кардиоваскулярная терапия и профилактика. 2022;21(8):3288. https://doi.org/10.15829/1728-8800-2022-3288
For citation:
Tolpygina S.N., Zagrebelny A.V., Chernysheva M.I., Voronina V.P., Kutishenko N.P., Dmitrieva N.A., Lerman O.V., Lukina Yu.V., Blagodatskikh S.V., Lukyanov M.M., Okshina E.Yu., Parsadanyan N.E., Martsevich S.Yu., Parsadanyan N.E. Long-term survival of patients after cerebrovascular accident with prior coronary artery disease: data from the outpatient stage of REGION-M registry. Cardiovascular Therapy and Prevention. 2022;21(8):3288. (In Russ.) https://doi.org/10.15829/1728-8800-2022-3288
JATS XML

























































