Перейти к:
Структурное ремоделирование миокарда у женщин и мужчин с ожирением первой степени: результаты сравнительного исследования
https://doi.org/10.15829/1728-8800-2025-4409
EDN: RHIMZT
Аннотация
Цель. Провести сравнительный анализ распределения жировой ткани (ЖТ), геометрии и функциональных показателей миокарда левых камер у женщин и мужчин с ожирением 1 ст. без диагностированных ранее сердечно-сосудистых заболеваний.
Материал и методы. В анализ включено 88 пациентов с ожирением 1 ст. в возрасте 25-50 лет, которые не имели в анамнезе сердечно-сосудистых и хронических неинфекционных заболеваний. В зависимости от пола исследуемые были разделены на 2 группы. В каждой группе оценивались структурно-функциональные параметры сердца, в т.ч. показатели продольной деформации, и распределение ЖТ. Исследования были выполнены на ультразвуковом аппарате Philips EPIQ CVx 2D одним специалистом.
Результаты. У женщин определялись более высокие, чем у мужчин абсолютные (49,0 [41,0;57,5] vs 44,0 [37,0;54,0] мл, р=0,076) и индексированные показатели объема левого предсердия (ЛП) (18,3 [14,6;20,1] vs 14,7 [12,0;17,2] мл/м², p=0,015), а также бóльший индекс массы миокарда левого желудочка (42,2 [37,2;47,8] vs 33,0 [31,3;41,1] г/м²,7, р=0,001). У мужчин по сравнению с женщинами отмечались более высокие показатели резервуарной функции ЛП (LASr) (p=0,047), тогда как у женщин чаще наблюдалась дилатация ЛП (30 vs 10%, p=0,001). У мужчин вероятность увеличения размеров ЛП была в 5,2 раза ниже, чем у женщин (OR — odds ratio (отношение шансов) 0,192; 95% доверительный интервал: 0,068-0,541, р=0,002). У женщин была значительно выше вероятность снижения LASr (резервуарный стрейн ЛП) (OR 3,2, p=0,022), что может быть связано с особенностями распределения висцеральной ЖТ, в т.ч. и эпикардиально.
Заключение. У женщин чаще выявляется дисфункция ЛП, что, вероятно, обусловлено большей выраженностью висцерального ожирения. Установленная связь с толщиной эпикардиальной ЖТ подтверждает важность ее оценки в стандартном эхокардиографическом протоколе. Полученные результаты позволяют утверждать, что снижение массы тела, особенно у женщин, должно быть приоритетным направлением профилактики сердечно-сосудистых осложнений.
Ключевые слова
Для цитирования:
Рогожкина Е.А., Иванова А.А., Джиоева О.Н., Драпкина О.М. Структурное ремоделирование миокарда у женщин и мужчин с ожирением первой степени: результаты сравнительного исследования. Кардиоваскулярная терапия и профилактика. 2025;24(6):4409. https://doi.org/10.15829/1728-8800-2025-4409. EDN: RHIMZT
For citation:
Rogozhkina E.A., Ivanova A.A., Dzhioeva O.N., Drapkina O.M. Structural myocardial remodeling in women and men with stage 1 obesity: results of a comparative study. Cardiovascular Therapy and Prevention. 2025;24(6):4409. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4409. EDN: RHIMZT
Введение
Согласно данным Всемирной организации здравоохранения, в последние годы во всем мире наблюдается рост числа пациентов, страдающих избыточным весом и ожирением [1]. По прогнозам экспертов, если эта тенденция сохранится, к 2030г избыточный вес будет отмечаться у ~40% мирового населения, а ожирение у 20% [2]. В Российской Федерации ситуация также вызывает обеспокоенность: согласно отчету Минздрава России, опубликованному ко Всемирному дню борьбы с ожирением, лишний вес имеется примерно у четверти взрослого населения страны, что составляет ~36 млн человек [3].
Ожирение — значимый независимый фактор риска (ФР) сердечно-сосудистых заболеваний (ССЗ), которое сопровождается метаболическими и гормональными изменениями, что влияет на работу всех систем и органов, в т.ч. на сердечно-сосудистую систему. В 2024г Европейское общество кардиологов опубликовало согласительный документ о взаимосвязи ожирения и ССЗ, в котором ожирение рассматривается не только как ФР, но и как отдельное заболевание, приводящее к снижению продолжительности жизни [4]. Несмотря на широкое распространение ожирения и его вклад в развитие ССЗ, специалисты не всегда уделяют данной патологии должное внимание и часто даже не упоминают в диагнозе [5]. Особенно актуальной данная проблема представляется для специалистов амбулаторного звена и центров здоровья, поскольку именно в первичном звене чаще всего проводится профилактическое консультирование, способное снизить бремя сердечно-сосудистых катастроф при своевременной коррекции ФР ССЗ.
Согласно результатам исследования ЭССЕ-РФ-3 (Эпидемиология сердечно-сосудистых заболеваний в регионах Российской Федерации), ожирение и/или абдоминальное ожирение (АО) имеют 49,1% обследованных жителей 15 регионов Российской Федерации в возрасте 35-74 лет [6]. При этом распространенность АО среди женщин в 1,8 раза выше, чем среди мужчин (55,1 vs 30,9%, p<0,001). Значительные гендерные различия в распространенности ожирения позволяют предположить, что между мужчинами и женщинами имеются различия в характере распределения жировой ткани (ЖТ) и частоте развития ассоциированных заболеваний и состояний.
Развитию ССЗ часто предшествуют структурные изменения миокарда, которые не имеют клинических проявлений [4]. Распространенность сердечной недостаточности с сохраненной фракцией выброса (СНсФВ) среди женщин в несколько раз выше, чем у мужчин, и природа подобных различий остается не до конца изученной [7]. Актуальность настоящего исследования обусловлена необходимостью поиска ранних признаков структурного ремоделирования, особенностей распределения висцеральной ЖТ (ВЖТ) в зависимости от пола. Это позволит проанализировать гендерные особенности внутрисердечной гемодинамики у лиц с ожирением 1 ст. без диагностированных ССЗ и разработать персонализированные программы профилактики сердечно-сосудистых осложнений.
Цель работы — провести сравнительный анализ распределения ЖТ, геометрии и функциональных показателей миокарда левых камер у женщин и мужчин с ожирением 1 ст. без диагностированных ранее ССЗ.
Материал и методы
Размер выборки был рассчитан для обеспечения достаточной статистической мощности исследования. В анализ включены данные 88 пациентов с индексом массы тела (ИМТ) 30-34,9 кг/м² в возрасте 25-50 лет, которые прошли профилактическое обследование, не имели в анамнезе ССЗ и хронических неинфекционных заболеваний (ХНИЗ) и не принимали медикаментозную терапию, способную повлиять на показатели центральной и периферической гемодинамики, а также на липидный, углеводный и жировой обмен.
Эхокардиография проводилась из парастернального доступа по длинной и короткой осям, верхушечного доступа в 4-х- и 2-камерной позиции с дополнительной оценкой глобальной продольной деформации левого желудочка (ЛЖ) на ультразвуковом аппарате Philips EPIQ CVx 2D. Конечно-диастолический и конечно-систолический размеры ЛЖ измеряли на уровне хорд митрального клапана по стандартной методике. Из этой же позиции в диастолу по длинной оси ЛЖ в B- и М-режимах проводили измерение толщины межжелудочковой перегородки, задней стенки ЛЖ, размера левого предсердия (ЛП), конечно-систолического и конечно-диастолического объема ЛЖ. Гипертрофия ЛЖ (ГЛЖ) определялась с использованием половых специфичных критериев при индексации массы миокарда ЛЖ (ММЛЖ) на площадь поверхности тела (ППТ) (≥115 г/м² у мужчин и ≥95 г/м² у женщин) и на рост в степени 2,7 (≥50 г/м²,⁷ у мужчин и ≥47 г/м²,⁷ у женщин)1. В 4-камерной позиции апикального доступа оценивали размеры ЛП. В режиме тканевой допплерографии митрального кольца исследовали: е' (см/сек) — средняя скорость движения фиброзного кольца в раннюю диастолу; a' (см/сек) — средняя скорость движения фиброзного кольца в фазу систолы предсердий, их соотношение — e'/a'.
Определяли E/e' — отношение максимальной скорости трансмитрального потока крови в фазу раннего наполнения к средней скорости движения фиброзного кольца митрального клапана в раннюю диастолу.
С помощью метода spackle tracking помимо стандартных эхокардиографических параметров определялись показатели деформации — продольное систолическое сжатия ЛЖ (GLS) и деформация ЛП в резервуарную (LASr), кондуитную (LAScd) и сократительную (LASct) фазы.
Комплексное ультразвуковое исследование ЖТ2 проводилось на ультразвуковом аппарате Philips EPIQ CVx 2D. На 1 этапе оценивалась эпикардиальная ЖТ (ЭЖТ) за свободной стенкой правого желудочка в конце систолы в В-режиме с использованием линейного датчика PST-30 BT (3 МГц). Среднее значение, полученное за три сердечных цикла, >5 мм свидетельствует об избыточном накоплении ВЖТ. Далее определялась минимальная толщина подкожной ЖТ (ПЖТ) и максимальная толщина препариетальной жировой клетчатки (ППЖК) по средней линии под мечевидным отростком. Подкожное ожирение диагностировали при ПЖТ >11 мм и ППЖК >8 мм. На 3 этапе оценивалась ПЖТ на уровне пупка с помощью линейного датчика, установленного в сагиттальной плоскости на 5 см вправо от пупка. Избыточное накопление ПЖТ диагностировалось при ПЖТ >17 мм. Толщина абдоминальной ВЖТ измерялась с помощью конвексного датчика, установленного на 1 см выше пупка (норма до 37 мм). На финальном этапе исследовали околопочечную забрюшинную ЖТ. В косой корональной проекции на уровне 11-го ребра визуализировалась почка и фасция Героты. Измерялась толщина околопочечной ЖТ (от капсулы почки до фасции Героты) и параренальной ЖТ (от фасции Героты до мышц боковой стенки туловища). Суммарное значение >18 мм свидетельствовало об избыточном отложении ЖТ.
Статистический анализ проводился с помощью пакетов Microsoft Office Excel, StatTech v. 4.8.0 (Россия). Категориальные показатели представлены абсолютными (n) и относительными (в %) частотами. В случае отсутствия нормального распределения количественные данные описывались с помощью медианы (Me) и интерквартильного размаха [ Q25; Q75]. Сравнение двух групп по количественному показателю, распределение которого отличалось от нормального, выполнялось с помощью U-критерия Манна-Уитни. Сравнение процентных долей при анализе многопольных таблиц сопряженности выполнялось с помощью критерия χ² Пирсона. Прогностическая модель, характеризующая зависимость количественной переменной от факторов, разрабатывалась с помощью метода линейной регрессии.
Построение прогностической модели вероятности определенного исхода выполнялось при помощи метода логистической регрессии. Мерой определенности, указывающей на ту часть дисперсии, которая может быть объяснена с помощью логистической регрессии, служил коэффициент R² Найджелкерка. Различия считались статистически значимыми при p<0,05.
Результаты
88 пациентов были разделены на 2 группы в зависимости от пола. Первую группу составили 49 (55,7%) женщин, Ме возраста которых 47,0 [ 40,0;49,0] лет. Во вторую группу вошли 39 (44,3%) мужчин с Me возраста 45,0 [ 35,0;48,0] лет. У всех исследуемых отмечался нормальный уровень систолического артериального давления, гликемии и общего холестерина: в анамнезе у пациентов не было артериальной гипертензии (АГ) и диагностированных метаболических нарушений. Курили 10 пациентов, что составило 11,4% выборки (таблица 1).
Таблица 1
Клиническая характеристика женщин и мужчин с ожирением 1 ст.
Показатель, Ме [ Q25; Q75] | Все пациенты (n=88) | Женщины (n=49) | Мужчины (n=39) | p |
Возраст, лет | 48,0 [ 38,0;49,0] | 47,0 [ 40,0;49,0] | 45,0 [ 35,0; 48,0] | 0,207 |
Систолическое АД, мм рт.ст. | 115,5 [ 110,0;121,0] | 116,0 [ 110,0;121,0] | 115,0 [ 109,0;121,0] | 0,807 |
ОХС, ммоль/л | 4,4 [ 4,0;5,0] | 4,5 [ 3,9;5,0] | 4,3 [ 4,0;4,9] | 0,761 |
Глюкоза, ммоль/л | 5,2 [ 4,4;5,4] | 5,1 [ 4,0;5,4] | 5,3 [ 5,0;5,4] | 0,196 |
Курение, n, % | 10 (11,4) | 6 (12,2) | 4 (10,3) | 1,000 |
Вес, кг | 94,2 [ 86,5;99,6] | 89,3 [ 84,3;96,4] | 99,1 [ 97,1;105,4] | 0,001 |
Рост, см | 168,0 [ 164,0;176,3] | 165,0 [ 162,5;179,0] | 179,0 [ 172,0;182,0] | 0,001 |
ИМТ, кг/м² | 32,4 [ 30,3;34,6] | 32,5 [ 30,3;34,7] | 31,5 [ 30,2;34,5] | 0,314 |
ОТ, см | 97,0 [ 92,0;103,3] | 96,0 [ 89,0;102,5] | 97,0 [ 95,0;104,0] | 0,084 |
ОТ/ОБ | 0,90 [ 0,86;0,95] | 0,90 [ 0,84;0,94] | 0,91 [ 0,88;0,97] | 0,022 |
АО, n, % | 77 (87,5) | 48 (62,3) | 29 (37,7) | 0,002 |
Содержание ЖТ в теле, кг | 35,4 [ 28,5;42,2] | 37,9 [ 32,4;43,3] | 32,8 [ 24,7;39,1] | 0,011 |
Процентное содержание ЖТ, % | 39,5 [ 33,8;42,6] | 40,9 [ 37,7;43,7] | 32,6 [ 26,0;36,9] | 0,001 |
Уровень ВЖТ | 16,0 [ 13,0;18,0] | 17,0 [ 15,0;18,0] | 13,0 [ 11,0;17,0] | 0,011 |
ЭЖТ, мм | 6,9 [ 5,0;9,0] | 7,0 [ 6,0;9,0] | 5,0 [ 4,0;8,0] | 0,015 |
ППЖК, мм | 16,0 [ 13,0;20,0] | 17,0 [ 13,0;21,0] | 15,0 [ 13,3;18,0] | 0,278 |
Минимальная толщина ПЖТ, мм | 14,0 [ 10,8;20,3] | 16,0 [ 13,0;21,5] | 11,0 [ 7,0;14,0] | 0,001 |
Максимальная толщина ПЖТ, мм | 27,0 [ 22,8;35,0] | 27,0 [ 23,0;36,0] | 27,0 [ 22,0;32,0] | 0,480 |
Толщина ВЖТ, мм | 51,0 [ 40,0;69,3] | 51,0 [ 43,5;70,0] | 46,0 [ 43,0;50,0] | 0,027 |
Толщина пара- и периренальной ЖТ, мм | 21,0 [ 17,0;28,0] | 22,0 [ 16,0;28,5] | 21,0 [ 19,0;27,0] | 0,780 |
Примечание: АД — артериальное давление, АО — абдоминальное ожирение, ВЖТ — висцеральная жировая ткань, ЖТ — жировая ткань, ИМТ — индекс массы тела, ОХС — общий холестерин, ОБ — окружность бедер, ОТ — окружность талии, ПЖТ — подкожная жировая ткань, ППЖК — препариетальная жировая клетчатка, ЭЖТ — эпикардиальная жировая ткань, Ме [ Q25;Q75] — медиана [интерквартильный размах].
Анализ антропометрических показателей не выявил статистически значимых различий между группами в ИМТ и окружности талии. Окружность талии/окружность бедер были достоверно выше у пациентов мужского пола (р=0,022), как и вес, рост (р=0,001). АО (окружность талии ≥94 см у мужчин и ≥80 см у женщин) выявлено у 29 (37,7%) пациентов мужского пола и у 48 (62,3%) женщин. Шансы выявления АО у мужчин были в 16,5 раза ниже, по сравнению с женщинами. Различия шансов были статистически значимыми (OR — odds ratio (отношение шансов) 0,060; 95% доверительный интервал (ДИ): 0,007-0,497) (рисунок 1).
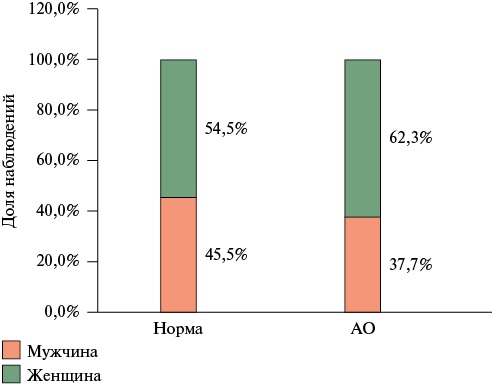
Рис. 1 Абдоминальное ожирение у женщин и мужчин с ожирением 1 ст.
Примечание: АО — абдоминальное ожирение.
У женщин отмечались значительно более высокие значения как абсолютного (p=0,011), так и процентного (p=0,01) количества ЖТ по сравнению с мужчинами (рисунок 2).
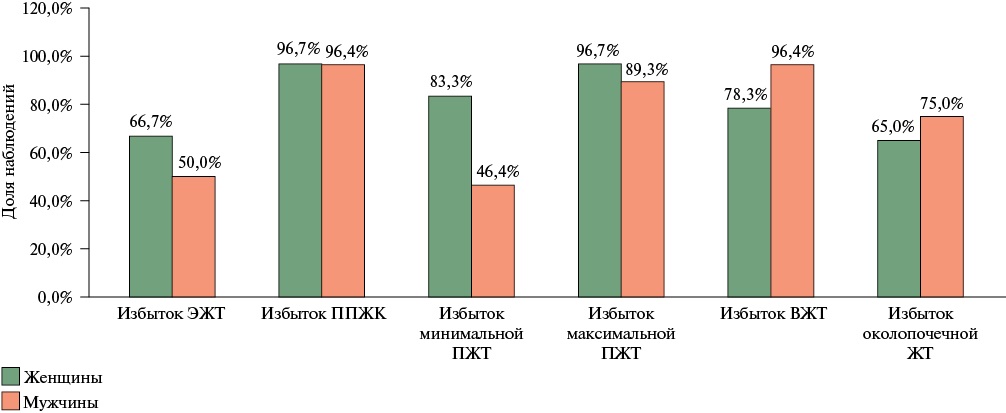
Рис. 2 Сравнительная характеристика избыточной ЖТ у женщин и мужчин с ожирением 1 ст.
Примечание: ВЖТ — висцеральная жировая ткань, ЖТ — жировая ткань, ПЖТ — подкожная ЖТ, ППЖК — препариетальная жировая клетчатка, ЭЖТ — эпикардиальная ЖТ.
У женщин регистрировались более выраженные показатели висцерального ожирения (ЭЖТ, ВЖТ, уровень ВЖТ), таблица 2.
Таблица 2
Эхокардиографические параметры женщин и мужчин с ожирением 1 ст.
Показатель, Ме [ Q25; Q75] | Все пациенты (n=88) | Женщины (n=49) | Мужчины (n=39) | p |
Объем ЛП, мл | 47,0 [ 40,0;55,0] | 49,0 [ 41,0;57,5] | 44,0 [ 37,0;54,0] | 0,076 |
Объем ЛП/рост², мл/м² | 16,2 [ 13,9;19,7] | 18,3 [ 14,6;20,1] | 14,7 [ 12,0;17,2] | 0,015 |
Объем ЛП/ППТ, мл/м² | 24,3 [ 20,9;27,2] | 25,1 [ 22,4;28,6] | 22,0 [ 18,5;25,0] | 0,008 |
Дилатация ЛП, n, % | 40 (45,5) | 30 (61,2) | 10 (25,6) | 0,001 |
КДР, мм | 46,0 [ 44,4;49,0] | 46,0 [ 44,5;49,0] | 48,0 [ 44,5;49,0] | 0,417 |
КСР, мм | 29,0 [ 25,0;32,3] | 29,0 [ 26,0;32,0] | 30,0 [ 24,0;33,0] | 0,831 |
КДО, мл | 85,0 [ 74,5;102,8] | 83,0 [ 74,0;97,0] | 90,0 [ 76,0;109,0] | 0,100 |
КСО, мл | 24,3 [ 20,9;27,2] | 31,0 [ 28,0;34,0] | 35,0 [ 27,0;43,0] | 0,091 |
ФВ, % | 64,0 [ 61,0;66,0] | 64,0 [ 62,0;66,0] | 63,0 [ 60,0;66,0] | 0,193 |
ОТС | 0,41 [ 0,36;0,45] | 0,41 [ 0,37;0,46] | 0,38 [ 0,35;0,43] | 0,141 |
ММЛЖ/ППТ, г/м² | 81,3 [ 67,8;89,1] | 83,1 [ 73,7;90,4] | 72,7 [ 62,2;84,7] | 0,017 |
ГЛЖ (ММЛЖ/ППТ), n, % | 11 (12,5) | 7 (14,3) | 4 (10,3) | 0,748 |
ММЛЖ/рост²,⁷, г/м²,⁷ | 40,8 [ 32,9;45,9] | 42,2 [ 37,2; 47,8] | 33,0 [ 31,3;41,1] | 0,001 |
ГЛЖ (ММЛЖ/ рост²,⁷), n, % | 12 (13,6) | 8 (16,3) | 4 (10,3) | 0,537 |
Нормальная геометрия ЛЖ, n, % | 47 (53,4) | 29 (61,7) | 18 (38,3) | 0,941 |
Концентрическое ремоделирование ЛЖ, n, % | 29 (33,0) | 17 (58,6) | 12 (41,4) | |
Концентрическая гипертрофия ЛЖ, n, % | 5 (5,7) | 3 (60,0) | 2 (40,0) | |
Эксцентрическая гипертрофия ЛЖ, n, % | 7 (8,0) | 5 (71,4) | 2 (28,6) | |
Е/А | 1,1 [ 0,90;1,30] | 1,1 [ 0,78;1,30] | 1,3 [ 1,1;1,4] | 0,005 |
Е/е' | 6,0 [ 4,8;7,6] | 5,8 [ 4,8;7,6] | 6,1 [ 5,0;7,9] | 0,736 |
TAPSE, мм | 27,0 [ 25,8;29,0] | 28,0 [ 26,0;29,0] | 27,0 [ 24,0;28,0] | 0,074 |
GLS ЛЖ, % | -18,5 [ -17,2;-19,7] | -18,2 [ -17,0;-19,6] | -19,0 [ -18,0;-19,8] | 0,135 |
LASr, % | 37,1 [ 34,1;41,6] | 36,2 [ 34,0;39,0] | 39,0 [ 34,8;42,0] | 0,047 |
LAScd, % | 24,0 [ 20,5;27,1] | 23,5 [ 20,5;26,0] | 24,2 [ 20,5;29,8] | 0,429 |
LASct, % | 14,9 [ 12,8;16,7] | 14,7 [ 12,7;16,5] | 15,3 [ 12,8;16,9] | 0,480 |
Примечание: ГЛЖ — гипертрофия левого желудочка, ИММЛЖ — индекс массы миокарда левого желудочка, КДО — конечный диастолический объем, КСО — конечный систолический объем, КДР — конечный диастолический размер, КСР — конечный систолический размер, ЛЖ — левый желудочек, ЛП — левое предсердие, ММЛЖ — масса миокарда ЛЖ, ОТС — относительная толщина стенки, ППТ — площадь поверхности тела, ФВ — фракция выброса, ЭЖТ — эпикардиальная жировая ткань, Е/А — отношение скоростей наполнения ЛЖ в раннюю диастолу и систолу предсердий, Е/е' — отношение максимальной скорости трансмитрального потока крови в фазу раннего наполнения к средней скорости движения фиброзного кольца митрального клапана в раннюю диастолу, GLS — глобальная продольная деформация, LASr — резервуарный стрейн ЛП, LAScd — кондуитный стрейн ЛП, LASct — контрактильный стрейн ЛП, Ме [ Q25;Q75] — медиана [интерквартильный размах], TAPSE — tricuspid annular plane systolic excursion (систолическая экскурсия плоскости трикуспидального кольца).
Абсолютные значения объема ЛП у женщин были несколько выше, чем у мужчин — 49,0 [ 41,0;57,5] vs 44,0 [ 37,0;54,0] мл), аналогичная тенденция наблюдалась и при индексации на ППТ (p=0,008). При индексации на рост² результаты также были выше у женщин — 18,3 [ 14,6;20,1] vs 14,7 [ 12,0;17,2] мл/м², соответственно (p=0,015).
Размеры ЛЖ, включая конечно-диастолический размер и конечно-систолический размер, объемные показатели, не продемонстрировали значимых различий между группами. Фракция выброса также была сопоставима между мужчинами и женщинами.
ММЛЖ, проиндексированная по ППТ и росту в степени 2,7, была достоверно выше у женщин. При индексации на ППТ значения у женщин составили 83,1 [ 73,7;90,4] vs 72,7 [ 62,2;84,7] г/м² у мужчин (p=0,017), а при индексации на рост²,⁷ — 42,2 [ 37,2;47,8] у женщин vs 33,0 [ 31,3;41,1] г/м²,⁷ у мужчин (p=0,001).
Показатели Е/А (отношение скоростей наполнения ЛЖ в раннюю диастолу и систолу предсердий), Е/е', демонстрирующие наполнение ЛЖ, были в пределах нормальных значений.
GLS ЛЖ была несколько выше у мужчин, но различия не достигли статистической значимости (-19,0% [ -18,0;-19,8] vs -18,2% [ -17,0;-19,6], p=0,135). Резервуарная фаза продольной деформации ЛП (LASr) была достоверно выше у мужчин (39,0 vs 36,2%, p=0,047). Показатели кондуитной (LAScd) и контрактильной (LASct) фаз продольной деформации ЛП не показали достоверных различий между группами.
При оценке зависимости типа геометрии ЛЖ от пола не удалось выявить статистически значимых различий (p=0,941). У мужчин чаще наблюдалась нормальная геометрия ЛЖ (рисунок 3). Частота выявления концентрического ремоделирования ЛЖ и концентрической гипертрофии ЛЖ оказалась почти равномерной в отличие от эксцентрической гипертрофии ЛЖ — этот тип геометрии чаще наблюдался у женщин (5 случаев, 71,4%) по сравнению с мужчинами (2 случая, 28,6%).
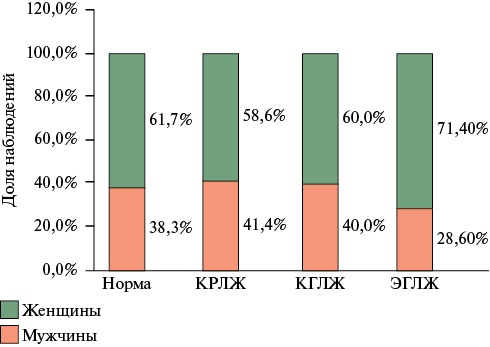
Рис. 3 Типы геометрии ЛЖ у женщин и мужчин с ожирением 1 ст.
Примечание: КРЛЖ — концентрическое ремоделирование ЛЖ, КГЛЖ — концентрическая гипертрофия ЛЖ, ЛЖ — левый желудочек, ЭГЛЖ — эксцентрическая гипертрофия ЛЖ.
Анализ геометрии ЛЖ у пациентов с ожирением 1 ст. выявил наличие ГЛЖ, несмотря на отсутствие ССЗ и других ХНИЗ. Так, при индексации ММЛЖ на ППТ, ГЛЖ была выявлена у 11 пациентов, а при стандартизации на рост²,⁷ — у 12 пациентов. Для определения факторов, влияющих на вероятность ГЛЖ, с помощью бинарной логистической регрессии была разработана прогностическая модель. Выявлено, что вероятность ГЛЖ зависит от толщины пара- и периренальной ЖТ — при ее увеличении на 1 мм шансы развития ГЛЖ возрастали в 1,2 раза — OR 1,151 [ 95% ДИ; 1,064-1,245] (p<0,001).
Дилатация ЛП статистически значимо чаще выявлялась у женщин — 30 vs 10% у мужчин (р=0,001). Шансы увеличения размеров ЛП уменьшались в 5,2 раза при наличии мужского пола — OR 0,192 [ 95% ДИ: 0,068-0,541] (р=0,002). Схожие гендерные различия были выявлены и при оценке Me LASr — у женщин регистрировались более низкие параметры резервуарной фазы продольной деформации ЛП, чем у мужчин (p=0,047). При статистическом анализе было отобраны предикторы, влияющие на развитие субклинической дисфункции ЛП (рисунок 4).
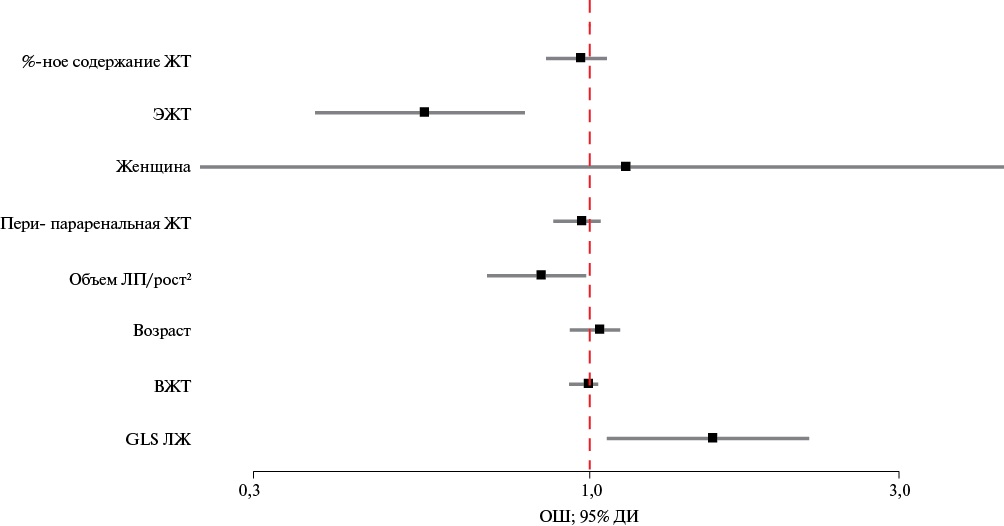
Рис. 4 OR с 95% ДИ для изучаемых предикторов субклинической дисфункции ЛП.
Примечание: ДИ — доверительный интервал, ЛП — левое предсердие, OR — odds ratio (отношение шансов).
В модели без поправок (COR — crude odds ratio) женский пол ассоциировался с повышением шансов снижения LASr в 3,2 раза — OR 3,203 [ 95% ДИ: 1,184-8,662] (p=0,022). Однако после корректировки эффект уменьшился и стал статистически незначимым (p=0,883). Увеличение толщины ЭЖТ на 1 мм увеличивало шансы на субклиническую дисфункцию ЛП в модели без поправок и в скорректированной модели (таблица 3).
Таблица 3
Характеристики связи предикторов модели с шансами выявления дисфункции ЛП
Предиктор | COR; 95% ДИ | p | AOR; 95% ДИ | p |
Возраст (лет) | 1,023; 0,962-1,089 | 0,464 | 1,022; 0,938-1,113 | 0,620 |
Женский пол | 3,203; 1,184-8,662 | 0,022 | 1,121; 0,246-5,109 | 0,883 |
ЭЖТ (мм) | 0,596; 0,453-0,783 | <0,001 | 0,550; 0,381-0,795 | 0,001 |
ВЖТ (мм) | 0,991; 0,961-1,022 | 0,553 | 0,982; 0,935-1,030 | 0,464 |
Пери- и параренальная ЖТ (мм) | 0,986; 0,934-1,041 | 0,607 | 0,959; 0,885-1,039 | 0,300 |
Процентное содержание ЖТ (%) | 0,935; 0,875-0,998 | 0,043 | 0,956; 0,862-1,062 | 0,400 |
GLS ЛЖ (%) | 1,223; 0,970-1,542 | 0,088 | 1,524; 1,069-2,171 | 0,020 |
ЛП/рост² (мл/м²) | 0,795; 0,690-0,915 | 0,001 | 0,831; 0,700-0,987 | 0,035 |
Примечание: ВЖТ — висцеральная жировая ткань, ДИ — доверительный интервал, ЖТ — жировая ткань, ЛЖ — левый желудочек, ЛП — левое предсердие, ЭЖТ — эпикардиальная жировая ткань, AOR — adjusted odds ratio (скорректированное отношение шансов), COR — crude odds ratio (нескорректированное отношение шансов), GLS — глобальная продольная деформация.
GLS ЛЖ была статистически значимой в скорректированной модели (p=0,020). В COR повышение индексированного на рост объема ЛП ассоциировалось с увеличением вероятности субклинической дисфункции ЛП — OR 0,795 [ 95% ДИ: 0,690-0,91] (p=0,001). После корректировки эффект сохранялся, но ослабевал — OR 0,831 [ 95% ДИ: 0,700-0,987] (p=0,035).
Обсуждение
Результаты ранее проведенных исследований свидетельствуют о том, что у женщин значительно чаще выявляются структурные изменения миокарда, такие как ГЛЖ и дилатация ЛП [8][9]. У пациентов с АГ женский пол и ожирение являются одними из наиболее значимых факторов, препятствующих регрессии ГЛЖ даже на фоне оптимального контроля артериального давления [10]. Ожирение достоверно ассоциируется с повышенным риском развития субклинических нарушений структуры и функции сердца как у мужчин, так и у женщин, при этом у женщин они выражены в большей степени [11]. В исследовании Strong Heart Study было показано, что ГЛЖ чаще встречается у женщин с ожирением и низкой безжировой массой тела [12].
В настоящем исследовании впервые в Российской Федерации продемонстрированы гендерные особенности ремоделирования миокарда и характера распределения ЖТ в зависимости от пола у пациентов с ожирением 1 ст. без ССЗ. Полученные данные подтверждают, что даже при отсутствии выраженных клинических проявлений и сопутствующих хронических заболеваний, у пациентов с ожирением 1 ст. имеются гендерные различия в объемных и функциональных параметрах левых камер сердца.
У женщин объем ЛП был достоверно выше, чем у мужчин, как в абсолютных значениях, так и при индексации на ППТ и рост². Это может быть связано с тем, что у женщин с ожирением из-за гемодинамических нарушений происходит компенсаторное увеличение объема ЛП для поддержания адекватного наполнения ЛЖ и предотвращения повышения давления в легочных венах [13].
Связь между дилатацией ЛП и ожирением у пациентов с ССЗ была подтверждена в ряде ранее опубликованных исследований [14][15]. Кроме того, отмечено, что у женщин с ССЗ дилатация ЛП встречается значительно чаще, чем у мужчин [16]. В одном из зарубежных проспективных исследований, посвященных влиянию ожирения и АГ на объем ЛП, было установлено, что ожирение является ключевым фактором, способствующим увеличению размеров ЛП с возрастом. В исследуемой популяции частота дилатации ЛП среди нормотензивных мужчин и женщин с ожирением была сопоставимой, однако при наличии АГ она встречалась у женщин в два раза чаще [17].
Увеличение толщины ЭЖТ также может вносить вклад в развитие структурных и гемодинамических изменений ЛП. В настоящей работе было показано, что у женщин толщина ЭЖТ была достоверно выше, чем у мужчин. Эти данные согласуются с результатами эпидемиологических исследований, которые продемонстрировали, что эпикардиальное ожирение (ЭЖТ >5 мм) у женщин встречается в несколько раз чаще, чем у мужчин [18]. Увеличение толщины ЭЖТ сопровождается высвобождением провоспалительных цитокинов, что может вызывать локальное воспаление и способствовать ремоделированию миокарда [19].
Дисфункция ЛП, выявляемая при анализе продольной деформации в различные фазы, является предиктором развития СНсФВ [20]. В 2022г показатель LASr был включен в алгоритм диагностики СНсФВ, рекомендованный Европейским консенсусом Европейской ассоциации сердечно-сосудистой визуализации (EACVI, European Association of Cardiovascular Imaging) [21]. Продольная деформация в резервуарную фазу отражает удлинение предсердия в этот период. Снижение LASr может наблюдаться даже при отсутствии дилатации ЛП, что делает данный параметр наиболее ранним предиктивным маркером дилатации и других структурных и функциональных нарушений. Распространенность СНсФВ среди женщин значительно превышает таковую среди мужчин [22], что дает основание предполагать, что ранние маркеры дисфункции ЛП у женщин будут выявляться чаще. В настоящем исследовании было установлено, что показатели LASr у женщин статистически значимо ниже, чем у мужчин.
Схожие результаты были получены в недавнем исследовании, где у женщин с выраженной первичной митральной регургитацией было выявлено более значительное нарушение LASr и повышенная жесткость ЛП по сравнению с мужчинами [23]. Снижение LASr наблюдалось даже при меньших объемах регургитации и сопоставимых индексированных размерах ЛП, что свидетельствует о наличии гендерно-специфических особенностей ремоделирования ЛП. Полученные в настоящей работе данные также подчеркивают важность раннего выявления дисфункции ЛП у пациентов с ожирением, в особенности у женщин, поскольку это позволяет идентифицировать пациентов на предстадии СНсФВ и как можно раньше начать профилактические вмешательства.
Ожирение сопровождается увеличением сердечного выброса и повышением давления наполнения ЛЖ, что приводит к повышению ММЛЖ и развитию ГЛЖ [24][25]. Индексация ММЛЖ по росту в степени 2,7 более точно отражает истинное увеличение массы миокарда у пациентов с избыточным весом и ожирением по сравнению с индексацией по ППТ, позволяя избежать недооценки ГЛЖ [26]. В рамках настоящего анализа использование стандартизации ММЛЖ на рост²,⁷ позволило выявить более высокий процент гипертрофии ЛЖ — у 12 (13,6%) исследуемых.
При проведении регрессионного анализа было установлено, что предиктором увеличения индекса ММЛЖ (ИММЛЖ), рассчитанного с использованием рост²,⁷, является толщина пара- и периренальной ЖТ. Эти результаты согласуются с данными недавнего исследования, где было продемонстрировано, что увеличение толщины ЖТ, локализующаяся вокруг и около почек, напрямую связано с развитием ГЛЖ у пациентов с сахарным диабетом 2 типа [27]. Предполагается, что данная связь обусловлена метаболической активностью ЖТ и ее морфологическим сходством с ВЖТ, что может объяснять ее участие в патогенезе ГЛЖ.
При анализе зависимости типа геометрии ЛЖ от пола статистически значимых различий выявлено не было (p=0,819). Однако у пациентов с ожирением 1 ст. отмечались нарушения геометрии ЛЖ: у трети исследуемых выявлено концентрическое ремоделирование, у 5,7% — концентрическая гипертрофия, а у 8,0% — эксцентрическая гипертрофия. Эти результаты согласуются с ранее проведенными исследованиями, подтверждающими, что ожирение способствует изменению геометрии камер сердца, структурному ремоделированию и гипертрофии миокарда [28][29]. Отсутствие различий между мужчинами и женщинами по типам геометрии ЛЖ и показателю ИММЛЖ подчеркивает тот факт, что наиболее ранними проявлениями ремоделирования миокарда являются структурные и фунциональные изменения ЛП, а не ЛЖ.
Выявленные гендерные различия во многом объясняются тем, что среди женщин достоверно чаще выявлялось АО, а также большее абсолютное и процентное содержание ЖТ в организме, в т.ч. за счет ВЖТ. Эти особенности могут обусловливать обнаруженные структурно-функциональные нарушения, что подтверждается установленной взаимосвязью между диагностированной ГЛЖ и толщиной пара- и периренальной ЖТ, а также ассоциацией субклинической дисфункции ЛП с увеличенной толщиной ЭЖТ.
Ограничения исследования. Одним из основных ограничений исследования является относительно небольшая выборка участников. Другим ограничением является анализ структурного ремоделирования миокарда у женщин и мужчин в группе лиц с ожирением только 1 ст. без учета пациентов большего веса. Это связано с увеличением частоты сопутствующих заболеваний при ИМТ >35 кг/м², что затрудняет интерпретацию результатов и не позволяет однозначно определить, обусловлены ли выявленные гендерные различия самим ожирением или влиянием других патологий, таких как АГ, сахарный диабет и др.
Заключение
Результаты настоящего исследования демонстрируют, что начальное ожирение сопровождается как структурными, так и функциональными субклиническими изменениями в ЛП, а в ЛЖ — только структурными. При этом следует подчеркнуть, что изменения в предсердии чаще встречаются у женщин, чем у мужчин, а ремоделирование ЛЖ не имеет гендерных различий. Признаки дисфункции ЛП, в частности, снижение LASr, может объясняться особенностями распределения ЖТ, а именно, большей выраженностью висцерального ожирения по сравнению с мужчинами. Выявленные ассоциации между показателями дисфункции ЛП и толщиной ЭЖТ подчеркивают необходимость определения данного показателя в рамках выполнения стандартного эхокардиографического протокола на амбулаторном этапе. Для корректной оценки типа геометрии ЛЖ и выявления наиболее ранних признаков ремоделирования у пациентов с ожирением следует использовать индексированные на рост показатели ЛП и ИММЛЖ. Полученные результаты позволяют утверждать, что снижение массы тела, особенно у женщин, должно быть приоритетной стратегией в профилактике сердечно-сосудистых осложнений и улучшении прогноза у данной категории пациентов.
Отношения и деятельность. Работа проведена в рамках госзадания № И125011901994-4 (2025-2027гг) ФГБУ "НМИЦ ТПМ" Минздрава России на тему "Разработка информационно-аналитической системы для прогнозирования и улучшения исходов путем оптимизации подходов к ведению пациентов с декомпенсированной сердечной недостаточностью с сохраненной фракцией выброса с использованием мультимаркерной стратегии и методов искусственного интеллекта".
1. Драпкина О. М., Джиоева О. Н., Киселев А. Р. и др. Калькулятор оценки геометрии левого желудочка у пациентов с ожирением. Свидетельство о регистрации программы для ЭВМ RU 2024666532, 15.07.2024.
2. Драпкина О. М., Ангарский Р. К., Джиоева О. Н. Способ ультразвуковой диагностики ожирения. Евразийский патент на изобретение № 048954. Дата выдачи патента: 07.02.2025.
Список литературы
1. Алфёрова В. И., Мустафина С. В. Распространенность ожирения во взрослой популяции Российской Федерации (обзор литературы). Ожирение и метаболизм. 2022;19(1):96-105. doi:10.14341/omet12809.
2. NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in body-mass index, underweight, overweight, and obesity from 1975 to 2016: a pooled analysis of 2416 population-based measurement studies in 128•9 million children, adolescents, and adults. Lancet. 2017;390(10113):2627-42. doi:10.1016/S0140-6736(17)32129-3.
3. Здравоохранение в России. 2023: Статистический сборник. Федеральная служба государственной статистики. М.: Росстат. 2023. p. 179. (Рег. № З-46).
4. Koskinas KC, Van Craenenbroeck EM, Antoniades C, et al. Obesity and cardiovascular disease: an ESC clinical consensus statement. Eur Heart J. 2024;45(38):4063-98. doi:10.1093/eurheartj/ehae508.
5. Kasher Meron M, Eizenstein S, Cukierman-Yaffe T, et al. Missed diagnosis — a major barrier to patient access to obesity healthcare in the primary care setting. Intern J Obesity. 2024;48:1003-10. doi:10.1038/s41366-024-01514-6.
6. Баланова Ю. А., Драпкина О. М., Куценко В. А. и др. Ожирение в российской популяции в период пандемии COVID-19 и факторы, с ним ассоциированные. Данные исследования ЭССЕ-РФ3. Кардиоваскулярная терапия и профилактика. 2023;22(8S):3793. doi:10.15829/1728-8800-2023-3793.
7. Kaur G, Lau E. Sex differences in heart failure with preserved ejection fraction: From traditional risk factors to sex-specific risk factors. Womens Health (Lond). 2022;18:17455057221140209. doi:10.1177/17455057221140209.
8. Schulz-Menger J, Abdel-Aty H, Rudolph A, et al. Gender-specific differences in left ventricular remodelling and fibrosis in hypertrophic cardiomyopathy: insights from cardiovascular magnetic resonance. Eur J Heart Fail. 2008;10(9):850-4. doi:10.1016/j.ejheart.2008.06.021.
9. Halland H, Lønnebakken MT, Pristaj N, et al. Sex differences in subclinical cardiac disease in overweight and obesity (the FATCOR study). Nutr Metab Cardiovasc Dis. 2018;28(10):1054-60. doi:10.1016/j.numecd.2018.06.014.
10. Lønnebakken M T, Izzo R, Mancusi C, et al. Left Ventricular Hypertrophy Regression During Antihypertensive Treatment in an Outpatient Clinic (the Campania Salute Network). J Am Heart Assoc. 2017;6(3):e004152. doi:10.1161/JAHA.116.004152.
11. Rogge BP, Gerdts E, Cramariuc D, et al. Impact of obesity and nonobesity on grading the severity of aortic valve stenosis. Am J Cardiology. 2014;113(9):1532-5. doi:10.1016/j.amjcard.2014.01.429.
12. de Simone G, Devereux RB, Chinali M, et al. Sex differences in obesity-related changes in left ventricular morphology: the Strong Heart Study. J Hypertens. 2011;29(7):1431-8. doi:10.1097/HJH.0b013e328347a093.
13. Thomas L, Marwick TH, Popescu BA, et al. Left Atrial Structure and Function, and Left Ventricular Diastolic Dysfunction: JACC State-of-the-Art Review. J Am Coll Cardiol. 2019;73(15):1961-77. doi:10.1016/j.jacc.2019.01.059.
14. Gerdts E, Wachtell K, Omvik P, et al. Left atrial size and risk of major cardiovascular events during antihypertensive treatment: losartan intervention for endpoint reduction in hypertension trial. Hypertension. 2007;49(2):311-6. doi:10.1161/01.HYP.0000254322.96189.85.
15. Gerdts E, Oikarinen L, Palmieri V, et al. Correlates of left atrial size in hypertensive patients with left ventricular hypertrophy: the Losartan Intervention For Endpoint Reduction in Hypertension (LIFE) Study. Hypertension. 2002;39(3):739-43. doi:10.1161/hy0302.105683.
16. Kizer JR, Bella JN, Palmieri V, et al. Left atrial diameter as an independent predictor of first clinical cardiovascular events in middleaged and elderly adults: the Strong Heart Study (SHS). Am Heart J. 2006;151(2):412-8. doi:10.1016/j.ahj.2005.04.031.
17. Stritzke J, Markus MR, Duderstadt S, et al. The aging process of the heart: obesity is the main risk factor for left atrial enlargement during aging the MONICA/KORA (monitoring of trends and determinations in cardiovascular disease/cooperative research in the region of Augsburg) study. J Am Coll Cardiol. 2009;54(21):1982-9. doi:10.1016/j.jacc.2009.07.034.
18. Hu FB. Overweight and obesity in women: health risks and consequences. J Women’s Health (Larchmt). 2003;12(2):163-72. doi:10.1089/154099903321576565.
19. Джиоева О. Н., Тимофеев Ю. С., Метельская В. А. и др. Роль эпикардиальной жировой ткани в патогенезе хронического воспаления при сердечной недостаточности с сохраненной фракцией выброса. Кардиоваскулярная терапия и профилактика. 2024;23(3):3928. doi:10.15829/1728-8800-2024-3928.
20. Khan MS, Memon MM, Murad MH, et al. Left atrial function in heart failure with preserved ejection fraction: a systematic review and meta-analysis. Eur J Heart Fail. 2020;22(3):472-85. doi:10.1002/ejhf.1643.
21. Широков Н. Е., Ярославская Е. И., Криночкин Д. В. и др. Принципы диагностики сердечной недостаточности с сохраненной фракцией выброса. Российский кардиологический журнал. 2023;28(3S):5448. doi:10.15829/1560-4071-2023-5448.
22. Duca F, Zotter-Tufaro C, Kammerlander AA, et al. Gender-related differences in heart failure with preserved ejection fraction. Scientific reports. 2018;8(1):1080. doi:10.1038/s41598-018-19507-7.
23. Berg-Hansen CE, Sindre RB, Grymyr LMD, et al. Sex differences in left atrial volumes, mechanics, and stiffness in primary mitral regurgitationa combined 2D and 3D echocardiographic study. Eur Heart J Cardiovasc Imaging. 2024;25(8):1118-26. doi:10.1093/ehjci/jeae072.
24. Логачева И. В., Рязанова Т. А., Макарова В. Р. и др. Ремоделирование сердца у больных с избыточной массой тела и ожирением при коморбидной кардиальной патологии. Российский кардиологический журнал. 2017;(4):40-6. doi:10.15829/1560-4071-2017-4-40-46.
25. Гриценко О. В., Чумакова Г. А., Шевляков И. В. и др. Механизмы развития сердечной недостаточности при ожирении. Российский кардиологический журнал. 2018;(5):81-6. doi:10.15829/1560-4071-2018-5-81-86.
26. Mancia G, Kreutz R, Brunström M, et al. 2023 ESH Guidelines for the management of arterial hypertension. The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertension. 2023;41(12):1874-2071. doi:10.1097/HJH.0000000000003480.
27. Wang W, Chen Y, Qiu XP, et al. The association of perirenal adipose tissue accumulation with left ventricular hypertrophy and the mediating role of insulin resistance: a cross-sectional study involving 1112 individuals with type 2 diabetes mellitus. Front Endocrinol. 2025;15:1465577. doi:10.3389/fendo.2024.1465577.
28. Patel DA, Lavie CJ, Artham SM, et al. Effects of left ventricular geometry and obesity on mortality in women with normal ejection fraction. Am J Cardiol. 2014;113(5):877-80. doi:10.1016/j.amjcard.2013.11.041.
29. de Simone G, Izzo R, De Luca N, et al. Left ventricular geometry in obesity: Is it what we expect? Nutr Metab Cardiovasc Dis. 2013; 23(10):905-12. doi:10.1016/j.numecd.2013.06.012.
Об авторах
Е. А. РогожкинаРоссия
Елизавета Александровна Рогожкина — м.н.с. лаборатории кардиовизуализации, вегетативной регуляции и сомнологии, ассистент кафедры кардиологии с курсом аритмологии и интервенционных методов диагностики и лечения.
Москва
А. А. Иванова
Россия
Анна Александровна Иванова — м.н.с. отдела фундаментальных и прикладных аспектов ожирения, ассистент кафедры кардиологии с курсом аритмологии и интервенционных методов диагностики и лечения.
Москва
О. Н. Джиоева
Россия
Ольга Николаевна Джиоева — д.м.н., в.н.с. отдела фундаментальных и прикладных аспектов ожирения, директор Института профессионального образования, руководитель лаборатории кардиовизуализации, вегетативной регуляции и сомнологии.
Москва
О. М. Драпкина
Россия
Оксана Михайловна Драпкина — д.м.н., профессор, академик РАН, директор.
Москва
Дополнительные файлы
Что известно о предмете исследования?
- В России ожирением страдает около четверти взрослого населения, что делает проблему актуальной для системы здравоохранения.
- Ожирение — значимый независимый фактор риска сердечно-сосудистых заболеваний.
- Ожирение и абдоминальное ожирение встречаются у женщин значительно чаще, чем у мужчин. Кроме того, у женщин выше распространенность сердечной недостаточности с сохраненной фракцией выброса, что может быть связано с особенностями распределения жировой ткани и требует дальнейшего изучения.
Что добавляют результаты исследования?
- Впервые в России продемонстрированы гендерные особенности ремоделирования миокарда и характера распределения жировой ткани в зависимости от пола у пациентов с ожирением 1 ст. без сердечно-сосудистых заболеваний.
- У женщин чаще наблюдается дисфункция левого предсердия, выражающаяся в снижении продольной деформации в резервуарную фазу, что обусловлено более выраженным висцеральным ожирением, включая эпикардиальное ожирение.
Рецензия
Для цитирования:
Рогожкина Е.А., Иванова А.А., Джиоева О.Н., Драпкина О.М. Структурное ремоделирование миокарда у женщин и мужчин с ожирением первой степени: результаты сравнительного исследования. Кардиоваскулярная терапия и профилактика. 2025;24(6):4409. https://doi.org/10.15829/1728-8800-2025-4409. EDN: RHIMZT
For citation:
Rogozhkina E.A., Ivanova A.A., Dzhioeva O.N., Drapkina O.M. Structural myocardial remodeling in women and men with stage 1 obesity: results of a comparative study. Cardiovascular Therapy and Prevention. 2025;24(6):4409. (In Russ.) https://doi.org/10.15829/1728-8800-2025-4409. EDN: RHIMZT
JATS XML

























































